Содержание
Менингококковая инфекция
Задать вопрос
Вопрос:
Возможно ли продолжение кормления грудью после введения вакцины Менцевакс маме (по эпидпоказаниям)?
Отвечает Харит Сусанна Михайловна
При вакцинации неживыми вакцинами, кормление грудью разрешено.
Вопрос:
Подскажите, пожалуйста, вакцина МЕНАКТРА выпускается только в одном виде — вакцина менингококковая полисахаридная (серогрупп А, С, Y и W-135) конъюгированная с дифтерийным анатоксином? Больше у нее нет вариантов выпуска и дозировки?
Отвечает Харит Сусанна Михайловна
Да, вакцина Менактра имеет только одну форму выпуска. Если вас беспокоит наличие дифтерийного анатоксина, то есть вакцина «Менцевакс ACWY» (состав:полисахарид менингококка серогруппы A, 50 мкг; полисахарид менингококка группы C, 50 мкг; полисахарид менингококковой группы Y, 50 мкг; 50 мкг полисахарида менингококка серогруппы W135; в качестве вспомогательных веществ: наполнитель лактоза, растворитель Natrichlorate 0,9%, консервант фенол). Единственное ограничение для данной вакцины — она применяется только с 2х лет.
Единственное ограничение для данной вакцины — она применяется только с 2х лет.
Вопрос:
Моей дочери 20 лет, она учится институте, на этой неделе в ее группе одна девочка умерла от менингита. Мы все немного в шоке, к тому же я обнаружила что у нее нет прививки от менингита. она записалась к терапевту на четверг, признаков заболевания нет, мы можем сделать прививку? По идее ее должны направить и инфекционисту и невропатологу. Но я не знаю, может мы теряем время? вакцины в наличии: столбняк, дифтерия, коклюш, полиомиелит, гепатит В, корь, эпидемический паротит, краснуха,ветрянка, БЦЖ, папилома вирус. Подскажите пожалуйста что делать и как лучше подойти к этой проблеме? к тому же, если делать вакцину, какой вариант? ведь мы не знаем от какoго вируса менингококка умерла сокурсница.
Мы нашли последнюю выписку прививок. Прививка сделана 22/10/2011 ACYW135 CONIUGA 1dose(0,5ml)MENVEO. Но вопрос остался, по поводу умершей девочки одногруппницы моей дочери. Какими должны быть наши последующие действия? Моей дочери сейчас 20 лет и со дня прививки от менингита прошло 5 лет. Нужно ли проводить обследования при отсутствии признаков заболевания? Нужна ли повторная прививка или 15 летний ребёнок защищён на 10 последующих лет? То есть покрывает ли её защита до 25 лет? К тому же процент защиты не превышает 90 процентов. Что нужно делать в нашей ситуации?
Нужно ли проводить обследования при отсутствии признаков заболевания? Нужна ли повторная прививка или 15 летний ребёнок защищён на 10 последующих лет? То есть покрывает ли её защита до 25 лет? К тому же процент защиты не превышает 90 процентов. Что нужно делать в нашей ситуации?
Отвечает Харит Сусанна Михайловна
В вашей ситуации трудно дать однозначный ответ. Менингит — воспаление мозговых оболочек, заболевание вызывается не только бактериями, но и вирусами, заболеть менингитом- не значит, что человек перенес именно менингит менингококковой этиологии. Тяжелые бактериальные менингиты могут вызывать пневмококк, гемофильная инфекция тип В и т.д.
В любом случае, ваш ребенок привит против менингкококка, после 5 лет- вакцинация этим типом вакцины однократная. К сожалению, в нашей стране нет вакцины от менингококка тип В. Вы привиты от менингококка группы A,C,Y,W135- эти серотипы в РФ встречаются часто, но также встречается и менинкококк тип В, от которого вы не привиты. Обычно, в очагах (там, где произошел случай заболевания) менингококковой инфекции проводится химиопрофилактика, т. е. пьется антибиотик (для того, чтобы защититься от всех серотипов менингококка, в том числе и от В). Лучше выяснить в медпункте вашего учебного учреждения от чего погибла студентка. В любом случае, прививку от менингококка вам делать не надо.
е. пьется антибиотик (для того, чтобы защититься от всех серотипов менингококка, в том числе и от В). Лучше выяснить в медпункте вашего учебного учреждения от чего погибла студентка. В любом случае, прививку от менингококка вам делать не надо.
Вопрос:
Вакцина «Менюгейт» зарегистрирована в России? С какого возраста разрешена к применению?
Отвечает Харит Сусанна Михайловна
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Вопрос:
ребенку в 2 года поставили менинго а+с, а сейчас нам предлагают «Менактра», скажите пожалуйста они что одинаковые, или нам всё-таки надо повторно поставить именно Менинго А+с
Отвечает Полибин Роман Владимирович
Менактра содержит большее число серотипов менингококка (не только А+С, а еще редкие группы Y и W) и требует только одного введения. Поэтому целесообразно при наличии вакцины Менактра сделать ее.
Вопрос:
Скажите пожалуйста, мне нужно сделать менингококковую прививку для выезда в США. Не подскажите, у Вас это возможно или какую именно нужно сделать, их там несколько.
Отвечает Харит Сусанна Михайловна
Вакцинацию против менингококковой инфекции для выезда зарубеж моно сделать в любом коммерческом Центре вакцинации. Предпочтительной является вакцина Менактра. Также можно сделать Менцевакс.
Вопрос:
Сыну 6,5 лет. В 2,5 года делали прививку вакциной Менинго а+с. Сейчас педиатр рекомендует повторить вакцинацию, но предлагает вакцину Менактра. Возможно ли после вакцины Менинго а+с использовать вакцину Менактра?
Отвечает Полибин Роман Владимирович
Да, возможно.
Вопрос:
Скажите мне 33 года у меня варикозное расширение вен,пониженная функция щитовидной железы,можно ли ставить прививки и какие ставить надо в этом возрасте?
Отвечает Редакция сайта
- Прививку от менингококковой инфекции в настоящее время в России можно сделать ребенку с возраста 9 месяцев и взрослым до 55 лет вакциной Менактра (Санофи Пастер, Франция).
 Детям с 9 до 23 месяцев она делается двукратно с интервалом 3 месяца, в более старшем возрасте – один раз. Это конъюгированная вакцина, которая является высоко эффективной. Другие зарегистрированные в России вакцины полисахаридные: Менцевакс АСWY, менингококковая А+С (Санофи Пастер, Франция) применяются с возраста 18-24 месяцев и взрослым однократно с ревакцинацией через 2-3 года. Вакцина менингококковая А производства Россия используется у детей с возраста 1 год и старше. Может быть использована любая из зарегистрированных вакцин. Предпочтение конъюгированной вакцине отдается в случае, если ребенок раннего возраста или имеет иммунодефицитное состояние (отсутствие селезенки врожденного (аспления) или приобретенного характера; подтекание спинномозговой жидкости; наличие кохлеарного имплантанта; первичный иммунодефицит).
Детям с 9 до 23 месяцев она делается двукратно с интервалом 3 месяца, в более старшем возрасте – один раз. Это конъюгированная вакцина, которая является высоко эффективной. Другие зарегистрированные в России вакцины полисахаридные: Менцевакс АСWY, менингококковая А+С (Санофи Пастер, Франция) применяются с возраста 18-24 месяцев и взрослым однократно с ревакцинацией через 2-3 года. Вакцина менингококковая А производства Россия используется у детей с возраста 1 год и старше. Может быть использована любая из зарегистрированных вакцин. Предпочтение конъюгированной вакцине отдается в случае, если ребенок раннего возраста или имеет иммунодефицитное состояние (отсутствие селезенки врожденного (аспления) или приобретенного характера; подтекание спинномозговой жидкости; наличие кохлеарного имплантанта; первичный иммунодефицит).
- Варикозное расширение вен нижних конечностей и пониженная функция щитовидной железы, если эти состояния компенсированы, не являются противопоказанием к вакцинации.
 Каждые 10 лет, начиная с 14 лет, проводится обязательная ревакцинация против дифтерии и столбняка (АДС-М). Если Вы пропустили сроки ревакцинации, может потребоваться вакцинация заново. Или можно оценить уровень специфического иммунного ответа по анализу крови на антитела к дифтерии и столбняку и в зависимости от полученных показателей спланировать прививки. Для людей, имеющих хронические заболевания, снижение иммунитета особенно важны прививки против пневмококковой инфекции и гриппа. Кроме того, актуальной является вакцинация против клещевого энцефалита, гепатита А, вируса паппиломы человека.
Каждые 10 лет, начиная с 14 лет, проводится обязательная ревакцинация против дифтерии и столбняка (АДС-М). Если Вы пропустили сроки ревакцинации, может потребоваться вакцинация заново. Или можно оценить уровень специфического иммунного ответа по анализу крови на антитела к дифтерии и столбняку и в зависимости от полученных показателей спланировать прививки. Для людей, имеющих хронические заболевания, снижение иммунитета особенно важны прививки против пневмококковой инфекции и гриппа. Кроме того, актуальной является вакцинация против клещевого энцефалита, гепатита А, вируса паппиломы человека.
Вопрос:
Подскажите, пожалуйста, с какого возраста подросткам проводить вакцинацию и по какой схеме в России?
Отвечает Харит Сусанна Михайловна
В США вакцинация подростков против менингококковой инфекции проводится в возрасте 11-16 лет. В России обязательной вакцинации детей не предусмотрено. Прививку на добровольных началах в настоящее время можно сделать ребенку с возраста 9 месяцев, и соответственно подросткам и взрослым до 55 лет вакциной Менактра (Санофи Пастер, Франция). Детям с 9 до 23 месяцев она делается двукратно с интервалом 3 месяца, в более старшем возрасте – один раз. Другие зарегистрированные в России вакцины полисахаридные: Менцевакс АСWY, менингококковая А+С (Санофи Пастер, Франция) применяются с возраста 18-24 месяцев, подросткам и взрослым однократно с ревакцинацией через 2-3 года. Вакцина менингококковая А производства Россия используется у детей с возраста 1 год и старше. Может быть использована любая из зарегистрированных вакцин. Предпочтение конъюгированной вакцине отдается в случае, если ребенок раннего возраста или имеет иммунодефицитное состояние (отсутствие селезенки врожденного (аспления) или приобретенного характера; подтекание спинномозговой жидкости; наличие кохлеарного имплантанта; первичный иммунодефицит).
Детям с 9 до 23 месяцев она делается двукратно с интервалом 3 месяца, в более старшем возрасте – один раз. Другие зарегистрированные в России вакцины полисахаридные: Менцевакс АСWY, менингококковая А+С (Санофи Пастер, Франция) применяются с возраста 18-24 месяцев, подросткам и взрослым однократно с ревакцинацией через 2-3 года. Вакцина менингококковая А производства Россия используется у детей с возраста 1 год и старше. Может быть использована любая из зарегистрированных вакцин. Предпочтение конъюгированной вакцине отдается в случае, если ребенок раннего возраста или имеет иммунодефицитное состояние (отсутствие селезенки врожденного (аспления) или приобретенного характера; подтекание спинномозговой жидкости; наличие кохлеарного имплантанта; первичный иммунодефицит).
Вопрос:
Какую купить вакцину для ребёнка ей сейчас 3,4 года в поликлинике сказали самим покупать
Отвечает Полибин Роман Владимирович
В настоящий момент для вакцинации против менингококковой инфекции используются полисахаридные и конъюгированные вакцины: вакцина менингококковая группы А полисахаридная сухая, полисахаридная менингококковая вакцина А+С, «Менактра», «Менинго А + С», «Менцевакс ACWY» и «Менюгейт», которые различаются количеством серогрупп менингококка, входящих в состав вакцины (A, C, W-135 и Y). Все перечисленные вакцины одобрены для проведения вакцинации на территории РФ.
Все перечисленные вакцины одобрены для проведения вакцинации на территории РФ.
Вопрос:
Добрый день!
С какого возраста можно делать прививку против менингококковой инфекции детям и взрослым и какие могут быть последствия после вакцинации?
Спасибо.
Отвечает Полибин Роман Владимирович
Прививку от менингококковой инфекции в настоящее время в России можно сделать начиная с возраста 9 месяцев до 55 лет при использовании вакцины Менактра (Санофи Пастер, Франция). Детям с 9 до 23 месяцев – двукратно с интервалом 3 месяца. При применении таких вакцин как Менцевакс АСWY, менингококковая А+С (Санофи Пастер, Франция) — с возраста 18-24 месяцев и взрослым однократно, ревакцинация через 2-3 года. По показаниям, в очаге инфекции полисахаридная менингококковая вакцина А+С может быть введена с возраста 3 месяцев. Вакцина менингококковая А (Россия) используется у детей с возраста 1 год и старше. Поствакцинальные реакции включают в себя кратковременное повышение температуры, нарушение самочувствия или местные реакции (краснота, отек, болезненность в месте введения вакцины) в первые 1-3 дня после прививки.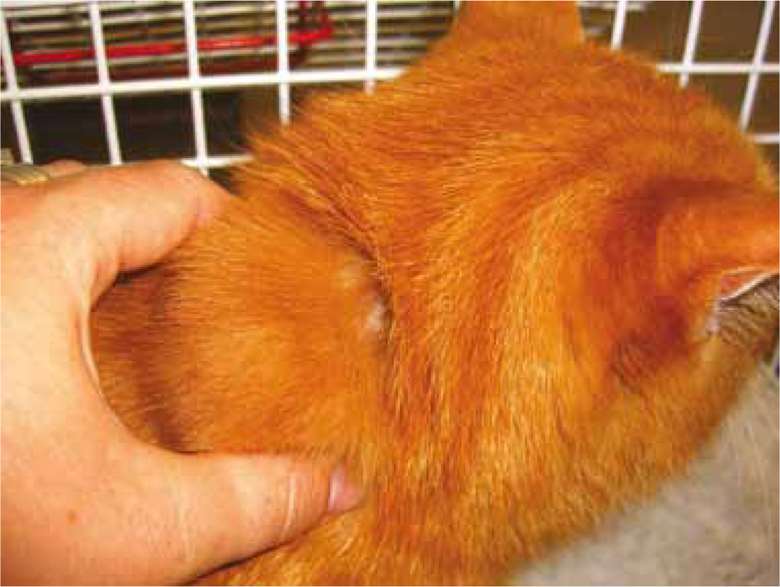 Крайне редко – аллергические реакции.
Крайне редко – аллергические реакции.
Вопрос:
Ребенку 2года10 мес. Какую вакцину( название) лучше всего сделать?
Отвечает Полибин Роман Владимирович
Прививку от менингококковой инфекции в настоящее время в России можно сделать ребенку с возраста 9 месяцев и взрослым до 55 лет вакциной Менактра (Санофи Пастер, Франция). Детям с 9 до 23 месяцев она делается двукратно с интервалом 3 месяца, в более старшем возрасте – один раз. Это конъюгированная вакцина, которая является высоко эффективной. Другие зарегистрированные в России вакцины полисахаридные: Менцевакс АСWY, менингококковая А+С (Санофи Пастер, Франция) применяются с возраста 18-24 месяцев и взрослым однократно с ревакцинацией через 2-3 года. Вакцина менингококковая А производства Россия используется у детей с возраста 1 год и старше. Может быть использована любая из зарегистрированных вакцин. Предпочтение конъюгированной вакцине отдается в случае если ребенок раннего возраста или имеет иммунодефицитное состояние (отсутствие селезенки врожденного (аспления) или приобретенного характера; подтекание спинномозговой жидкости; наличие кохлеарного имплантанта; первичный иммунодефицит).
Вопрос:
Добрый день! Если Вы специалисты, то почему Вы пишете в своей статье, что Менактра полисахаридная вакцина? Почему вводите людей в заблуждение?
Отвечает Полибин Роман Владимирович
Добрый день. Официальное название вакцины – МЕНАКТРА [вакцина менингококковая полисахаридная (серогрупп А, С, Y и W-135), конъюгированная с дифтерийным анатоксином]. Вакцина Менактра представляет собой раствор очищенных капсульных полисахаридов Neisseriameningitidis групп A, C, Y и W-135, индивидуально конъюгированных с белком-носителем (очищенным анатоксином Corynebacterium diphtheriae).
Вопрос:
Два дня назад поставили прививку от менингококковой инфекции у ребёнка через сутки опухло место от укола стал большой круг пунцово бордового цвета! что это!? нам занесли вирус!? и теперь он болен!? температура самая большая 37’9 была!
Отвечает Полибин Роман Владимирович
Вакцина против менингококка – не содержит вирус. Это неживая вакцина, содержащая частицы микроба.
Вероятно, у ребенка была сильная местная реакция на вакцину. Это встречается и описано в инструкции как возможное событие в поствакцинальном периоде. Учитывая время, прошедшее со дня вакцинации наверняка уже изменения разрешились. Как правило, местные вакцинальные реакции исчезают в течение нескольких дней. В лечении используются местные противоаллергические препараты и средства, улучшающие кровообращение (троксевазин). В этом случае запрещается разогревать место инъекции, в том числе купать ребенка в ванной, а также использовать компрессы, народные средства. Следующую прививку той же вакциной необходимо делать в другую область и с подготовкой противоаллергическими препаратами.
После прививки от столбняка болит место укола, опухло
Защититься от столбняка, бактерии которого чрезвычайно распространены в окружающей среде и обладают высокой выживаемостью, можно только прививкой. Организм обычно хорошо воспринимает введённую вакцину, но иногда бывает, что после прививки от столбняка у пациента болит место укола или даже опухло. В медицинской практике такие проявления считаются допустимыми, здесь важно отличать адекватную реакцию на введённый состав от серьёзных отклонений от нормы.
В медицинской практике такие проявления считаются допустимыми, здесь важно отличать адекватную реакцию на введённый состав от серьёзных отклонений от нормы.
Может ли болеть место укола после прививки от столбняка? Нормально ли это
Столбняк – опасное бактериальное заболевание, с высоким процентом смертности. Единственный эффективный метод предотвращения заражения – вакцинация. В соответствии с Национальным календарём прививок основным инструментом противостолбнячной иммунизации является прививка АКДС – адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Вместе с анатоксином столбняка пациенту вводятся антигены коклюша и дифтерии. В некоторых случаях после процедуры возникают болезненные ощущения, часть которых относятся к вариантам нормы.
Существует предубеждение, что раз прививка приводит к боли и отёку, значит, она вредит здоровью. Это в корне неверно. Тяжёлые состояния, вроде анафилактического шока и других общих осложнений встречаются крайне редко. Статистика говорит о том, что только у 30 % привитых могут возникать небольшие побочные проявления. У большинства пациентов боль проходит, и отёк спадает довольно быстро.
У большинства пациентов боль проходит, и отёк спадает довольно быстро.
Медики рассматривают в качестве нормы следующие варианты ответа иммунной системы:
- изменение в поведении – гиперактивность или, наоборот, вялость, апатия,
- повышение температуры до 38,5 °С,
- головная боль, отсутствие аппетита,
- расстройство пищеварения,
- местное покраснение,
- к месту инъекции больно прикасаться, боль отдаёт в плечо и под лопатку,
- опухает место укола.
Если помимо этих характерных признаков нет каких-то других опасных проявлений, волноваться не о чём. Если же болит спина после поставленной прививки от столбняка, поднялась высокая температура, или появились другие симптомы недомогания, непохожие на нормальные, тогда причина для беспокойства имеется.
Надо внимательно осмотреть место, куда делалась инъекция: нет ли там воспалённой, изъязвлённой ранки диаметром более 1 см. Если место укола припухло, то размер отёка не должен выходить за периметр гиперемии.
Основные причины, почему может болеть место укола
Введение вакцинного препарата вызывает реакции разной степени выраженности. То, что прививка от столбняка болит, и опухает место укола, объясняется рядом объективных факторов, вызывающих такие симптомы.
- Вспомогательные вещества, содержащиеся в вакцинном препарате. Для формирования стойкого иммунитета столбнячный анатоксин должен поступать в кровь на протяжении всего месяца маленькими порциями. С этой целью в состав вакцины включён гидроксид алюминия, удерживающий его в зоне введения состава. Это вещество не вредит в целом, но способно вызывать местные воспаления. Из-за него и возникает припухлость.
- Появление слабости, температуры и головной боли связано с содержанием в вакцине АКДС коклюшного компонента. Именно он вызывает такие симптомы.
- Ошибки при введении препарата – ещё одна причина возникновения болезненных симптомов. Если при постановке укола часть состава попала не в мышцу (где происходит лучшее всасывание действующего вещества), а в подкожное пространство, появляется заметная припухлость.
 Если образовалась шишка, она пройдёт, когда препарат рассосётся. Если сильно болит рука (неважно, у взрослого человека или у малыша, был ли это укол под лопатку, в плечо или бедро), скорее всего, это значит, что препарат был введён подкожно.
Если образовалась шишка, она пройдёт, когда препарат рассосётся. Если сильно болит рука (неважно, у взрослого человека или у малыша, был ли это укол под лопатку, в плечо или бедро), скорее всего, это значит, что препарат был введён подкожно. - Нарушение правил поведения после процедуры вакцинации.
Как долго болит прививка от столбняка
То, как долго болит прививка от столбняка, поставленная под лопатку или в другое место, и когда неприятные ощущения пройдут, зависит от того, насколько были соблюдены правила постановки укола. Если всё было сделано верно, болезненность исчезает уже через 2-3 дня. Но если в результате ошибочных действий образовалось уплотнение от столбнячной прививки, локальная боль сохраняется до 2 месяцев.
Как облегчить боль после прививки
Отёчность и болезненность в месте, куда вводился вакцинный противостолбнячный препарат, – распространённое явление.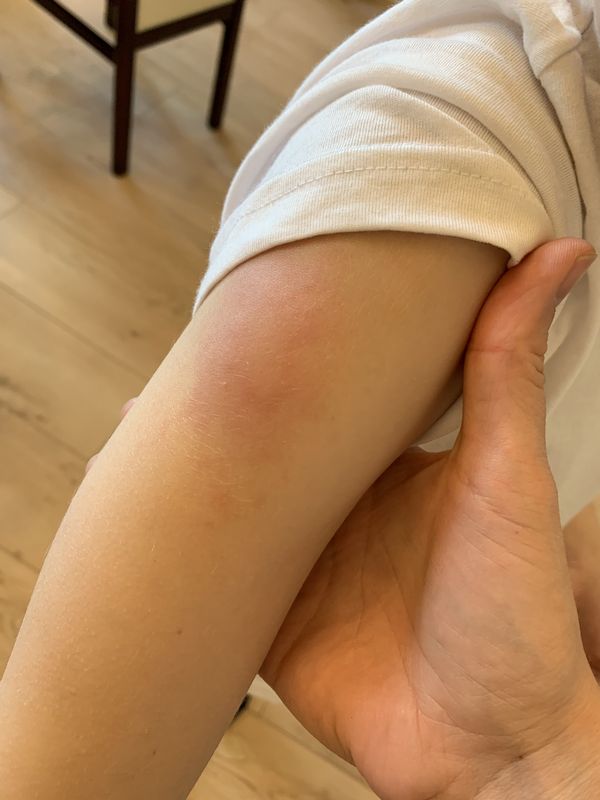 Выраженность такой реакции зависит от многих факторов. Но, в целом, локальные гиперемия, припухлость и некомфортные ощущения относятся к показателям нормы. В стандартных ситуациях такие симптомы исчезают уже через 2-3 дня.
Выраженность такой реакции зависит от многих факторов. Но, в целом, локальные гиперемия, припухлость и некомфортные ощущения относятся к показателям нормы. В стандартных ситуациях такие симптомы исчезают уже через 2-3 дня.
Оптимальными для прививки являются те места, где мышцы особенно развиты. Например, для малышей младше полутора лет – это бедро, для взрослых людей – под лопаткой. К сожалению, никто не застрахован от того, что вакцинный препарат будет введён неправильно, попадёт не в мышечные, а окружающие их ткани. Тогда и возникают отёки, шишки, по величине превышающие допустимые нормы. Нормальными считаются отёк меньше 8 см в диаметре и шишка – до 5 см. Если развивается локальная опухоль более 8 см, следует показаться специалистам. Иногда болезненное состояние можно облегчить самостоятельно.
Приём обезболивающих таблеток
Противостолбнячная иммунизация обычно не приводит к побочным эффектам, и место укола воспаляется редко. Если же плечо болит, появился озноб, можно принять болеутоляющие средства не на основе аспирина: Ибупрофен, Тиленол, Ацетаминофен. Если плохо ребёнку, он капризничает, не кушает и не спит, разрешается дать Нурофен, также обладающий обезболивающим действием.
Если плохо ребёнку, он капризничает, не кушает и не спит, разрешается дать Нурофен, также обладающий обезболивающим действием.
Как сделать компресс на место укола
Чтобы шишка рассосалась, для компресса можно использовать средства, которые всегда есть под рукой:
- аспирин (1 таблетка) разводится в двух столовых ложках спирта,
- бинтовой тампон смачивается в растворе,
- больное место смазывается жирным кремом (от ожога),
- компресс накладывается на обрабатываемую зону,
- область уплотнения укрывается плёнкой (держать всю ночь).
Компресс повторяют 2-3 раза, после чего боль исчезнёт, а шишка значительно уменьшится.
Что делать, если образовалась шишка на месте от прививки от столбняка
Возникновение шишки в месте укола – нормальное явление. Чаще всего это связано с действием гидроксида алюминия, выполняющего роль адсорбента. Если припухлость образовалась из-за нарушения техники выполнения инъекции, можно прибегнуть к симптоматической терапии.
Если после прививки покраснело место укола, а рука опухла и болит, или под лопаткой возникла заметная шишка, используют местные средства, которые помогают рассасываться опухоли и снимают воспаление. Можно взять мазь Вишневского или ихтиоловый состав для приготовления компресса. Тампон, пропитанный лекарством, нужно подержать на больном месте 3 часа. Процедуру достаточно делать 1 раз в день (для выздоровления потребуется около 2 недель). Эффективны также Троксевазин или Гепариновая мазь.
Чего делать нельзя
Не следует сразу после укола посещать магазины и другие людные места. В течение получаса лучше не покидать лечебное учреждение, чтобы врачи смогли оказать экстренную помощь в случае аллергической реакции.
После процедуры важно соблюдать следующие правила.
- Воздержаться от спиртного хотя бы в течение трёх дней.
- Не посещать бани, сауны и парные, отказаться от ванн с использованием масел и солей.
- Исключить из своего графика занятия спортом, особенно важно не прибегать к силовым тренировкам (от 3 до 5 дней).

- Если общее самочувствие позволяет, можно совершать неспешные прогулки на свежем воздухе. Это касается и детей, с которыми можно гулять, ориентируясь на состояние ребёнка.
- Несмотря на расхожее мнение о том, что укол нельзя категорически мочить, лёгкий душ вполне допустим, но без растирания места прививки мочалкой.
- Исключить на несколько дней из ежедневного рациона жирные блюда, заменив их лёгкими диетическими продуктами и обильным тёплым питьем.
Возможные осложнения прививки
Если для вакцинации нет серьезных противопоказаний, то противостолбнячная прививка не приводит к тяжёлым осложнениям, но если они есть, прививаться просто опасно. Иногда причины не делать прививку настолько серьёзны, что вакцинироваться нельзя ни в коем случае. Абсолютными противопоказаниями являются:
- острая аллергия на компоненты вакцины,
- иммунодефицит.
Относительные противопоказания лишь откладывают процедуру, к ним относят:
- острое респираторное или инфекционное заболевание на фоне повышенной температуры,
- обострение хронических патологий,
- период восстановления после перенесённой тяжёлой болезни,
- период восстановления после курсов лучевой и химиотерапии,
- недоношенных детей с недостаточной массой тела не прививают до нормализации состояния,
- беременность и период кормления грудью.

Иногда бывает, что у пациента выявляют противопоказания. Это могут быть, например, неспецифическая аллергия или лёгкое недомогание. Такие состояния не приводят к повышению риска развития осложнений, но, тем не менее, педиатр даёт медотвод. Так ребёнок остаётся беззащитным перед грозной инфекцией. Подход к принятию решения о допуске к процедуре должен быть гибким. К примеру, если у пациента была зафиксирована острая реакция на АКДС, вакцину могут заменить на менее реактивную АДС.
Важно понимать, что длительное проявление негативной реакции на прививку говорит о развитии осложнений:
- температура поднимается выше 39 °С. Это может быть признаком развивающегося воспаления,
- появляются признаки ларингита, бронхита и фарингита,
- боли продолжаются дольше 5-7 суток,
- покраснение имеет обширную площадь (более 8 см), а диаметр шишки превышает 5 см.
Прививка у взрослых может вызывать судороги, сбои в работе сердца, артрит, спутанность сознания и нарушения работы мозга, анафилактический шок. Такие реакции встречаются очень редко, так как речь идёт о ревакцинации, и все возможные негативные проявления у конкретного человека уже известны. Чаще осложнения возникают у детей, поэтому родители должны наблюдать за поведением и самочувствием ребёнка после укола.
Такие реакции встречаются очень редко, так как речь идёт о ревакцинации, и все возможные негативные проявления у конкретного человека уже известны. Чаще осложнения возникают у детей, поэтому родители должны наблюдать за поведением и самочувствием ребёнка после укола.
Когда обращаться к врачу
Хотя осложнения от противостолбнячной прививки бывают крайне редко, всё же в 4 % случаях регистрируется летальный исход. Поэтому при любом отклонении симптомов от нормы надо обращаться за помощью к медикам. Если человек, получивший прививку от столбняка, жалуется на сильные головные боли, у него высокая температура, обширные отёк и покраснение в месте инъекции, наблюдаются судороги и неясность сознания, можно уже предполагать развитие осложнений. В этом случае надо немедленно обращаться к врачу, поскольку тяжёлые реакции, во-первых, могут привести к непредсказуемым последствиям в настоящее время, а во-вторых, являются поводом к отводу от противостолбнячных прививок в будущем.
youtube.com/embed/7VgQadaPK2o» frameborder=»0″ allowfullscreen=»allowfullscreen»>
Риски внутримышечных инъекций | Dopinglinkki
Внутримышечная инъекция, т. е. инъекция анаболических стероидов, тестостерона и других допинговых веществ, всегда сопряжена с риском.
Незаконно произведенные продукты могут вызвать множество проблем со здоровьем, поскольку пользователь понятия не имеет, что они на самом деле содержат. Микробы в инъекционных веществах, инъекционном оборудовании или уже существующие на коже могут проникнуть в организм, вызывая очень серьезные инфекции. Точно так же неправильная техника инъекции или неправильное место инъекции могут вызвать разрыв кровеносных сосудов, повреждение мышц или нервов и паралич. Вредные последствия могут быть опасными для жизни в худшем случае.
Нелегальные наркотики могут содержать примеси и опасные вещества
Использование незаконных наркотиков и допинговых веществ, приобретенных в Интернете или на черном рынке, может быть опасным, поскольку их истинный состав не может быть известен без лабораторных исследований.
Продукты могут содержать примеси, появившиеся на стадии производства из-за возможного отсутствия гигиены на нелегальных фабриках по производству наркотиков. Кроме того, активные ингредиенты и их количество, скорее всего, будут отличаться от заявленных на упаковке.
Кроме того, в этих продуктах также были обнаружены следы лекарственных веществ и других вредных ингредиентов, ранее изъятых из продажи в целях безопасности. Например, в производстве могут использоваться вещества строительной промышленности в качестве заменителя правильных лекарственных веществ. Незаконные вещества могут вызывать такие симптомы, как аллергические реакции. [1]
Микробы, попадающие в организм путем инъекции, вызывают опасные инфекции и абсцессы
Примеси инъекционного вещества, грязный инъекционный инструментарий и недостаточная очистка кожи могут легко привести к инфекциям вокруг места инъекции, когда бактерии и другие микробы попадают в организм. Совместное использование игл с другими пользователями также увеличивает риск заражения инфекционными заболеваниями, передающимися через кровь, такими как гепатит и ВИЧ.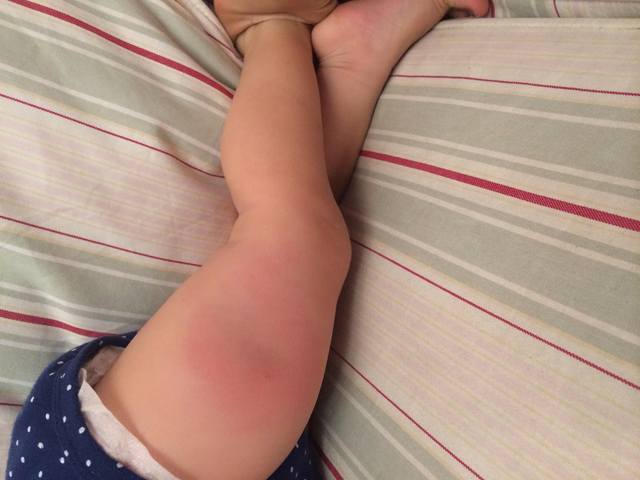 [2]
[2]
Бактериальная инфекция, связанная с инъекцией, может вызвать целлюлит (воспаление подкожной жировой ткани) или абсцессы, например, при подкожном или внутримышечном введении. Симптомами целлюлита являются боль и болезненность вокруг места инъекции, покраснение и уплотнение в месте инъекции и лихорадка. Симптомы абсцесса схожи: он может быть окружен покраснением, теплом, отеком и болью. Большой абсцесс может вызвать высокую температуру. [3, 4]
При отсутствии лечения абсцессы и воспаление жировой ткани могут быть опасны, поэтому стоит обратиться к врачу. При необходимости врач опорожняет абсцесс и лечит инфекции антибиотиками.
Абсцессы не должны выдавливаться заинтересованным лицом. Если абсцесс лопнул под кожей и бактерии через кровообращение попали в организм, это может привести к опасному для жизни заражению крови, т. е. к сепсису. Симптомы сепсиса включают общее недомогание, лихорадку, озноб, тошноту, рвоту, диарею, тахипноэ и спутанность сознания. Иногда на теле появляются небольшие гематомы.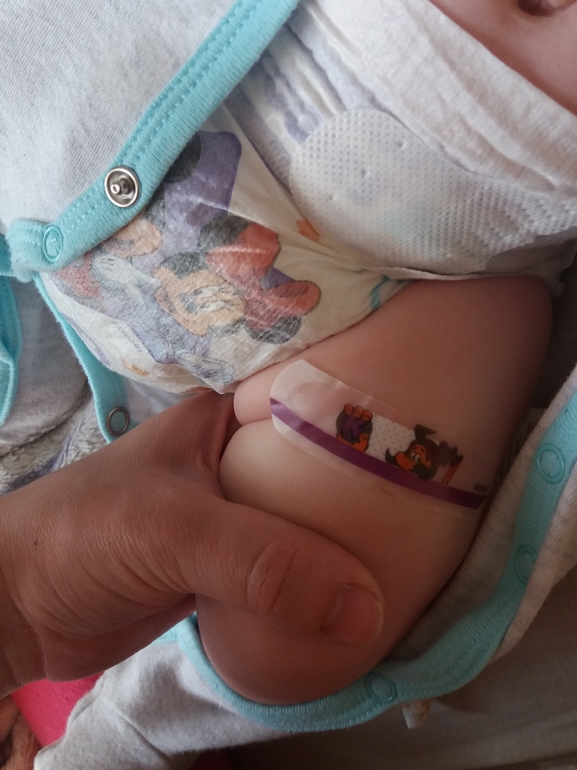 Сепсис всегда требует госпитализации. [3, 5]
Сепсис всегда требует госпитализации. [3, 5]
Помимо сепсиса, распространение бактерий, если его не лечить, может привести к редкому, но опасному для жизни воспалению мягких тканей, которое носит некротизирующий характер, т. е. приводит к некрозу. Бактерии вызывают быстро прогрессирующее разрушение мышечной фасции, жировой или мышечной ткани, что может привести к ампутации. [3]
Распространение бактерий в организме также может вызывать эндокардит, инфекции внутренней сердечной оболочки и сердечных клапанов, которые при отсутствии лечения могут привести к смерти [6].
Использованные и слишком короткие иглы повреждают ткани
При внутримышечных инъекциях используются мышечные иглы, которые длиннее стандартных инъекционных. Иглы для мышечных инъекций достигают мышцы, а не остаются под кожей или в жировой ткани, где кровоток значительно слабее, чем в мышце. Если вещество остается под кожей или в жировой ткани, его всасывание блокируется, что может привести к повреждению тканей. [7]
[7]
Иглы можно использовать только один раз. Помимо риска заражения, они могут вызвать и другие проблемы. Уже после одной инъекции кончик иглы сгибается, поэтому при повторном использовании он может легко повредить кожу и мышцы.
Использованные иглы всегда следует выбрасывать либо в контейнеры для опасных отходов, либо возвращая их в банке в медицинские и социальные консультационные центры или аптеки.
Неправильное место инъекции может привести к серьезным повреждениям.
Анаболические стероиды и тестостерон обычно вводят в мышцы ягодиц, бедер или плеч. Если мышца для инъекции мала, то и доза должна быть такой же. [[8] В небольшой мышце инъекция может вызвать большую боль и повреждение [9].]. Если вы повторно вводите инъекцию в одно и то же место, мышца может затвердеть и повредиться.
При введении в ягодичную мышцу необходимо соблюдать особую осторожность, чтобы игла не коснулась седалищного нерва. Инъекция нерва вызывает сильную иррадиирующую боль в нижние конечности (аналогично поражению электрическим током) и может привести к необратимому повреждению нерва.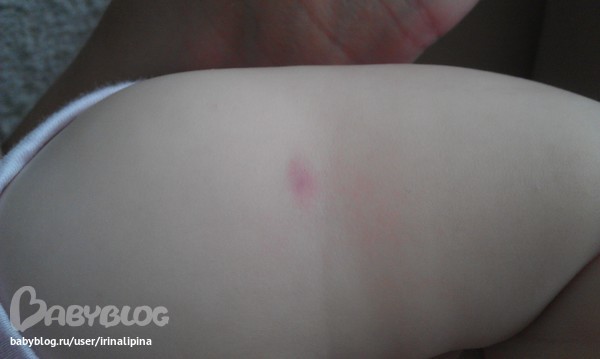 В худшем случае повреждение седалищного нерва может привести к параличу нижних конечностей. [10]
В худшем случае повреждение седалищного нерва может привести к параличу нижних конечностей. [10]
При инъекции следите за тем, чтобы не задеть кровеносные сосуды. Если при оттягивании поршня назад на себя в шприце видна кровь, немедленно извлеките иглу и нажмите на место инъекции, чтобы остановить кровотечение.
Разрыв кровеносного сосуда вызывает внутреннее кровотечение в мышце. Вы можете почувствовать боль и скованность в мышцах. При разрыве кровеносного сосуда может образоваться рубцовая ткань или сгустки крови, а если сгусток крови начинает блуждать и достигает сердца или легких, последствия могут быть опасными для жизни. Инъекции, поражающие артерию, могут быть особенно опасны.
При необходимости обратиться к врачу
Если на месте инъекции образовалась выпуклость, немедленно удалите иглу. Если ткань воспалена, то может наблюдаться отсроченная реакция в месте инъекции через часы или дни после инъекции – болезненность, покраснение, ощущение жара и припухлость.
После инъекции, если у вас появится высокая температура, если у вас ухудшится общее физическое состояние, если вы почувствуете сильную боль или возникнут другие непредвиденные проблемы со здоровьем, немедленно обратитесь к врачу!
Дополнительная информация об инъекциях:
Социальные и медицинские консультационные центры
Видео о методах снижения вреда от Public Health Wales
Ссылка на пошаговое наглядное руководство по инъекциям анаболических стероидов от Exchangesupplies.org
Ссылки
[1] Пааскоски, С. (2012): Uhkapeliä laittomilla nettilääkkeillä. СИК! — Lääketietoa Fimeasta -verkkolehti. Haettu 25.10.2012
[2] Гордон, Р.Дж. и Лоуи, Ф.Д. (2005): Бактериальные инфекции у наркоманов. Медицинский журнал Новой Англии 353, 1945-54.
[3] Эбрайт, Дж. Р. и Пипер Б. (2002): Инфекции кожи и мягких тканей у потребителей инъекционных наркотиков. Инфекционные клиники Северной Америки. 16 (3), 697-712.
[4] Саарельма, О. (2012): Paise. Дуодецим Тервейскирджасто. Виитатту 25 октября 2012
(2012): Paise. Дуодецим Тервейскирджасто. Виитатту 25 октября 2012
[5] Лумио, Дж. (2009): Сепсис. Дуодецим тервейскирджасто. Viitattu 25.10.2012
[6] Mustajoki, P. (2011): Endokardiitti (sydänläppien tulehdus). Дуодецим Тервейскирджасто. Вийтатту 25.10.2012.
[7] Ojala, S. & Kaukkila, HS (2008): Injektionanto lihakseen — millä miten ja mihin pistät? Сайраанхойтаджалехти 10/2010. Viitattu 25.10.2012
[8] Nicoll L.H. & Hesby A. (2002): Внутримышечная инъекция: комплексный обзор исследований и руководство по доказательной практике. Прикладные исследования медсестер, 15 (3): 149-62.
[9] Публикации Lifeline (2009 г.): Инъекционные анаболические стероиды.
[10] Small, S.P. (2004): Предотвращение повреждения седалищного нерва при внутримышечных инъекциях: обзор литературы. Журнал Advanced Nursing, 47, 3, 287–296.
Была ли эта статья полезной?
Всего голосов: 3431
Как лечить боль и лихорадку в домашних условиях
Женщина получает повторную прививку от Pfizer в парке Юджина А.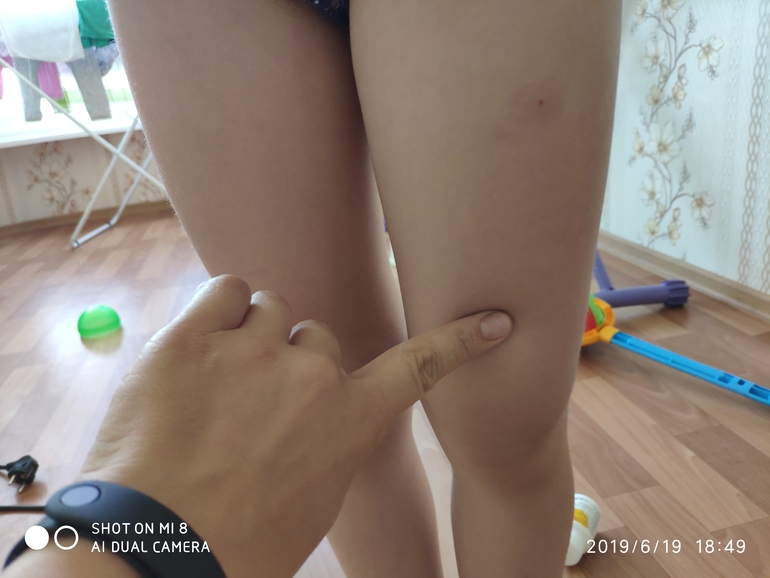 Обрегона в Лос-Анджелесе.
Обрегона в Лос-Анджелесе.
Гэри Коронадо | Лос-Анджелес Таймс | Гетти Изображений
Если вы думаете о том, чтобы сделать повторную прививку от Covid, вы, вероятно, задаетесь вопросом о ее побочных эффектах.
Не беспокойтесь: согласно данным Центров по контролю и профилактике заболеваний, по сравнению с последней дозой, повторная прививка должна быть более гладкой.
«У людей было меньше реакций после третьей дозы, чем после второй», — заявила директор CDC доктор Рошель Валенски на брифинге в Белом доме во вторник. На прошлой неделе Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США и CDC дали всем взрослым зеленый свет на повторную прививку через шесть месяцев после получения второй дозы мРНК-вакцины или через два месяца после получения одноразовой вакцины Johnson & Johnson.
Если вы почувствовали побочные эффекты от последней дозы вакцины, вы, вероятно, почувствуете аналогичные эффекты после ревакцинации, но в менее серьезной форме. CDC описывает типичные побочные эффекты ревакцинации Covid как «от легкой до умеренной» по сравнению с «интенсивными», которые часто следуют за второй дозой.
CDC описывает типичные побочные эффекты ревакцинации Covid как «от легкой до умеренной» по сравнению с «интенсивными», которые часто следуют за второй дозой.
Во многом это связано с тем, что ваша первая и вторая дозы уже установили схему борьбы с вирусами для вашей иммунной системы. Бустер, по сути, дает вашему телу больше практики в создании защиты от Covid.
Бустеры Moderna и J&J — это всего лишь меньшие дозы их оригинальных составов, которые также могут уменьшить ваши побочные эффекты. Бустер Pfizer имеет ту же дозировку, что и первые две дозы.
Наиболее распространенные побочные эффекты для всех трех бустеров должны показаться вам знакомыми: боль и припухлость в месте инъекции, усталость, мышечная боль, головная боль, лихорадка, а также озноб и тошнота. Менее распространенные побочные эффекты включают тошноту и опухшие или воспаленные лимфатические узлы. Все они обычно исчезают в течение двух-трех дней, самое большее.
На всякий случай вы можете очистить свое расписание в течение нескольких дней после ревакцинации, но чаще всего дискомфорт является признаком того, что вакцина работает должным образом, помогая вашей иммунной системе повысить защиту от вируса.
Вот некоторые домашние средства и стратегии, которые могут помочь облегчить симптомы ревакцинации:
- Избегайте обезвоживания и носите легкую, удобную одежду, чтобы справиться с такими симптомами, как лихорадка и озноб.
- Используйте руку, которой вы сделали укол, как обычно, и даже немного потренируйтесь. Это может быть больно, но движение руки поможет улучшить кровоток и облегчить мышечную боль.
- Приложите холодный компресс к месту укола, чтобы уменьшить отек и боль в месте инъекции.
- Примите безрецептурный обезболивающий препарат, такой как Tylenol или Advil, после приема. CDC говорит, что вы не должны принимать эти лекарства перед назначением, потому что неясно, может ли это повлиять на эффективность вакцины.
CDC отмечает, что если какое-либо «покраснение или болезненность» возле места инъекции усиливается через 24 часа или если кажется, что ваши побочные эффекты не исчезают через несколько дней, вам следует обратиться к врачу или поставщику медицинских услуг.

 Детям с 9 до 23 месяцев она делается двукратно с интервалом 3 месяца, в более старшем возрасте – один раз. Это конъюгированная вакцина, которая является высоко эффективной. Другие зарегистрированные в России вакцины полисахаридные: Менцевакс АСWY, менингококковая А+С (Санофи Пастер, Франция) применяются с возраста 18-24 месяцев и взрослым однократно с ревакцинацией через 2-3 года. Вакцина менингококковая А производства Россия используется у детей с возраста 1 год и старше. Может быть использована любая из зарегистрированных вакцин. Предпочтение конъюгированной вакцине отдается в случае, если ребенок раннего возраста или имеет иммунодефицитное состояние (отсутствие селезенки врожденного (аспления) или приобретенного характера; подтекание спинномозговой жидкости; наличие кохлеарного имплантанта; первичный иммунодефицит).
Детям с 9 до 23 месяцев она делается двукратно с интервалом 3 месяца, в более старшем возрасте – один раз. Это конъюгированная вакцина, которая является высоко эффективной. Другие зарегистрированные в России вакцины полисахаридные: Менцевакс АСWY, менингококковая А+С (Санофи Пастер, Франция) применяются с возраста 18-24 месяцев и взрослым однократно с ревакцинацией через 2-3 года. Вакцина менингококковая А производства Россия используется у детей с возраста 1 год и старше. Может быть использована любая из зарегистрированных вакцин. Предпочтение конъюгированной вакцине отдается в случае, если ребенок раннего возраста или имеет иммунодефицитное состояние (отсутствие селезенки врожденного (аспления) или приобретенного характера; подтекание спинномозговой жидкости; наличие кохлеарного имплантанта; первичный иммунодефицит).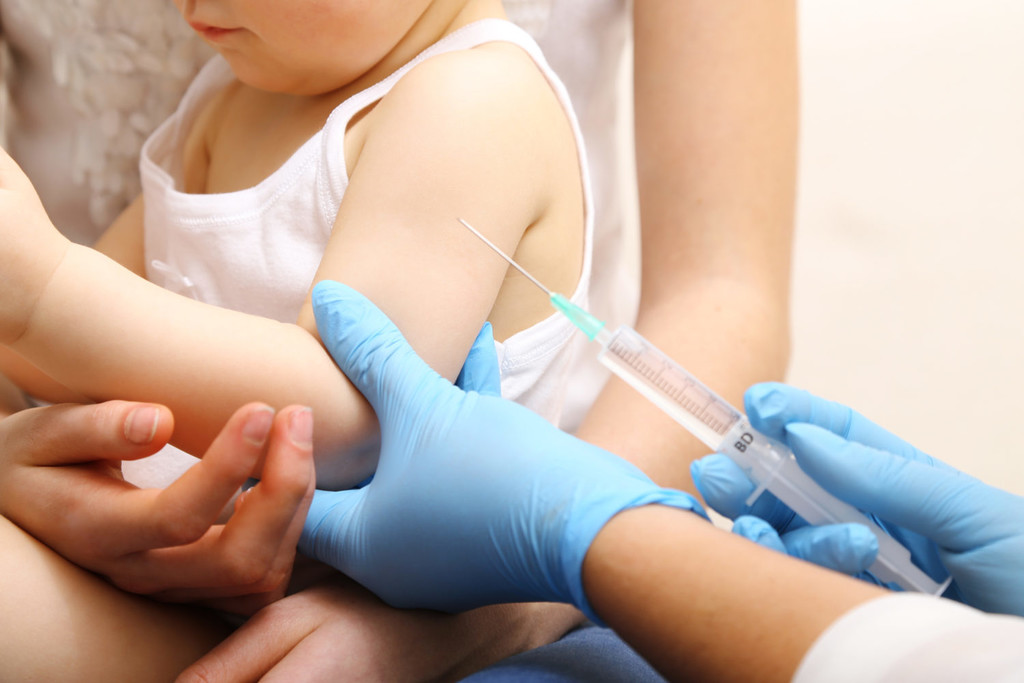 Каждые 10 лет, начиная с 14 лет, проводится обязательная ревакцинация против дифтерии и столбняка (АДС-М). Если Вы пропустили сроки ревакцинации, может потребоваться вакцинация заново. Или можно оценить уровень специфического иммунного ответа по анализу крови на антитела к дифтерии и столбняку и в зависимости от полученных показателей спланировать прививки. Для людей, имеющих хронические заболевания, снижение иммунитета особенно важны прививки против пневмококковой инфекции и гриппа. Кроме того, актуальной является вакцинация против клещевого энцефалита, гепатита А, вируса паппиломы человека.
Каждые 10 лет, начиная с 14 лет, проводится обязательная ревакцинация против дифтерии и столбняка (АДС-М). Если Вы пропустили сроки ревакцинации, может потребоваться вакцинация заново. Или можно оценить уровень специфического иммунного ответа по анализу крови на антитела к дифтерии и столбняку и в зависимости от полученных показателей спланировать прививки. Для людей, имеющих хронические заболевания, снижение иммунитета особенно важны прививки против пневмококковой инфекции и гриппа. Кроме того, актуальной является вакцинация против клещевого энцефалита, гепатита А, вируса паппиломы человека.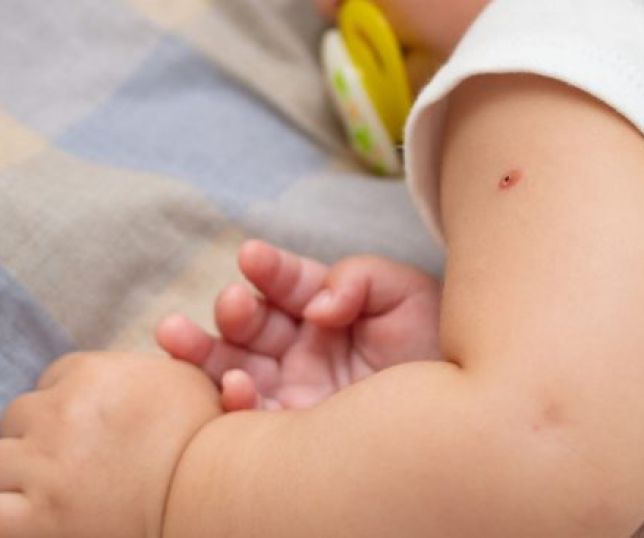 Если образовалась шишка, она пройдёт, когда препарат рассосётся. Если сильно болит рука (неважно, у взрослого человека или у малыша, был ли это укол под лопатку, в плечо или бедро), скорее всего, это значит, что препарат был введён подкожно.
Если образовалась шишка, она пройдёт, когда препарат рассосётся. Если сильно болит рука (неважно, у взрослого человека или у малыша, был ли это укол под лопатку, в плечо или бедро), скорее всего, это значит, что препарат был введён подкожно.
