Содержание
В Роспотребнадзоре дали рекомендации по вакцинации людей старше 60
Люди «серебряного возраста» старше 60 лет находятся в группе особого риска по коронавирусу, поэтому вакцинация людей старших возрастов является особенно важной мерой защиты, напомнили сегодня в Роспотребнадзоре.
Анализ, проведенный в Великобритании, показал, что у невакцинированных граждан старше 60 лет вероятность летального исхода в 5 раз выше, чем в группе до 50 лет. У непривитых, чей возраст перешел 80-летний рубеж, риск смерти от COVID-19 возрастает более чем в 11 раз, говорится в сообщении Роспотребнадзора. Поэтому на сегодняшний день не вызывает сомнения, что вакцинация против коронавирусной инфекции людей старше 60 лет необходима и должна проводиться в первую очередь.
В Роспотребнадзоре ответили на наиболее часто встречающиеся вопросы, которые возникают в связи с прививкой.
Каковы особенности вакцинации пожилых?
Принципиальных особенностей вакцинации пожилых нет. Как и в другом возрасте, прививаться необходимо при отсутствии обострений хронической патологии. При наличии большого числа сопутствующих заболеваний, перед вакцинацией желательно посетить лечащего врача.
При наличии большого числа сопутствующих заболеваний, перед вакцинацией желательно посетить лечащего врача.
В каких случаях вакцинация противопоказана?
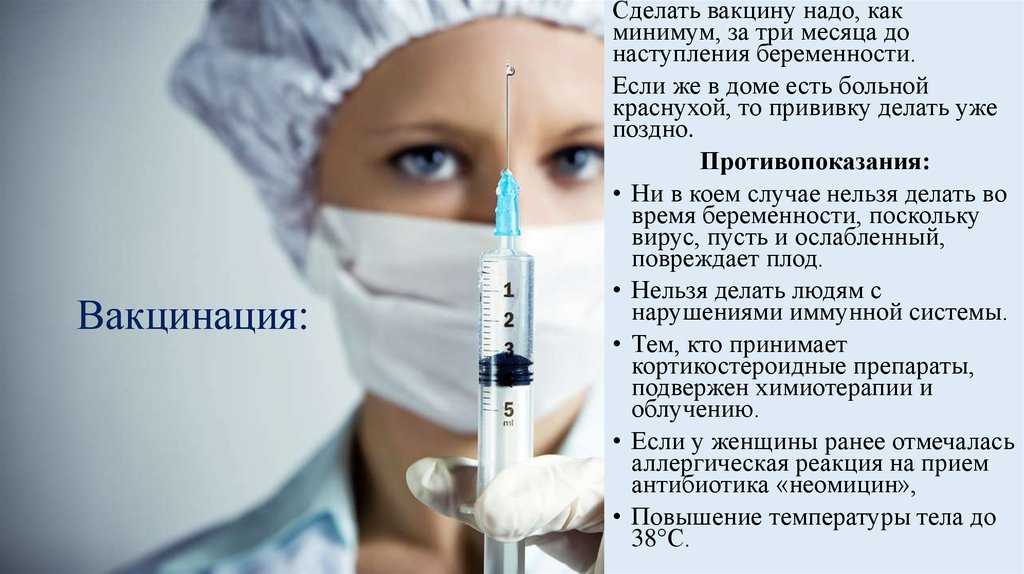
Перед вакцинацией специально обученный медперсонал уточнит, имеются ли противопоказания. Так, нельзя делать прививку при острых заболеваниях (ОРВИ, острых кишечных инфекциях и других), обострениях хронических заболеваний. Вакцинация противопоказана, если ранее при проведении прививки возникали тяжелые аллергические реакции или поствакцинальные осложнения на введение предыдущей дозы.
Как выполняется прививка?
Препарат вводится в мышцу плеча. После прививки нужно остаться под наблюдением медиков около получаса, чтобы иметь возможность быстро получить помощь, если возникнет аллергическая реакция. В большинстве случаев никаких побочных проявлений не наблюдается. В дальнейшем может появиться легкая реакция — болезненность, зуд, отечность, покраснение в месте укола, иногда повышается температура, возникают слабость, ломота в мышцах и суставах, как при ОРВИ. Как правило, все симптомы проходят в течение 1-3 дней. В целом, из-за возрастных особенностей иммунного ответа, люди старше 60 лет легче переносят прививку, чем молодые.
Как правило, все симптомы проходят в течение 1-3 дней. В целом, из-за возрастных особенностей иммунного ответа, люди старше 60 лет легче переносят прививку, чем молодые.
Правда ли, что у пожилых медленнее формируется иммунный ответ?
У людей старше 60 лет чаще встречаются случаи замедленного и недостаточного формирования иммунного ответа — это связано с возрастом. Но также сниженной реакции иммунной системы способствуют недостаток физической активности и недостаточное время пребывания на свежем воздухе, заболевания желудочно-кишечного тракта, дефицит витаминов и минералов.
В случаях выявления иммунодефицитных состояний врач поможет подобрать схему коррекции нарушения.
Можно ли прививаться, если есть хронические заболевания — диабет, сердечно-сосудистые, больные суставы?
Любые хронические заболевания являются дополнительным показанием для проведения вакцинации. Прививку нужно делать в стабильном состоянии, когда нет обострения. При этом, за редким исключением, рекомендуется соблюдать постоянную схему терапии хронического заболевания.
Как сочетается вакцина и прием лекарств?
Препаратов, которые нельзя совмещать с вакцинацией, не существует. В большинстве случаев необходимо продолжить прием лекарств по той схеме, которая была подобрана ранее. Однако, некоторые средства могут снижать выработку иммунного ответа: это цитостатики и кортикостероиды, которые назначаются некоторым пациентам на длительное время при ревматологических и онкологических заболеваниях. Пациентам, получающим такую терапию, нужно обязательно перед вакцинацией посетить лечащего врача, который, уточнит отсутствие противопоказаний и, при возможности, скорректирует дозы.
Как прививаться пожилым, которые уже переболели?
Действует общее для всех правило: прививка проводится через полгода после выздоровления. Это связано с тем, что через полгода ослабляется иммунная защита, полученная естественным путем, и риск повторно возрастает. Вакцинация всем переболевшим проводится через 6 месяцев после получения отрицательного результата ПЦР-теста.
Можно ли делать прививку в преклонном возрасте — 80-90 летним?
Вакцины «Спутник V» и «ЭпиВакКорона» разрешены к применению с 18 лет, без каких-либо других возрастных ограничений. Учитывая статистику о высокой летальности от COVID-19 среди пациентов старше 80 лет, такой возраст, наоборот, является дополнительным показанием для вакцинации.
Как вести себя после прививки?
Вакцинация значительно снижает риск заболевания, тяжелого течения и летальных исходов, но не исключает заражения и заболевания полностью. Поэтому после прививки нужно по-прежнему соблюдать все меры для неспецифической профилактики — дистанцирование, уменьшение контактов, использование масок и респираторов.
Иммунный ответ формируется постепенно, в течение 42-45 дней после введения первой дозы двухкомпонентных вакцин. В это время защитного действия вакцины еще нет и нужно особо тщательно соблюдать правила безопасности: по возможности, сократить до минимума посещения мест скопления людей.
Нужна ли пожилым ревакцинация, если есть антитела?
Ревакцинация необходима, причем вне зависимости от уровня антител. По результатам проведенных исследований, через 6 месяцев после первой вакцинации уровень антител довольно быстро снижается до значений, которые уже не обеспечивают надежной защиты.
По результатам проведенных исследований, через 6 месяцев после первой вакцинации уровень антител довольно быстро снижается до значений, которые уже не обеспечивают надежной защиты.
Что делать, если все-таки заболел после прививки?
Если после прививки появились признаки респираторный инфекции, нужно оставаться дома, вызвать врача и выполнять все его назначения. Если подтвердится COVID-19, лечение проводится в соответствии с рекомендациями Минздрава России. Важно начать терапию как можно быстрее.
Когда и кому нельзя делать COVID-прививки – разъяснение Минздрава
Министерство здравоохранения Украины направило в управления здравоохранения Киевской городской и областным государственным администрациям разъяснения по применению перечня медицинских противопоказаний и предостережений к вакцинации против COVID-19.
Как передает Укринформ, об этом сообщается на сайте Министерства здравоохранения.
«Противопоказания к вакцинации может устанавливать семейный или лечащий врач и предоставлять соответствующее заключение о временном или постоянном противопоказании. При необходимости для получения дополнительной информации о верификации диагноза, течении заболевания, необходимости дополнительных обследований врач может также направлять пациента к профильному специалисту, по заключению которого окончательно принимает решение, осуществлять ли вакцинацию или отсрочить ее до определенного времени», — говорится в сообщении.
При необходимости для получения дополнительной информации о верификации диагноза, течении заболевания, необходимости дополнительных обследований врач может также направлять пациента к профильному специалисту, по заключению которого окончательно принимает решение, осуществлять ли вакцинацию или отсрочить ее до определенного времени», — говорится в сообщении.
Читайте также: В Украине утвердили список противопоказаний для вакцинации от COVID-19
В Минздраве отметили, что в случае, если у пациента есть противопоказания к прививке одной из вакцин против COVID-19, по возможности, человек должен вакцинироваться другими типами вакцин.
В будущем предусмотрена возможность внесения заключения о противопоказании ко второй дозе или общему противопоказанию к вакцинации в электронную систему здравоохранения.
Противопоказания могут быть:
1. Абсолютные – состояние, при котором существует четко определенная вероятность возникновения серьезной побочной реакции на введенную вакцину у пациента, а риски от вакцинации значительно превышают преимущества от проведения прививки. Абсолютные противопоказания могут быть постоянными и временными:
Абсолютные противопоказания могут быть постоянными и временными:
— Постоянные противопоказания – противопоказания к прививкам, имеющие постоянный пожизненный характер.
— Временные противопоказания – противопоказания, имеющие временный характер и исчезающие со временем
2. Предостережение (вакцинация с предосторожностью) – ситуация, при которой окончательное решение по прививке принимается врачом с учетом преимуществ над рисками от прививки.
Единственным абсолютным постоянным противопоказанием к прививке конкретной вакциной является анафилактическая реакция первой дозы данной вакцины. В этом случае пациенту будет рекомендовано прививаться от COVID-19 другой вакциной при условии ее наличия. Если у пациента есть аллергия на один из компонентов вакцины COVID-19, ему также следует прививаться другой вакциной.
Читайте также: Как сгенерировать «желтый» COVID-сертификат в «Дії» – разъяснение Минцифры
Временными противопоказаниями являются:
— Острые заболевания с повышением температуры выше 38,0°C. Вакцинация может быть проведена после выздоровления и при отсутствии признаков острой болезни. Справка выдается на срок до 2-х недель от начала заболевания.
Вакцинация может быть проведена после выздоровления и при отсутствии признаков острой болезни. Справка выдается на срок до 2-х недель от начала заболевания.
— Лечение моноклональными антителами или реконвалесцентной плазмой. Вакцинацию можно проводить через 90 дней после окончания курса терапии. Срок действия справки – 3 месяца.
— Введение вакцин против других инфекционных болезней. Вакцинация от COVID-19 должна быть проведена через 14 дней после введения вакцины против других инфекционных болезней (за исключением инактивированной вакцины против гриппа, которую можно вводить одновременно с антиковидной вакциной в разные руки). В промежутке между первой и второй дозой вакцины против COVID-19 могут быть введены другие вакцины с соблюдением 14-дневного интервала. Срок действия справки – 14 дней.
— Проба с туберкулином или анализ крови на туберкулез (IGRA). В случае необходимости провести пробу с туберкулином или IGRA, ее следует провести и интерпретировать перед проведением вакцинации или отложить по меньшей мере на 4 недели после проведения вакцинации против COVID-19.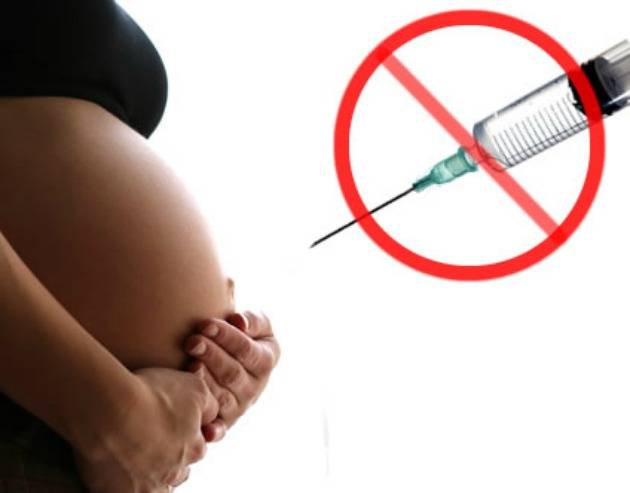 Вакцинация от COVID-19 может быть осуществлена в любое время после завершения всех этапов пробы с туберкулином. Срок действия справки – до завершения оценки пробы/IGRA.
Вакцинация от COVID-19 может быть осуществлена в любое время после завершения всех этапов пробы с туберкулином. Срок действия справки – до завершения оценки пробы/IGRA.
Читайте также: На вокзалах от COVID-19 вакцинировали уже более 13 тысяч украинцев
— COVID-19 в анамнезе. Вакцинация может быть отсрочена на 3 месяца со времени течения COVID-19 или осуществлена ранее, но не ранее чем через 28 дней от первого дня появления симптомов или лабораторного подтверждения диагноза COVID-19 методом ПЦР/определения антигена вируса SARS-CoV-2. Если человек заболел ковидом после получения первой дозы антиковидной вакцины, вторая доза может быть введена в соответствии с утвержденными схемами вакцинации конкретных вакцин, но не ранее чем через 28 дней от первого дня появления симптомов или лабораторного подтверждения диагноза COVID-19. Срок действия справки – до 3-х месяцев.
Вакцинация с предосторожностью или особые состояния:
Онкологическое заболевание. Вакцинация против COVID-19 с онкопатологией является приоритетной. При ее осуществлении следует соблюдать соответствующие рекомендации НТГЭИ.
При ее осуществлении следует соблюдать соответствующие рекомендации НТГЭИ.
Аутоиммунное заболевание. Пациенты, которые проходят лечение препаратом “Ритуксимаб”, должны отложить вакцинацию не менее чем на 4 недели после последней дозы препарата. Больше рекомендаций в подпункте 5.6 пункта 5 Приказа Минздрава от 11.10.2019 года №2070.
Лица с иммунодефицитом. Имеющихся в настоящее время данных недостаточно для оценки эффективности и рисков вакцины для лиц с тяжелыми иммунодефицитными состояниями. Учитывая, что вакцина не является «живой», а лица с иммунодефицитом имеют более высокий риск тяжелой болезни и смерти от COVID-19, они могут быть вакцинированы.
Читайте также: Россия развернула в Украине информационную спецоперацию против вакцинации COVID — СНБО
Кроме того, в Минздраве отметили, что существуют противопоказания к введению отдельных вакцин, например CoronaVac от Sinovac Biotech, противопоказан беременным. Если у вас есть вопросы по выбору вакцины, обратитесь к своему семейному врачу.
В министерстве добавили, что основные рекомендации неоднократно рассматривались и принимались соответствующими решениями, но являются уточненными, обновленными и имеют соответствующий срок действия.
Как сообщал Укринформ, за прошлые сутки, 28 октября, в Украине зафиксировали 26 870 новых подтвержденных случаев COVID-19. За все время пандемии в Украине заболели 2 878 674 человека, выздоровели 2 421 495 человек, летальных исходов – 66 852.
Информация для особых групп населения и вакцина против COVID-19
Руководство быстро меняется по мере того, как мы продолжаем узнавать больше о COVID-19. Мы рекомендуем вам просматривать веб-сайт Центров по контролю и профилактике заболеваний для получения самых последних рекомендаций.
COVID-19 может вызвать серьезные медицинские осложнения и привести к смерти у некоторых людей, а вакцинация может помочь защитить вас и окружающих от COVID-19. В определенных обстоятельствах врач может посоветовать людям получить определенный тип COVID-19. вакцины или отложить вакцинацию из-за иммуносупрессивного лечения или хирургического вмешательства на будущее, когда иммунизация с большей вероятностью вызовет эффективный иммунный ответ. Беременным и кормящим рекомендуется вакцинироваться от COVID-19.
вакцины или отложить вакцинацию из-за иммуносупрессивного лечения или хирургического вмешательства на будущее, когда иммунизация с большей вероятностью вызовет эффективный иммунный ответ. Беременным и кормящим рекомендуется вакцинироваться от COVID-19.
Могут ли люди с аллергией получить вакцину против COVID-19? Да, в большинстве случаев за 2 исключениями:
- Люди с тяжелой аллергической реакцией (анафилаксией) на любой компонент мРНК-вакцины или вакцины Johnson & Johnson против COVID-19вакцина НЕ должна получать эту вакцину. Многие люди смогут безопасно получить альтернативную вакцину. Аллергическая реакция считается тяжелой, если она классифицируется поставщиком медицинских услуг как анафилактическая реакция, или человеку необходимо лечение адреналином или EpiPen©, или если человек должен обратиться в больницу.
Если у вас аллергия на полиэтиленгликоль (ПЭГ) или полисорбат
- ПЭГ и полисорбат тесно связаны друг с другом.
 ПЭГ является компонентом мРНК-вакцин (Pfizer и Moderna), а полисорбат является компонентом вакцины Johnson & Johnson (J&J)/Janssen. Если у вас аллергия на ПЭГ, вам не следует сдавать мРНК COVID-19.вакцина. Спросите своего врача, можете ли вы получить вакцину J&J/Janssen.
ПЭГ является компонентом мРНК-вакцин (Pfizer и Moderna), а полисорбат является компонентом вакцины Johnson & Johnson (J&J)/Janssen. Если у вас аллергия на ПЭГ, вам не следует сдавать мРНК COVID-19.вакцина. Спросите своего врача, можете ли вы получить вакцину J&J/Janssen. - Если у вас аллергия на полисорбат, вам не следует делать прививку J&J/Janssen от COVID-19. Спросите своего врача, можете ли вы получить мРНК-вакцину против COVID-19.
2. Людям с тяжелой аллергической реакцией (анафилаксией) на любую вакцину или инъекционное (внутримышечное или внутривенное) лекарство следует проконсультироваться со своим лечащим врачом, чтобы оценить риск до получения вакцины против COVID-19.
Дополнительная информация об аллергии и COVID-19вакцины можно найти на веб-сайте Центров по контролю и профилактике заболеваний. Формы запроса на освобождение от медицинской помощи должны быть доступны на Портале вакцин Йельского университета, а затем загружены после заполнения до того, как они будут отправлены в университетский комитет по рассмотрению освобождения от медицинской вакцины против COVID-19.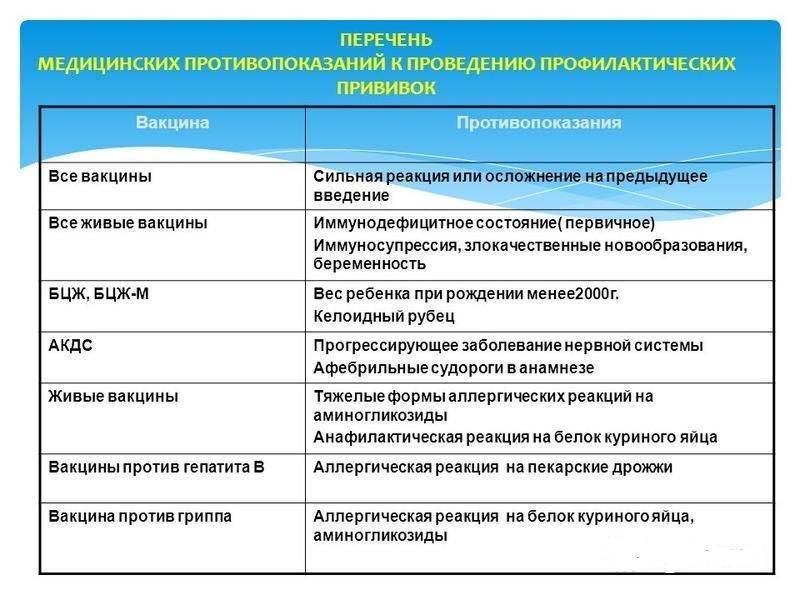 Узнайте больше о процессе запроса на освобождение здесь.
Узнайте больше о процессе запроса на освобождение здесь.
Все остальные с тяжелыми аллергическими реакциями на продукты питания, пероральные лекарства, латекс, домашних животных, насекомых и факторы окружающей среды могут пройти вакцинацию против COVID-19..
Людям с тяжелой аллергией требуется 30-минутный период наблюдения после вакцинации, в то время как всем остальным необходимо наблюдение в течение 15 минут. В вакцинных клиниках действуют протоколы безопасности для реагирования на любые побочные реакции.
Если я беременна или кормлю грудью?
Вакцинация против COVID-19 рекомендуется беременным и кормящим грудью. Беременные и недавно забеременевшие люди с большей вероятностью тяжело заболеют COVID-19по сравнению с небеременными. Центры по контролю и профилактике заболеваний (CDC) и Американский колледж акушеров и гинекологов рекомендуют вакцинацию против COVID-19 беременным, недавно забеременевшим, планирующим беременность и кормящим грудью. Накопленные данные предоставляют научные доказательства как безопасности, так и эффективности вакцинации против COVID-19 во время беременности. CDC настоятельно рекомендует вакцинацию против COVID-19 до или во время беременности, потому что преимущества вакцинации как для беременных, так и для их плода/младенца перевешивают известные или потенциальные риски. COVID-19вакцина рекомендуется для кормящих грудью. CDC и отчеты показали, что кормящие грудью женщины, получившие мРНК вакцины против COVID-19, имеют антитела в грудном молоке, которые могут помочь защитить их детей. Получение вакцины против COVID-19 может предотвратить тяжелые заболевания, смерть и осложнения беременности, связанные с COVID-19.
Накопленные данные предоставляют научные доказательства как безопасности, так и эффективности вакцинации против COVID-19 во время беременности. CDC настоятельно рекомендует вакцинацию против COVID-19 до или во время беременности, потому что преимущества вакцинации как для беременных, так и для их плода/младенца перевешивают известные или потенциальные риски. COVID-19вакцина рекомендуется для кормящих грудью. CDC и отчеты показали, что кормящие грудью женщины, получившие мРНК вакцины против COVID-19, имеют антитела в грудном молоке, которые могут помочь защитить их детей. Получение вакцины против COVID-19 может предотвратить тяжелые заболевания, смерть и осложнения беременности, связанные с COVID-19.
CDC продолжает собирать данные о вакцинированных беременных с помощью v-safe реестра беременных против COVID-19. Если вы беременны или кормите грудью, вы можете обсудить преимущества и риски вакцины, сбалансированные с рисками COVID-19.инфекции с вашим поставщиком медицинских услуг. Хотя беседа с вашим лечащим врачом может быть полезной, она не требуется перед вакцинацией.
Хотя беседа с вашим лечащим врачом может быть полезной, она не требуется перед вакцинацией.
Должны ли люди с аутоиммунными заболеваниями получать вакцину против COVID-19?
CDC предоставляет обновленное руководство по вакцинам против COVID-19 для лиц с умеренным или тяжелым иммунодефицитом. Люди с аутоиммунными заболеваниями подвержены более высокому риску тяжелого течения инфекции COVID-19, и в большинстве случаев рекомендуется вакцинация. Если у вас есть аутоиммунное заболевание, проконсультируйтесь со своим лечащим врачом, чтобы обсудить риски и преимущества вакцинации. Если вы и ваш поставщик медицинских услуг считаете целесообразным подать запрос на освобождение по медицинским показаниям, вы должны получить доступ к форме и отправить ее на веб-странице «Узнайте больше о процессе запроса на освобождение». Медицинские льготы могут предоставляться на временной основе и подлежат переоценке.
Должен ли я получить вакцину против COVID-19, даже если я уже переболел COVID-19?
Центр по контролю и профилактике заболеваний (CDC) дает рекомендации о получении вакцины против COVID-19 после перенесенного COVID-19
- Лица, нуждающиеся в ревакцинации и желающие отложить ревакцинацию, могут запросить временное освобождение по медицинским показаниям на срок до 90 дней при подтверждении положительного результата тест.

- Индивидуумы могут захотеть обсудить оптимальные сроки со своим лечащим врачом в зависимости от их индивидуального профиля риска.
Обновлено 16 сентября 2022 г.
Кто может и не может безопасно получить вакцину от COVID-19
Поделиться на PinterestЭксперты говорят, что вакцина от COVID-19 безопасна для большинства людей всех возрастов. Мэтью Хорвуд/Getty Images
- Эксперты говорят, что вакцина от COVID-19 безопасна для большинства людей.
- По мнению экспертов, нет известных проблем с безопасностью для беременных, кормящих грудью или людей с положительным результатом на COVID-19 в прошлом.
- Они отмечают, что люди, у которых были серьезные аллергические реакции на какие-либо ингредиенты вакцины, не должны ее получать.
- Люди с аутоиммунными или другими заболеваниями должны проконсультироваться со своим врачом, прежде чем делать прививку, говорят эксперты.

Все данные и статистика основаны на общедоступных данных на момент публикации. Некоторая информация может быть устаревшей. Посетите наш центр коронавируса и следите за нашей страницей обновлений в режиме реального времени, чтобы получать самую свежую информацию о COVID-19.пандемия.
Первая волна доз вакцины против COVID-19 вводится в Соединенных Штатах.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) выдало разрешение на экстренное использование вакцин Pfizer-BioNtech и Moderna против COVID-19. Обе вакцины состоят из 2 доз, вводимых внутримышечно.
Вакцину Pfizer вводят с интервалом в 21 день, а вакцину Moderna вводят с интервалом в 28 дней.
Вот что вам нужно знать о том, кто первым проходит вакцинацию и кто может безопасно заразиться COVID-19прививка.
Доктор Уильям Шаффнер, эксперт по инфекционным заболеваниям из Университета Вандербильта в Теннесси, заявил, что вакцины Moderna и Pfizer безопасны.
«С научной точки зрения эти вакцины были тщательно изучены двумя внешними жесткими комитетами, людьми, не связанными с компаниями или правительством», — сказал Шаффнер Healthline. «И они прошли оба комитета с честью».
Доктор Энн Лю, врач-инфекционист Stanford Health Care в Калифорнии, сказала, что нет причин беспокоиться о каких-либо потенциальных долгосрочных побочных эффектах вакцинации.
«Люди, которые беспокоятся о долгосрочных побочных эффектах, могут несколько неправильно понимать, как работают вакцины. Это не то, что остается в вашем теле очень долго, и иммунный ответ, который генерируется, довольно быстрый и должен успокоиться довольно быстро в течение нескольких недель», — сказал Лю Healthline.
«Это не похоже на лекарства, которые могут накапливаться в вашем теле. Это не то, что что-то меняет в вашем макияже, поэтому вы можете получить эффект от него позже», — сказала она.
Эксперты заявили, что между вакцинами Moderna и Pfizer нет реальной разницы с точки зрения безопасности или эффективности.
«По моей оценке, они очень похожи как с точки зрения безопасности, так и с точки зрения эффективности, поэтому я не рекомендую отдавать предпочтение одному из них перед другим», — д-р Дин Блумберг, заведующий отделением детских инфекционных болезней Университета Калифорнийский Дэвис, сказал Healthline.
Для подавляющего большинства людей вакцина против COVID-19 безопасна.
Но есть некоторые группы, которым может потребоваться принять во внимание дополнительные соображения при принятии решения о вакцинации от COVID-19.вакцина. К ним относятся:
- люди с аллергией
- люди, которые беременны или кормят грудью
- люди с положительным тестом на COVID-19
- люди с сопутствующими заболеваниями
- дети и подростки
Центры по контролю и профилактике заболеваний Профилактика (CDC) получила ранние сообщения о том, что у некоторых людей после вакцинации против COVID-19 возникали тяжелые аллергические реакции.
«У нескольких пациентов были аллергические реакции, и […] это всегда очень беспокоит. Похоже, это не очень распространено, но, конечно, анафилаксия очень страшна и опасна для жизни, поэтому это вызывает беспокойство», — сказал Блумберг Healthline.
Похоже, это не очень распространено, но, конечно, анафилаксия очень страшна и опасна для жизни, поэтому это вызывает беспокойство», — сказал Блумберг Healthline.
Центры по контролю и профилактике заболеваний США (CDC) советуют людям, у которых была тяжелая аллергическая реакция на любой из ингредиентов вакцины против COVID-19, не делать прививку.
Людям, у которых была тяжелая аллергическая реакция на другие типы вакцин или инъекционные методы лечения, следует обсудить со своим врачом, что будет лучше всего.
Те, у кого в анамнезе были тяжелые аллергические реакции, не связанные с прививками (пищевые продукты, яд, домашние животные, латекс), все же могут пройти вакцинацию.
Если у человека тяжелая аллергическая реакция на первую прививку COVID-19вакцины, CDC советует им не делать вторую прививку.
Те, у кого в анамнезе не было тяжелых аллергических реакций, будут наблюдаться в течение 15 минут после вакцинации. CDC советует тем, у кого в анамнезе были серьезные аллергические реакции, наблюдаться в два раза дольше.
«Если у вас в прошлом были заслуживающие внимания аллергические реакции, мы будем наблюдать за вами в течение получаса после того, как вы получите вакцину, поэтому я думаю, что все в порядке», — сказал Шаффнер.
Нет данных о безопасности вакцины против COVID-19 у беременных, так как они были исключены из клинических испытаний.
«Исходя из современных знаний, эксперты считают, что мРНК-вакцины вряд ли представляют риск для беременной женщины или плода», — говорится в сообщении CDC. «Если беременные входят в группу, которой рекомендовано пройти вакцинацию против COVID-19 (например, медицинский персонал), они могут сделать выбор в пользу вакцинации».
Эти рекомендации отличаются от рекомендаций органа по регулированию здравоохранения Соединенного Королевства, которые не рекомендовали вакцинацию во время беременности.
Шаффнер сказал, что это не повод для беспокойства беременных в США.
«[Это] вполне уместно иметь разногласия, потому что это не изучалось. Я думаю, что наши коллеги в Великобритании согласятся с тем, что нет никакой теоретической причины предвидеть неблагоприятные события ни для матери, ни для плода, и этого было достаточно, чтобы позволить США пойти дальше и дать зеленый свет», — сказал он.
Я думаю, что наши коллеги в Великобритании согласятся с тем, что нет никакой теоретической причины предвидеть неблагоприятные события ни для матери, ни для плода, и этого было достаточно, чтобы позволить США пойти дальше и дать зеленый свет», — сказал он.
«Одной из вещей, которые мотивировали людей в США, были следующие два числа», — добавил Шаффнер. «Учитывая, что мы начинаем иммунизировать медицинских работников, было отмечено, что от 72 до 74 процентов всех медицинских работников составляют женщины, и, кроме того, по оценкам, в Соединенных Штатах насчитывается… 330 000 беременных медицинских работников».
«Поэтому, если мы пытаемся вакцинировать медицинский персонал, мы должны решить эту проблему», — сказал он. «Поскольку Американский колледж акушеров и гинекологов собрал огромный экспертный комитет для изучения этого вопроса и дал ему зеленый свет, то же самое сделал и Консультативный комитет по практике иммунизации (ACIP)».
Блумберг сказал, что потенциальные выгоды перевешивают риски.
«Мы знаем, что беременные имеют повышенный риск тяжелого течения COVID-19, а также могут подвергаться повышенному риску неблагоприятных исходов беременности», — сказал он. «Хотя данных не так много… мы знаем, что вакцина защищает, и знаем о повышенном риске неблагоприятных исходов при COVID-19.во время беременности для меня очевидно, что преимущества вакцинации перевешивают теоретические риски».
Нет данных о безопасности вакцины для кормящих людей или о влиянии вакцины против COVID-19 на младенцев, находящихся на грудном вскармливании, но CDC сообщает, что вакцина не представляет риска для младенцев, находящихся на грудном вскармливании.
«Люди в период лактации, входящие в группу, которой рекомендовано получить вакцину против COVID-19 (например, медицинский персонал), могут сделать выбор в пользу вакцинации», — говорится в сообщении CDC.
Клинические испытания показывают, что вакцина безопасна для людей, уже инфицированных COVID-19.
Центры по контролю и профилактике заболеваний заявили, что вакцинацию следует отложить до тех пор, пока человек не выздоровеет от острого заболевания (при наличии симптомов) и пока не будут выполнены все критерии для прекращения изоляции.
Однако для тех, кто получил терапию антителами от COVID-19, все немного по-другому.
«Эти антитела специфичны против вируса COVID-19, поэтому… мы ожидаем, что эти антитела будут мешать иммунному ответу, стимулированному вакциной», — сказал Шаффнер. «Практическое правило, основанное на кривой распада этих введенных антител, составляет 90 дней. Так что, если вы получили эти антитела, подождите 3 месяца, а затем сделайте прививку»,
Клинические испытания показали, что вакцина была одинаково эффективна и безопасна как для людей с некоторыми сопутствующими заболеваниями, так и для людей без этих заболеваний.
Люди с сопутствующими заболеваниями могут безопасно получить вакцину, если у них нет противопоказаний к прививкам.
«У нас нет данных об этом для пациентов с ослабленным иммунитетом или пациентов с ВИЧ. Но мы знаем, что пациенты с ослабленным иммунитетом и ВИЧ-инфицированные, вероятно, подвергаются повышенному риску тяжелой формы COVID, поэтому они все еще могут получать вакцину», — сказал Блумберг.
«Это индивидуальное решение для этих людей, и они могут обсудить его со своим лечащим врачом», — сказал он. «Но теоретически я не могу придумать причину, по которой эта вакцина может быть вредной для этих групп населения и может быть полезной. Итак, в целом моя оценка такова, что потенциальные выгоды перевешивают потенциальные риски».
Лю соглашается.
«Учитывая ситуацию, когда они подвержены более высокому риску осложнений и что мы не знаем, почему это может навредить им, даже если есть небольшая польза… разумно также сделать им вакцину, хотя они были исключены из исследований», — сказала она.
Но эксперты говорят, что, возможно, вакцина не будет столь эффективна для людей с ослабленным иммунитетом.
«Скорее всего, у людей с ослабленным иммунитетом это будет работать не так хорошо, как у здоровых. Но если это не навредит, то может помочь», — сказал Шаффнер. «Риск снижения выглядит очень низким».
Данных о безопасности вакцинации против COVID-19 у людей с аутоиммунными заболеваниями нет, но CDC сообщил, что люди с аутоиммунными заболеваниями, у которых нет других противопоказаний, все же могут получать вакцину.
«Не наблюдалось дисбаланса в появлении симптомов, соответствующих аутоиммунным состояниям или воспалительным заболеваниям, у участников клинических испытаний, получивших мРНК-вакцину против COVID-19, по сравнению с плацебо», — говорится в сообщении CDC.
Во время клинических испытаний вакцин Moderna и Pfizer были случаи, когда у участников после вакцинации возникал паралич Белла.
Паралич Белла вызывает временный паралич или слабость лицевых мышц.
«FDA не считает, что они превышают частоту, ожидаемую для населения в целом, и не делает вывод о том, что эти случаи были причинно связаны с вакцинацией», — говорится в сообщении CDC.
«Наблюдение за безопасностью после авторизации будет важно для дальнейшей оценки любой возможной причинно-следственной связи», — заявил CDC. «При отсутствии таких доказательств лица с параличом Белла в анамнезе могут получить мРНК-вакцину против COVID-19, если у них нет противопоказаний к вакцинации».
В исследованиях Pfizer или Moderna не было зарегистрировано ни одного случая синдрома Гийена-Барре после вакцинации против COVID-19.
Те, у кого есть история этого заболевания, могут получить COVID-19вакцинации, если у них нет других противопоказаний.
Вакцина Moderna разрешена для использования у людей в возрасте 18 лет и старше, а вакцина Pfizer разрешена для использования у лиц в возрасте 16 лет и старше.
В настоящее время вакцина против COVID-19 не изучалась у детей, и им не разрешено делать прививку.
Ожидается, что испытания начнутся в ближайшее время, а информация о безопасности и эффективности вакцины у детей будет доступна в середине лета.
Центры по контролю и профилактике заболеваний заявили, что, поскольку запасы вакцины против COVID-19 изначально будут ограничены, приоритет вакцинации будет отдан медицинскому персоналу и лицам, проживающим в учреждениях длительного ухода.
Медицинские работники
По состоянию на 3 января более 340 000 медицинских работников были диагностированы с COVID-19, и более 1100 человек умерли от этой болезни.
«Когда медицинские работники заболевают COVID-19, они не могут работать и оказывать ключевые услуги пациентам или клиентам.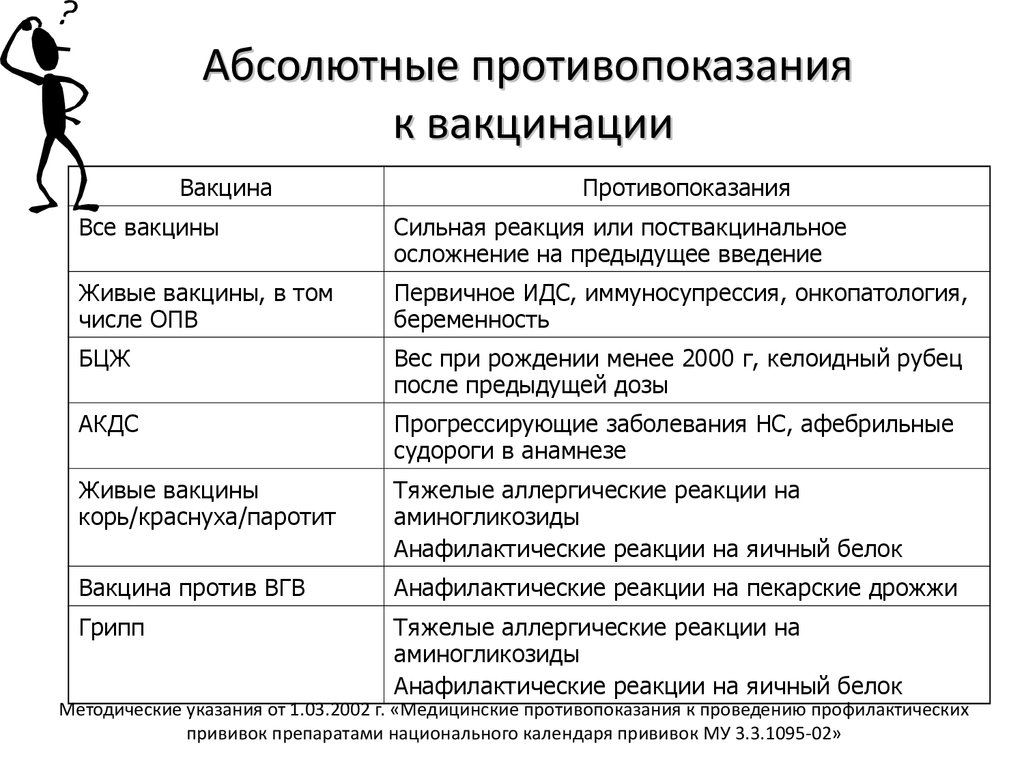 Учитывая доказательства продолжающегося COVID-19инфекции среди медицинского персонала и решающую роль, которую они играют в уходе за другими, постоянная защита их на работе, дома и в обществе остается национальным приоритетом», — говорится в заявлении CDC.
Учитывая доказательства продолжающегося COVID-19инфекции среди медицинского персонала и решающую роль, которую они играют в уходе за другими, постоянная защита их на работе, дома и в обществе остается национальным приоритетом», — говорится в заявлении CDC.
«Ранний доступ к вакцине имеет решающее значение для обеспечения здоровья и безопасности этой важной рабочей силы, насчитывающей около 21 миллиона человек, защищая не только их, но и их пациентов, семьи, сообщества и здоровье нашей страны в целом», — говорится в сообщении агентства.
Учреждения длительного ухода
Жители учреждений длительного ухода входят в число тех, кто подвергается наибольшему риску смерти от COVID-19.
По состоянию на 6 ноября было зарегистрировано более 570 000 подтвержденных случаев заболевания COVID-19 и более 91 000 смертей, связанных с COVID-19, среди резидентов и сотрудников учреждений длительного ухода в США. Это составило 39 процентов всех смертей от COVID-19 в Соединенных Штатах.
«Обеспечение того, чтобы жители [учреждения длительного ухода] могли пройти вакцинацию против COVID-19, как только вакцины станут доступны, поможет спасти жизни тех, кто подвергается наибольшему риску смерти от COVID-19.», — говорится в сообщении CDC.
«Все вакцины против COVID-19 прошли клинические испытания с участием десятков тысяч человек, чтобы убедиться, что они соответствуют стандартам безопасности и защищают взрослых людей разных рас, национальностей и возрастов, включая взрослых старше 65 лет», — говорится в сообщении CDC. . «Серьезных проблем с безопасностью не было. Наиболее распространенными побочными эффектами были боль в месте инъекции, а также признаки и симптомы, такие как лихорадка и озноб».
Центры по контролю и профилактике заболеваний заявили, что после изучения всей доступной информации ACIP и Центр по контролю и профилактике заболеваний «согласились с спасительными преимуществами COVID-19».вакцинация жителей [учреждения длительного ухода] перевешивает риск возможных побочных эффектов».

 ПЭГ является компонентом мРНК-вакцин (Pfizer и Moderna), а полисорбат является компонентом вакцины Johnson & Johnson (J&J)/Janssen. Если у вас аллергия на ПЭГ, вам не следует сдавать мРНК COVID-19.вакцина. Спросите своего врача, можете ли вы получить вакцину J&J/Janssen.
ПЭГ является компонентом мРНК-вакцин (Pfizer и Moderna), а полисорбат является компонентом вакцины Johnson & Johnson (J&J)/Janssen. Если у вас аллергия на ПЭГ, вам не следует сдавать мРНК COVID-19.вакцина. Спросите своего врача, можете ли вы получить вакцину J&J/Janssen.