Содержание
Национальный календарь прививок | Управления Роспотребнадзора по Курской области
Профилактические прививки — введение в организм человека медицинских иммунобиологических препаратов для создания специфической невосприимчивости к инфекционным болезням. Медицинские иммунобиологические препараты — вакцины, анатоксины, иммуноглобулины и прочие лекарственные средства, предназначенные для создания специфической невосприимчивости к инфекционным болезням.
Национальный календарь профилактических прививок — нормативный правовой акт, устанавливающий сроки и порядок проведения гражданам профилактических прививок. Национальный календарь профилактических прививок включает профилактические прививки против гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита, гриппа. Указанные профилактические прививки проводятся всем гражданам Российской Федерации в сроки, установленные национальным календарем профилактических прививок.
Впервые профилактические прививки были сделаны английским врачом Э. Дженнером в конце XVIII века. В это время еще не было ничего известно ни об иммунитете, т. е. о защитных силах организма против инфекций, ни о том, как можно уменьшить восприимчивость человека к болезни. Не знали ничего и о возбудителях инфекционных болезней — вирусах, микробах. Следовательно, в то время не могли знать и о том, что введение в организм ослабленных или убитых возбудителей инфекционных болезней приводит к интенсивной выработке специфических защитных антител, что и предохраняет человека от заболевания. Не было теоретических знаний основ иммунитета, но была наблюдательность и интуиция замечательного доктора. Дженнер заметил, что женщины-коровницы никогда не болеют черной оспой. А ведь они, ухаживая за коровами ежедневно, встречаются со скотиной, болеющей коровьей оспой. Тогда доктор привил людям содержимое пузырьков коровьей оспы и доказал, что у привитых вырабатывается невосприимчивость к натуральной оспе. Материал, взятый из пузырьков коровьей оспы, назвали вакциной от латинского слова vaccina — в переводе: коровья.
Дженнером в конце XVIII века. В это время еще не было ничего известно ни об иммунитете, т. е. о защитных силах организма против инфекций, ни о том, как можно уменьшить восприимчивость человека к болезни. Не знали ничего и о возбудителях инфекционных болезней — вирусах, микробах. Следовательно, в то время не могли знать и о том, что введение в организм ослабленных или убитых возбудителей инфекционных болезней приводит к интенсивной выработке специфических защитных антител, что и предохраняет человека от заболевания. Не было теоретических знаний основ иммунитета, но была наблюдательность и интуиция замечательного доктора. Дженнер заметил, что женщины-коровницы никогда не болеют черной оспой. А ведь они, ухаживая за коровами ежедневно, встречаются со скотиной, болеющей коровьей оспой. Тогда доктор привил людям содержимое пузырьков коровьей оспы и доказал, что у привитых вырабатывается невосприимчивость к натуральной оспе. Материал, взятый из пузырьков коровьей оспы, назвали вакциной от латинского слова vaccina — в переводе: коровья. Много лет спустя, по предложению Луи Пастера, все препараты, предупреждающие заболевания, стали называть вакцинами. Так впервые 200 лет тому назад была найдена защита от эпидемий черной оспы. Международное здравоохранение поддерживает программы общей иммунизации населения, начиная с детского возраста, в результате которых человечеству удалось избавиться в мировом масштабе от натуральной оспы, успешно решать вопросы ликвидации полиомиелита в большинстве стран мира, элиминации кори и врожденной краснухи. Плановая иммунизация населения проводится уже многие десятилетия и практика здравоохранения подтвердила не только достаточную эффективность, но и жизненную ее необходимость. В России, благодаря высокому охвату прививками детского населения, уровни заболеваемости по сравнению с допрививочным периодом, значительно снизились: эпидемическим паротитом — в 150 раз, дифтерией — в 200 раз, коклюшем — в 40 раз, столбняком — в 50 раз. С 1997 года в нашей стране не регистрируются случаи полиомиелита, вызванные диким полиовирусом, ликвидирован столбняк новорожденных, практически не регистрируются случаи туберкулезного менингита среди детского населения.
Много лет спустя, по предложению Луи Пастера, все препараты, предупреждающие заболевания, стали называть вакцинами. Так впервые 200 лет тому назад была найдена защита от эпидемий черной оспы. Международное здравоохранение поддерживает программы общей иммунизации населения, начиная с детского возраста, в результате которых человечеству удалось избавиться в мировом масштабе от натуральной оспы, успешно решать вопросы ликвидации полиомиелита в большинстве стран мира, элиминации кори и врожденной краснухи. Плановая иммунизация населения проводится уже многие десятилетия и практика здравоохранения подтвердила не только достаточную эффективность, но и жизненную ее необходимость. В России, благодаря высокому охвату прививками детского населения, уровни заболеваемости по сравнению с допрививочным периодом, значительно снизились: эпидемическим паротитом — в 150 раз, дифтерией — в 200 раз, коклюшем — в 40 раз, столбняком — в 50 раз. С 1997 года в нашей стране не регистрируются случаи полиомиелита, вызванные диким полиовирусом, ликвидирован столбняк новорожденных, практически не регистрируются случаи туберкулезного менингита среди детского населения.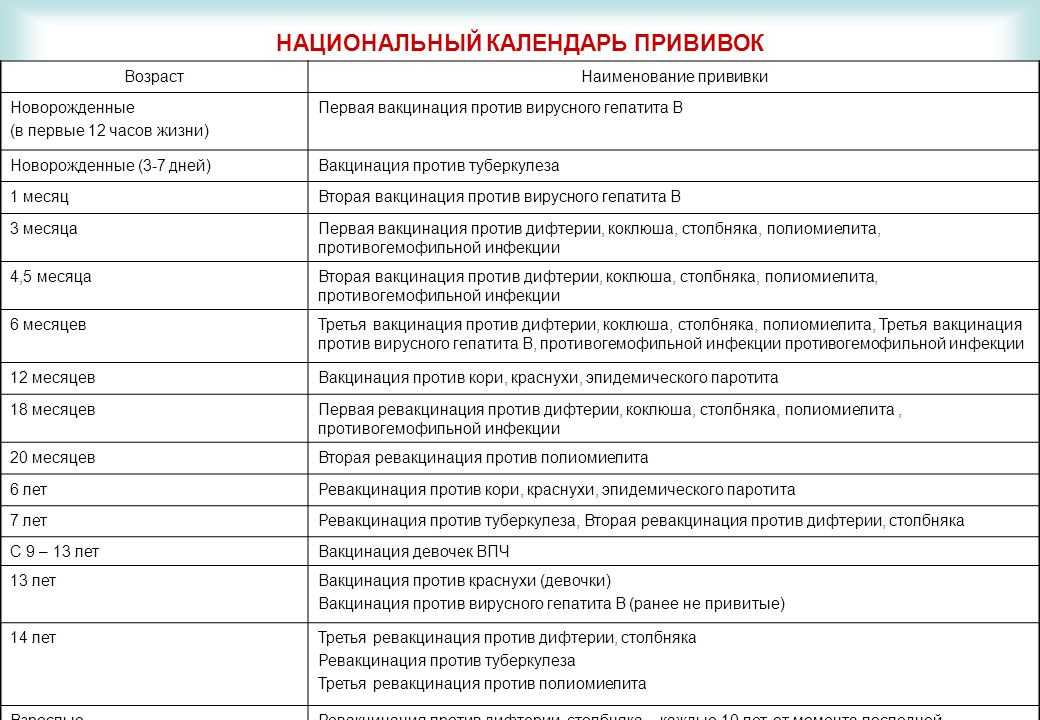
Как обеспечивается безопасность иммунизации? Национальный календарь профилактических прививок Российской Федерации не имеет принципиальных отличий от календарей профилактических прививок других стран, и применяемые вакцины соответствуют международным требованиям, проходят государственный контроль, в том числе и завозимые из-за рубежа. Создана система государственного надзора за производством, хранением, транспортировкой и реализацией вакцин, включающая контроль их качества. Государство гарантирует обеспечение современного уровня производства вакцин. Кроме того вакцина сопровождается системой контроля ее сохранности весь путь следования до пациента. Для этого медицина располагает специальным оборудованием транспортировки, хранения, средствами контроля температурного режима, специального обучения медицинских работников. Вакцины применяют с тщательной предосторожностью, учитывая возможную их непереносимость организмом или противопоказания. Все шире внедряется применение вакцин, расфасованных непосредственно в шприцы, многокомпонентных вакцин, которые уменьшают количество инъекций, объединяют несколько периодов поствакцинального ожидания выработки антител организмом в один. Медицинскими работниками отслеживаются все отклонения в состоянии здоровья привитого ребенка, чтобы своевременно выявить побочные реакции. Необходимо отметить — абсолютно безвредных лекарств не бывает, это же можно отнести к вакцинам, которые воздействуя на иммунную систему иногда могут оказать действие на другие системы. Однако, большинство людей переносят прививки совершенно спокойно, по большей части реакции на вакцины нестойкие, то есть проходят сами по себе без лечения, их чаще даже не замечают. Поствакцинальные осложнения возникают из-за индивидуальных особенностей организма, которые предрасполагают наряду с вакцинальной реакции и к более тяжелому течению самих инфекционных болезней — выбор за родителями: или тяжелое течение инфекции, риск которого остается на всю жизнь, или защита от нее под тщательным контролем педиатра и право на здоровье. Другая причина осложнений — ошибки медицинских работников, и объяснима боязнь родителей попасть в неквалифицированные руки врача. Но статистика показывает, что осложнения бывают в среднем на 1-2,5 млн.
Медицинскими работниками отслеживаются все отклонения в состоянии здоровья привитого ребенка, чтобы своевременно выявить побочные реакции. Необходимо отметить — абсолютно безвредных лекарств не бывает, это же можно отнести к вакцинам, которые воздействуя на иммунную систему иногда могут оказать действие на другие системы. Однако, большинство людей переносят прививки совершенно спокойно, по большей части реакции на вакцины нестойкие, то есть проходят сами по себе без лечения, их чаще даже не замечают. Поствакцинальные осложнения возникают из-за индивидуальных особенностей организма, которые предрасполагают наряду с вакцинальной реакции и к более тяжелому течению самих инфекционных болезней — выбор за родителями: или тяжелое течение инфекции, риск которого остается на всю жизнь, или защита от нее под тщательным контролем педиатра и право на здоровье. Другая причина осложнений — ошибки медицинских работников, и объяснима боязнь родителей попасть в неквалифицированные руки врача. Но статистика показывает, что осложнения бывают в среднем на 1-2,5 млн. доз вакцин. Ущерб, наносимый инфекционной болезнью, намного значительней, чем риск от вакцинации. Иммунизацию в рамках национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям проводят вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке в соответствии с инструкциями по их применению. При осуществлении плановой вакцинации населения необходимо соблюдать порядок введения вакцин в определенной последовательности в установленные сроки. Совокупность указанных факторов составляет национальный календарь профилактических прививок.
доз вакцин. Ущерб, наносимый инфекционной болезнью, намного значительней, чем риск от вакцинации. Иммунизацию в рамках национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям проводят вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке в соответствии с инструкциями по их применению. При осуществлении плановой вакцинации населения необходимо соблюдать порядок введения вакцин в определенной последовательности в установленные сроки. Совокупность указанных факторов составляет национальный календарь профилактических прививок.
В рамках календаря профилактических прививок по эпидемическим показаниям проводят вакцинацию против туляремии, чумы, бруцеллеза, сибирской язвы, бешенства, лептоспироза, клещевого энцефалита, лихорадки Ку, брюшного тифа, менингококковой инфекции, вирусного гепатита А и др.
Прививки настолько массовое явление, что о них должен знать основные положения каждый.
Каким образом действует вакцина?
— при введении в организм небольшого количества микроорганизмов, специально подготовленных для вакцины, или их частиц в организме формируются антитела к возбудителю инфекции, которые при встрече с опасным микробом остановят развитие заболевания или ослабят его течение. Иногда действие вакцины прекращается, наш иммунитет, не встречаясь с микроорганизмом, «забывает» его и перестает вырабатывать антитела, поэтому бывает необходимо повторное введение вакцины. Есть инфекционные заболевания, осуществляющие «захват» организма так быстро, что при отсутствии заготовленной защиты в виде антител, даже такие лекарства, как антибиотики или противовирусные препараты, становятся неэффективны. Например, это наблюдается при гриппе — за 12 часов у не привитых заболевших гриппом количество вирусов в организме достигает уровня не доступного для противодействия болезни со стороны лекарств-антивирусов.
Почему при высокой эффективности прививок все-таки имеется к ним недоверие? Во- первых, получив прививку в детстве мы порой забываем, что нас защищает от опасных болезней всю жизнь, а когда приводим детей на прививку или прививаемся сами уже взрослыми не располагаем полными сведениями, зачем нужна прививка. Недоверие к прививке рождается от незнания. Медицинские работники не всегда дают полную информацию, иногда только предупреждают о возможных негативных последствиях, которые хоть и бывают очень редко, однако оставляют недоверие в памяти, как медиков, так и населения. В соответствии с законодательством врач обязан представить, а гражданин имеет право на полную и объективную информацию, в том числе о свойствах и принципе действия вакцины, противопоказаниях к ней, какие заболевания могут возникнуть в случае отказа от прививки, и его последствия, какие признаки реагирования на прививку в пределах нормы, о побочных действиях вакцины, в каких случаях необходимо обратиться к врачу после прививки, как нужно себя вести после прививки, когда идет формирование иммунитета. Покупая лекарства в аптеке, эти сведения мы можем узнать из инструкции по применению к лекарству, и зачастую, читаем длинный перечень противопоказаний и побочного действия лекарства. У вакцин этот перечень намного короче и с ним медицинский работник должен ознакомить пациента перед прививкой.
Недоверие к прививке рождается от незнания. Медицинские работники не всегда дают полную информацию, иногда только предупреждают о возможных негативных последствиях, которые хоть и бывают очень редко, однако оставляют недоверие в памяти, как медиков, так и населения. В соответствии с законодательством врач обязан представить, а гражданин имеет право на полную и объективную информацию, в том числе о свойствах и принципе действия вакцины, противопоказаниях к ней, какие заболевания могут возникнуть в случае отказа от прививки, и его последствия, какие признаки реагирования на прививку в пределах нормы, о побочных действиях вакцины, в каких случаях необходимо обратиться к врачу после прививки, как нужно себя вести после прививки, когда идет формирование иммунитета. Покупая лекарства в аптеке, эти сведения мы можем узнать из инструкции по применению к лекарству, и зачастую, читаем длинный перечень противопоказаний и побочного действия лекарства. У вакцин этот перечень намного короче и с ним медицинский работник должен ознакомить пациента перед прививкой. Во-вторых, отрицательное влияние вакцины зачастую обсуждается намного шире, чем жизненная необходимость для здоровья прививки, в том числе для детей с различными патологиями, эти детям инфекционные заболевания более опасны, чем здоровым. Пока родители занимаются самообразованием через интернет или газетные публикации при недостатке информирования в медицинских учреждениях, они получают чаще всего информацию негативного характера. Вместе с тем, редко какой педиатр встречался на своем профессиональном пути с поствакцинальными осложнениями при иммунизации против таких опасных инфекций как дифтерия, полиомиелит, корь, столбняк и другие.
Во-вторых, отрицательное влияние вакцины зачастую обсуждается намного шире, чем жизненная необходимость для здоровья прививки, в том числе для детей с различными патологиями, эти детям инфекционные заболевания более опасны, чем здоровым. Пока родители занимаются самообразованием через интернет или газетные публикации при недостатке информирования в медицинских учреждениях, они получают чаще всего информацию негативного характера. Вместе с тем, редко какой педиатр встречался на своем профессиональном пути с поствакцинальными осложнениями при иммунизации против таких опасных инфекций как дифтерия, полиомиелит, корь, столбняк и другие.
С какого возраста необходимо начинать прививать ребенка?
— Наиболее оптимальные сроки иммунизации предусмотрены Национальным календарем прививок, по которому первая прививка проводится в первые дни жизни ребенка в роддоме, это необходимо, чтобы защитить его здоровье как можно раньше. Начало иммунизации ребенка приходится на тот период, когда он находится еще под защитой материнского иммунитета и сам меньше реагирует на вакцину в связи с особенностями формирования детской иммунной системы. И еще один довод в пользу иммунизации детей именно в первый год жизни — дети более изолированы от окружающих, в кругу семьи больше защищены от других микробов, воздействующих на иммунитет и повышающих иммунную нагрузку на организм. В целях охраны здоровья и обеспечения санитарно-эпидемиологического благополучия населения Российской Федерации был принят Федеральный закон «Об иммунопрофилактике инфекционных болезней», который устанавливает правовые основы государственной политики в области иммунопрофилактики инфекционных болезней. Проведение профилактических прививок является действенным механизмом для профилактики инфекционных заболеваний и предотвращения серьезных осложнений от этих заболеваний и нет никакого сомнения, что в ближайшее время вакцинация будет играть все возрастающую роль в защите человечества от инфекций, обеспечивая здоровье детей и способствуя развитию цивилизации.
И еще один довод в пользу иммунизации детей именно в первый год жизни — дети более изолированы от окружающих, в кругу семьи больше защищены от других микробов, воздействующих на иммунитет и повышающих иммунную нагрузку на организм. В целях охраны здоровья и обеспечения санитарно-эпидемиологического благополучия населения Российской Федерации был принят Федеральный закон «Об иммунопрофилактике инфекционных болезней», который устанавливает правовые основы государственной политики в области иммунопрофилактики инфекционных болезней. Проведение профилактических прививок является действенным механизмом для профилактики инфекционных заболеваний и предотвращения серьезных осложнений от этих заболеваний и нет никакого сомнения, что в ближайшее время вакцинация будет играть все возрастающую роль в защите человечества от инфекций, обеспечивая здоровье детей и способствуя развитию цивилизации.
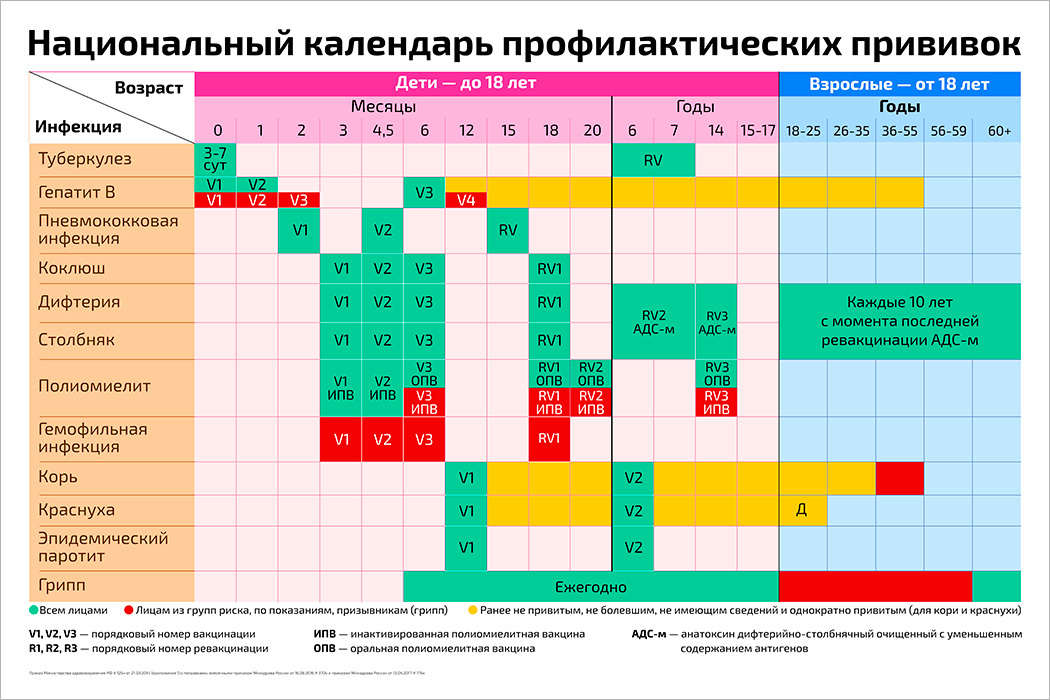
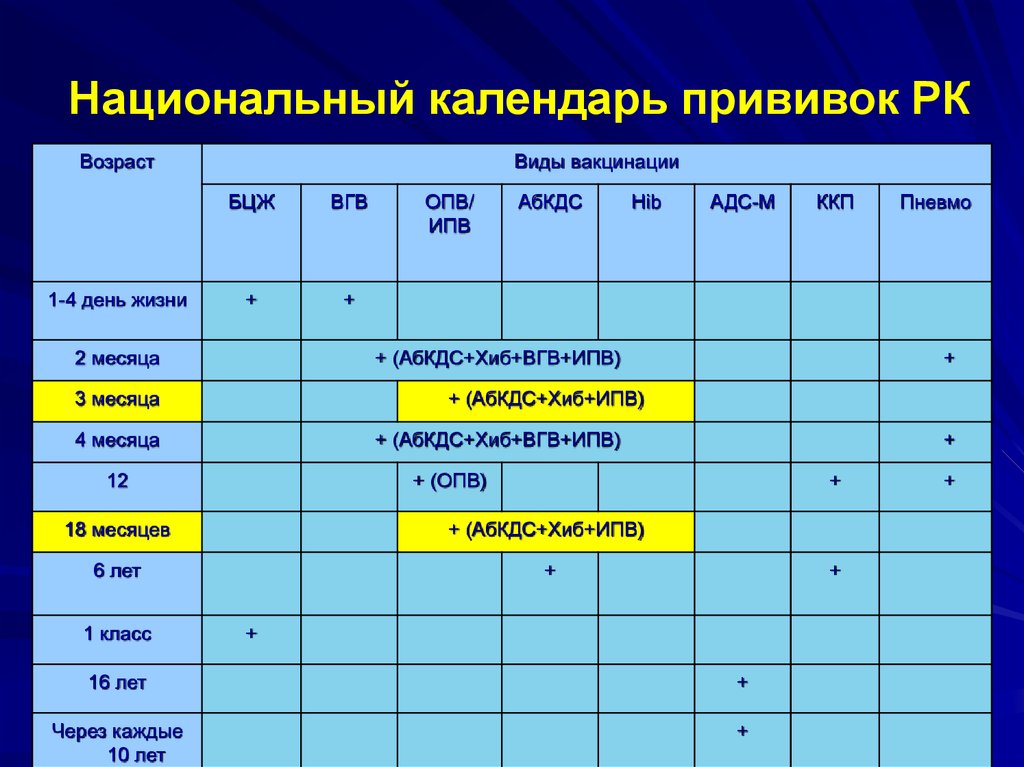
Национальный календарь профилактических прививок
Национальный календарь профилактических прививок
Возраст |
Наименование прививки |
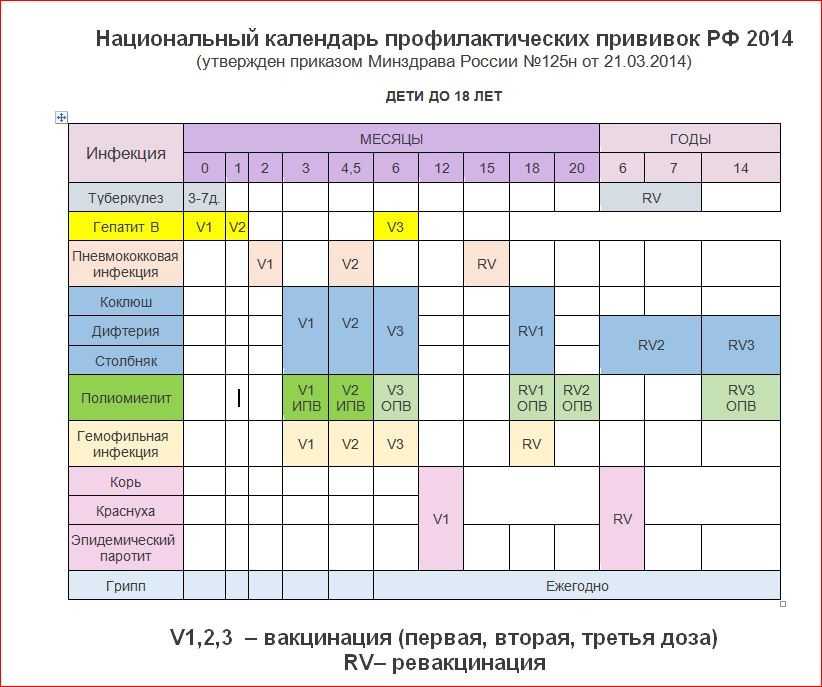
Новорожденные (в первые 24 часа жизни) | Первая вакцинация против гепатита В1,3,4 |
Новорожденные (3-7дней) | Вакцинация против туберкулеза (БЦЖ-М или БЦЖ)2 |
Дети:1 месяц | Вторая вакцинация против гепатита В3 (дети из групп риска) |
2 месяца | Третья вакцинация против гепатита В3( дети из групп риска) |
3 месяца | Вторая вакцинация против вирусного гепатита В4, первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита 5 |
4,5 месяца | Вторая вакцинация дифтерии, коклюша, столбняка, полиомиелита5 |
6 месяцев | Третья вакцинация вирусного гепатита В4, против дифтерии, коклюша, столбняка, полиомиелита5 |
12 месяцев | Четвертая вакцинация против вирусного гепатита В3 (дети из групп риска), вакцинация против кори, краснухи, эпидемического паротита |
18 месяцев | Первая ревакцинация против дифтерии, коклюша, столбняка, полиомиелита |
20 месяцев | Вторая ревакцинация против полиомиелита |
6 лет | Ревакцинация против кори, краснухи, эпидемического паротита |
6-7 лет | Вторая ревакцинация против дифтерии, столбняка |
7 лет | Ревакцинация против туберкулеза ( БЦЖ) 2 |
14 лет | Третья ревакцинация против дифтерии, столбняка, ревакцинация против туберкулеза (БЦЖ)2, третья ревакцинация против полиомиелита |
взрослые от 18 лет | Ревакцинация против дифтерии, столбняка – каждые 10 лет от момента последней ревакцинации |
Дети от 1 до 17 лет, взрослые от 18 до 55 лет, не привитые ранее
| Вакцинация против вирусного гепатита В |
Дети от 1 до 17 лет, не болевшие, не привитые, привитые однократно против краснухи; девушки от 18 до 25 лет, не болевшие, не привитые ранее | Иммунизация против краснухи |
Дети, посещающие дошкольные учреждения, учащиеся 1-11 классов, студенты высших профессиональных и средних профессиональных учебных заведений; взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др.
| Вакцинация против гриппа |
Подростки и взрослые в возрасте до 35 лет, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори; контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори – без ограничения по возрасту
| Иммунизация против кори |
Иммунизация | NHM
ВСЕОБЩАЯ ПРОГРАММА ИММУНИЗАЦИИ
- Программа иммунизации является одним из ключевых мероприятий по защите детей от опасных для жизни состояний, которые можно предотвратить. Это одна из крупнейших программ иммунизации в мире и важное мероприятие общественного здравоохранения в стране.
- в Индии была введена в 1978 г.
 как Расширенная программа иммунизации (EPI)
как Расширенная программа иммунизации (EPI) - Программа набрала обороты в 1985 г. и была расширена до Всеобщей программы иммунизации (UIP), которая должна была осуществляться поэтапно, чтобы охватить все районы страны к 1989–1990 гг.
- UIP стал частью Программы выживания детей и безопасного материнства в 1992 г. С 1997 г. мероприятия по иммунизации стали важным компонентом Национальной программы охраны репродуктивного здоровья и здоровья детей, а с 2005 г. в настоящее время являются одним из ключевых направлений Национальной миссии здравоохранения в сельских районах (NRHM).
- В рамках Всеобщей программы иммунизации правительство Индии проводит вакцинацию для предотвращения семи заболеваний, которые можно предотвратить с помощью вакцин, т.е.
- Дифтерия, коклюш, столбняк, полиомиелит, корь, тяжелая форма детского туберкулеза и гепатита В, гемофильная палочка типа b (Hib) и диарея
Программа иммунизации
.
Цели и достижения на 2013–2014 и 2014–2015 годы
Календарь прививок в соответствии с UIP
| Национальный календарь прививок6 | ||||
| Вакцина | Когда дарить | Доза | Маршрут | Объект |
| Для младенцев | ||||
| БЦЖ | При рождении или как можно раньше до одного года | 0,1 мл (0,05 мл до 1-месячного возраста) | Внутрикожный | Левое плечо |
| Гепатит В Доза при рождении | При рождении или как можно раньше в течение 24 часов | 0,5 мл | Внутримышечно | Переднебоковая сторона середины бедра-ЛЕВАЯ |
| ОПВ Доза при рождении | При рождении или как можно раньше в течение первых 15 дней | 2 капли | Оральный | — |
| ОПВ 1,2 и 3 | В 6 недель, 10 недель и 14 недель | 2 капли | Оральный | — |
| ИПВ (инактивированная вакцина против полиомиелита) | 14 недель | 0,5 мл | Внутримышечно | Переднебоковая сторона середины бедра-ПРАВАЯ |
| Пентавелант 1, 2 и 3 | В 6 недель, 10 недель и 14 недель | 0,5 мл | Внутримышечно | Переднебоковая сторона середины бедра-ЛЕВАЯ |
| Рота-вирусная вакцина | В 6 недель, 10 недель и 14 недель | 5 капель | Оральный | — |
| Корь 1 st Доза | 9 полных месяцев-12 месяцев.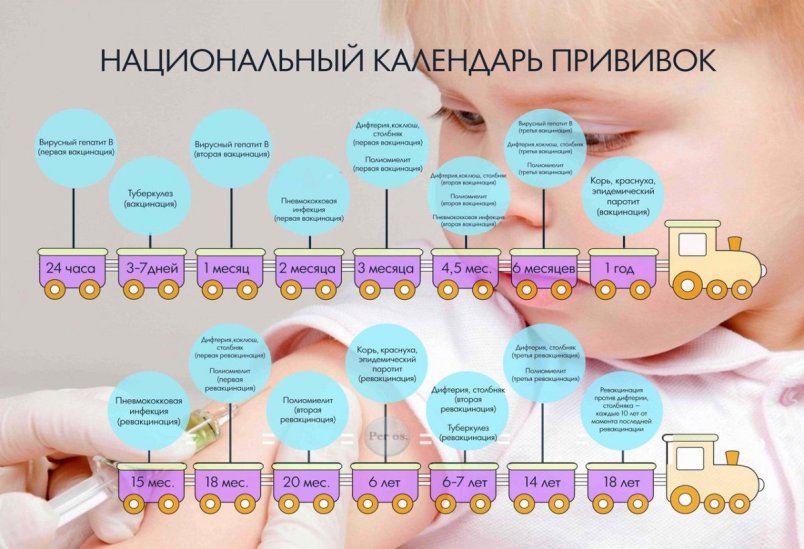 (дают до 5 лет, если не получили в 9-12 месяцев) (дают до 5 лет, если не получили в 9-12 месяцев) | 0,5 мл | Подкожный | Правое плечо |
| Витамин А, 1 шт. Доза | В 9 месяцев с корью | 1 мл (1 лакх МЕ) | Оральный | — |
| Для детей | ||||
| ДПТ 1 st бустер | 16–24 месяца | 0,5 мл | Внутримышечно | Переднебоковая сторона середины бедра ЛЕВАЯ |
| Бустер ОПВ | 16–24 месяца | 2 капли | Оральный | |
| Корь 2 nd доза | 16–24 месяца | 0,5 мл | Подкожный | Правое плечо |
| Витамин А (2 й до 9 й доза) | 16 месяцев с ревакцинацией АКДС/ОПВ, затем по одной дозе каждые 6 месяцев до возраста 5 лет) | 2 мл (2 лакха МЕ) | Оральный | — |
| DPT 2 -й Бустер | 5-6 лет | 0,5 мл. | Внутримышечно | Левое плечо |
| ТТ | 10 лет и 16 лет | 0,5 мл | Внутримышечно | Плечо |
Графики и обновления вакцинации ВОЗ
Пользователи могут захотеть определить, получил ли ребенок рекомендуемые прививки в рекомендуемое время. Для этого необходимо знать рекомендуемый график вакцинации, действующий в данной стране в определенное время, возраст ребенка и дату вакцинации. В этом примечании для пользователя описываются изменения в рекомендуемых графиках вакцинации во времени и во всех странах, включенных в IPUMS-DHS.
Расширенная программа иммунизации
В мае 1974 года Всемирная организация здравоохранения (ВОЗ) создала Расширенную программу иммунизации (РПИ) для увеличения охвата вакцинацией детей во всем мире. Успех программы ликвидации оспы, основанной главным образом на международной кампании вакцинации, побудил ВОЗ провести аналогичные кампании по ликвидации других болезней. РПИ регулярно выпускает руководства по вакцинации, а национальные правительства разрабатывают и реализуют политику на основе этих рекомендаций. Поскольку графики вакцинации определяются национальными правительствами, графики могут различаться в разных странах. К началу 19В 80-х годах все государства-члены ООН создали свои национальные РПИ.
РПИ регулярно выпускает руководства по вакцинации, а национальные правительства разрабатывают и реализуют политику на основе этих рекомендаций. Поскольку графики вакцинации определяются национальными правительствами, графики могут различаться в разных странах. К началу 19В 80-х годах все государства-члены ООН создали свои национальные РПИ.
В 1999 году был создан Глобальный альянс по вакцинам и иммунизации (ГАВИ) для расширения доступа к иммунизации и улучшения здоровья детей в беднейших странах. ГАВИ — это глобальное партнерство в области здравоохранения, в которое входят агентства ООН (включая ВОЗ, ЮНИСЕФ и Группу Всемирного банка), учреждения общественного здравоохранения, правительства стран-доноров и стран-исполнителей, неправительственные организации, производители вакцин, Фонд Билла и Мелинды Гейтс, Фонд Рокфеллера и многие другие государственные и частные учреждения. ГАВИ предоставляет экспертную и финансовую поддержку, чтобы сделать вакцины более доступными и доступными в более бедных странах. Когда новые вакцины менее затратны, национальной РПИ становится легче включать эти новые вакцины в календарь.
Когда новые вакцины менее затратны, национальной РПИ становится легче включать эти новые вакцины в календарь.
Рекомендуемый график вакцинации
В 1984 году EPI разработала первый стандартизированный график вакцинации. В этом первом воплощении график рекомендовал следующие четыре вакцины против шести болезней:
- Туберкулез (БЦЖ) — при рождении
- Дифтерия, столбняк и коклюш (вакцина АКДС) — 6, 10 и 14 недель
- Корь — 9 месяцев
- Полиомиелит — 6, 10 и 14 недель
За годы, прошедшие с момента создания этого первого списка, в рекомендации по вакцинам было внесено несколько изменений и дополнений, основанных на научных достижениях в создании вакцин и изменениях характеристик и распространенности болезней во всем мире.
Ниже приведен список вакцин, которые были добавлены в рекомендуемый список вакцин или в отношении которых рекомендации значительно изменились за последние годы:
- В 1988 г. вакцина против желтой лихорадки была внедрена в странах, эндемичных по желтой лихорадке.
 . 1 Эту вакцину часто вводят одновременно с вакциной против кори. По данным ВОЗ, одной дозы вакцины против желтой лихорадки достаточно для защитного иммунитета против заболевания желтой лихорадкой; бустерная доза не требуется.
. 1 Эту вакцину часто вводят одновременно с вакциной против кори. По данным ВОЗ, одной дозы вакцины против желтой лихорадки достаточно для защитного иммунитета против заболевания желтой лихорадкой; бустерная доза не требуется. - В 1992 г. в календарь была добавлена вакцина против гепатита В , а к 1997 г. она была рекомендована в качестве вакцины во всех странах. ГАВИ оказывает финансовую поддержку 3-дозовой первичной серии этой вакцины с 2000 года (исключая дозу при рождении), что позволило даже самым бедным странам включить ее в свои графики иммунизации. ВОЗ рекомендует, чтобы все младенцы получали вакцину против гепатита В как можно раньше после рождения, за которой должны следовать 2 или 3 дозы для завершения первичной серии вакцинации. Многие страны не включили дозу вакцины против гепатита В при рождении в свои национальные календари, поскольку большая часть родов происходит вне медицинских учреждений, что затрудняет своевременную доставку новорожденных.
 Первичную серию из 3 доз часто вводят одновременно с вакциной АКДС. Ревакцинация не рекомендуется лицам, завершившим трехдозовый график вакцинации.
Первичную серию из 3 доз часто вводят одновременно с вакциной АКДС. Ревакцинация не рекомендуется лицам, завершившим трехдозовый график вакцинации. - В 1998 г. вакцина Haemophilus influenzae типа b была добавлена в рекомендуемый календарь прививок для некоторых стран с высоким риском, а в 2006 г. она была добавлена в рекомендуемый календарь для всех стран. Вакцина работает против Haemophilus influenzae, который вызывает бактеримию, пневмонию, надгортанник, острый бактериальный менингит, а иногда и флегмону, остеомиелит и инфекционный артрит. Как правило, рекомендуется первичная серия из 3 доз, начиная с 6-недельного возраста. Серию часто вводят одновременно с вакциной АКДС. Когда 9Вакцина 0312 Haemophilus influenzae типа b вводится вместе с вакцинами DPT и гепатита B, она известна как пятивалентная вакцина .
- Вакцина против кори была включена в РПИ с момента ее основания, но тип и количество рекомендуемых прививок изменились.
 Первоначально вакцина представляла собой однократную дозу только против кори, которую вводили ребенку в возрасте 9 месяцев в виде инъекции в предплечье. Поскольку в рекомендуемый календарь были добавлены новые вакцины, было установлено, что некоторые из них можно вводить одновременно с вакциной против кори. Чаще всего к ним относятся вакцины от эпидемического паротита и краснухи. Начиная с 2000 года Всемирная организация здравоохранения рекомендовала 9Вакцина 0003 rubella в странах с высоким уровнем иммунизации детей, где синдром врожденной краснухи (СВК) считается приоритетом общественного здравоохранения. В 2011 г. ВОЗ рекомендовала всем странам с охватом вакцинацией против кори более 80% ввести вакцину против краснухи. Вакцина против кори и краснухи (КК) или любая вакцина, содержащая краснуху (РКВ), эффективна против краснухи более чем на 95% уже после одной дозы. Рекомендуется, чтобы страны достигли и поддерживали охват иммунизацией (1 доза RCV) не менее 80%, чтобы избежать потенциального риска роста СВК.
Первоначально вакцина представляла собой однократную дозу только против кори, которую вводили ребенку в возрасте 9 месяцев в виде инъекции в предплечье. Поскольку в рекомендуемый календарь были добавлены новые вакцины, было установлено, что некоторые из них можно вводить одновременно с вакциной против кори. Чаще всего к ним относятся вакцины от эпидемического паротита и краснухи. Начиная с 2000 года Всемирная организация здравоохранения рекомендовала 9Вакцина 0003 rubella в странах с высоким уровнем иммунизации детей, где синдром врожденной краснухи (СВК) считается приоритетом общественного здравоохранения. В 2011 г. ВОЗ рекомендовала всем странам с охватом вакцинацией против кори более 80% ввести вакцину против краснухи. Вакцина против кори и краснухи (КК) или любая вакцина, содержащая краснуху (РКВ), эффективна против краснухи более чем на 95% уже после одной дозы. Рекомендуется, чтобы страны достигли и поддерживали охват иммунизацией (1 доза RCV) не менее 80%, чтобы избежать потенциального риска роста СВК.
- В 2001 г. ВОЗ рекомендовала ввести вакцину паротита для введения вместе с вакцинами против кори и краснухи (MMR). Вакцина против паротита рекомендуется только для стран с сильными программами иммунизации против кори — только страны с устойчивым охватом прививками от кори и краснухи выше 80% должны включать вакцину против паротита в свой календарь прививок. Как в отношении эпидемического паротита, так и в отношении краснухи недостаточный охват детей вакцинацией против эпидемического паротита или краснухи может привести к более высоким показателям заболеваемости в более старших возрастных группах.
- В 2009 г. ВОЗ начала рекомендовать две дозы коревой или любой коревой содержащей вакцины (ВСК). В зависимости от календаря вакцинации в конкретной стране, серия из двух доз может состоять из комбинации одной или двух доз вакцины против кори, вакцины против кори и краснухи или вакцины против кори, эпидемического паротита и краснухи. Вторую дозу коревой вакцины следует вводить в возрасте от 15 до 18 месяцев.

- Существует два основных типа вакцин против полиомиелита: оральная вакцина против полиомиелита (ОПВ) и инактивированная вакцина против полиомиелита (ИПВ). ОПВ, которая была включена в первоначальные графики вакцинации РПИ, содержит аттенуированные (ослабленные) полиовирусы, которые позволяют вакцинированным лицам стать невосприимчивыми к вирусу. Почти каждая страна, ликвидировавшая полиомиелит, использовала ОПВ для прекращения передачи вируса от человека к человеку. ОПВ безопасна, проста в применении и эффективна, но в крайне редких случаях живой аттенуированный вакцинный вирус, обнаруженный в ОПВ, может вызвать паралич у вакцинированного ребенка (вакцинассоциированный паралитический полиомиелит, или ВАПП). ВАПП не может передаваться другим лицам. Другим очень редким исходом является циркулирующий полиовирус вакцинного происхождения (цПВВП), генетически измененный штамм аттенуированного вируса, который может вызвать паралич и заразить других людей полиовирусом. Это может стать проблемой в сообществах с недостаточным охватом вакцинацией.

- Хотя риск как ВАПП, так и цПВВП очень низок, многие страны, ликвидировавшие полиомиелит, переходят на ИПВ, которая вводится в виде инъекций. Всемирная организация здравоохранения впервые рекомендовала этот переход в 2003 году. ИПВ не содержит живого вируса, поэтому риск ВАПП отсутствует. ИПВ вызывает у человека иммунитет, но из-за низкого уровня кишечного иммунитета, когда кто-то, иммунизированный ИПВ, заражается диким полиовирусом, вирус все еще может расти внутри кишечника и передаваться другим людям через фекалии ребенка. В результате только страны, свободные от полиомиелита, переходят с ОПВ на ИПВ, когда риск паралитического полиомиелита, связанного с ОПВ, превышает риск распространения дикого полиомиелита через лиц, вакцинированных ИПВ. Когда полиомиелит (дикий полиомиелит) будет полностью искоренен, использование ОПВ необходимо будет прекратить, чтобы предотвратить возвращение ПВВП.
- В 2006 г. вакцина против ротавируса была добавлена в рекомендуемые графики вакцинации в Северной Америке, Латинской Америке и Европе, а в июне 2009 г.
 она была добавлена в рекомендуемые графики вакцинации для всех стран. Ротавирус является наиболее частой причиной тяжелой диареи у детей раннего возраста во всем мире. Вакцину вводят перорально, первую дозу вводят в возрасте 6 недель.
она была добавлена в рекомендуемые графики вакцинации для всех стран. Ротавирус является наиболее частой причиной тяжелой диареи у детей раннего возраста во всем мире. Вакцину вводят перорально, первую дозу вводят в возрасте 6 недель. - В 2006 г. Всемирная организация здравоохранения рекомендовала вакцину против японского энцефалита во всех регионах, где заболевание является признанной проблемой общественного здравоохранения. Японский энцефалит является основной причиной вирусных энцефалитов во многих странах Азии, включая Индию, Бангладеш, Непал и Пакистан. Болезнь встречается в основном в сельских и пригородных районах, и люди могут заразиться при укусе инфицированного комара. Поскольку вакцина, которую вводят в виде инъекции, не вызывает коллективного иммунитета, необходимо достичь и поддерживать высокие показатели охвата вакцинацией в регионах, подверженных риску заболевания. Индия внедрила вакцину в 112 округах с 2006 по 2010 год, и с тех пор она была добавлена в календарь вакцинации по всей стране.

- В 2007 году Всемирная организация здравоохранения добавила пневмококковую конъюгированную вакцину (PCV) в рекомендуемый календарь прививок во всех странах. Заболевания, вызываемые Streptococcus pneumoniae (пневмококк), включают пневмонию, менингит, фебрильную бактериемию, средний отит, синусит и бронхит. В развивающихся странах это заболевание чаще всего встречается у новорожденных и детей в возрасте до 2 лет. Вакцины, которые вводятся в виде инъекций, предназначены для защиты от серотипов, которые чаще всего связаны с тяжелыми пневмококковыми заболеваниями.
Для получения дополнительной информации о рекомендуемых прививках пользователи могут ознакомиться с документами с изложением позиции ВОЗ. В 1999 г. была создана Стратегическая консультативная группа экспертов по иммунизации (SAGE) для разработки рекомендаций по вакцинации. SAGE собирается два раза в год для рассмотрения информации, касающейся иммунизации и тем, связанных с вакцинами, и для изменения рекомендаций, которые затем отражаются в документах с изложением позиции ВОЗ в отношении вакцин.
Ниже вы можете найти ссылки на позиционные документы по вакцинам, имеющие отношение к демографическим и медицинским обследованиям:
| Вакцина | Документы с изложением позиции |
|---|---|
| БЦЖ | 2007, 2004 |
| Дифтерия | 2006 |
| Haemophilus influenzae тип b | 2013, 2006, 1998 |
| Гепатит В | 2009, 2004 |
| Японский энцефалит | 2015, 2006, 1998 |
| Корь | 2009, 2004 |
| Свинка | 2007, 2001 |
| Коклюш | 2015, 2010, 2005, 1999 |
| Пневмококковая | 2012, 2007, 2003 |
| Полиомиелит | 2016, 2014, 2010, 2006, 2003 |
| Ротавирус | 2013, 2009, 2007, 2003, 1999 |
| Краснуха | 2011, 2000 |
| Столбняк | 2006 |
| Желтая лихорадка | 2013, 2003 |
Дополнительную информацию о самых последних рекомендациях ВОЗ см.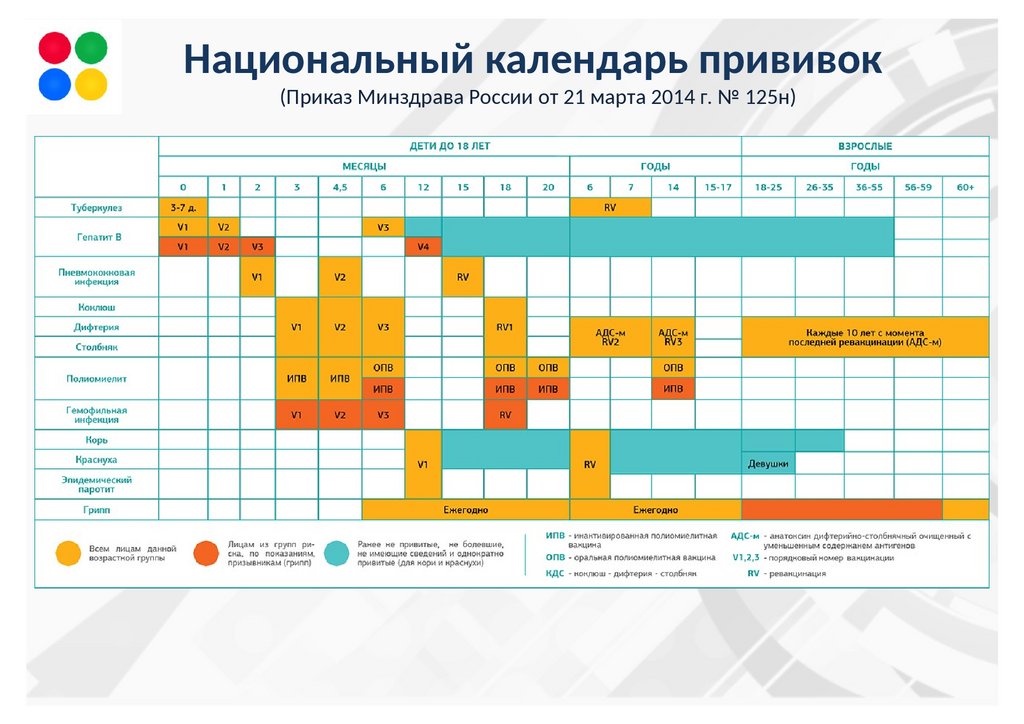 в «Кратком изложении позиции ВОЗ — Рекомендуемые плановые прививки для детей (обновлено в декабре 2018 г.)».
в «Кратком изложении позиции ВОЗ — Рекомендуемые плановые прививки для детей (обновлено в декабре 2018 г.)».
Графики вакцинации для конкретных стран
Поскольку каждая страна устанавливает свои собственные стандарты на основе Расширенной программы иммунизации, мы рекомендуем пользователям узнать больше о графиках вакцинации, действующих в интересующей стране, за 3-5 лет до проведения опроса. . На следующей диаграмме указан год, когда каждая страна, включенная в IPUMS-DHS, внедрила данную вакцину по всей стране. Пользователи должны знать, что страны часто внедряли вакцину в одном регионе страны, прежде чем распространить охват на всю страну.
| Страна | ИПВ | Гепатит В | Хиб | Гепатит B рождение | Пневм. | Рота. | МР | ММР | MCV2* |
|---|---|---|---|---|---|---|---|---|---|
| Афганистан | 2015 | 2006 | 2009 | 2014 | 2014 | 2018 | нет данных | нет данных | 2004 |
| Ангола | 2017 | 2006 | 2006 | 2015 | 2013 | 2014 | 2018 | нет данных | 2015 |
| Бангладеш | 2015 | 2005 | 2009 | нет данных | 2015 | 2019 | 2012 | нет данных | 2012 |
| Бенин | 2015 | 2002 | 2005 | нет данных | 2011 | 2019 | 2019 | нет данных | нет данных |
| Буркина-Фасо | 2018 | 2006 | 2006 | нет данных | 2013 | 2013 | 2015 | нет данных | 2014 |
| Бурунди | 2015 | 2004 | 2004 | Н/Д | 2011 | 2013 | 2017 | нет данных | 2013 |
| Камерун | 2015 | 2005 | 2009 | нет данных | 2011 | 2014 | 2017 | нет данных | 2019 |
| Конго (ДР) | 2015 | 2007 | 2009 | нет данных | 2013 | 2019 | нет данных | нет данных | нет данных |
| Кот-д’Ивуар | 2015 | 2003 | 2009 | нет данных | 2014 | 2017 | 2018 | нет данных | нет данных |
| Египет | 2018 | 1992 | 2014 | 2015 | нет данных | нет данных | 1999 | 1999 | 1999 |
| Эфиопия | 2015 | 2007 | 2007 | 2019 | 2011 | 2014 | нет данных | нет данных | 2019 |
| Гана | 2018 | 2002 | 2002 | нет данных | 2012 | 2012 | 2013 | нет данных | 2012 |
| Гвинея | 2015 | 2006 | 2008 | нет данных | нет данных | нет данных | нет данных | нет данных | нет данных |
| Индия | 2015 | 2011 | 2015 | 2008 | 2017 | нет данных | 2019 | нет данных | 2011 |
| Иордания | 2005 | 1985 | 2001 | н/д | нет данных | 2015 | 2000 | 2002 | 1995 |
| Кения | 2015 | 2001 | 2001 | нет данных | 2011 | 2014 | 2017 | нет данных | 2013 |
| Лесото | 2016 | 2003 | 2008 | нет данных | 2015 | 2017 | 2017 | нет данных | 1981 |
| Мадагаскар | 2015 | 2002 | 2008 | нет данных | 2012 | 2014 | нет данных | нет данных | нет данных |
| Малави | 2018 | 2002 | 2002 | нет данных | 2011 | 2012 | 2017 | нет данных | 2015 |
| Мали | 2016 | 2002 | 2007 | нет данных | 2011 | 2015 | нет данных | нет данных | нет данных |
| Страна | ИПВ | Гепатит В | Хиб | Гепатит B рождение | Пневм. | Рота. | МР | ММР | MCV2* |
| Марокко | 2015 | 1999 | 2007 | 1999 | 2010 | 2010 | 2014 | нет данных | 2014 |
| Мозамбик | 2015 | 2001 | 2009 | нет данных | 2013 | 2015 | 2018 | нет данных | 2015 |
| Мьянма | 2015 | 2005 | 2012 | 2004 | 2016 | нет данных | 2015 | нет данных | 2012 |
| Намибия | 2015 | 2009 | 2009 | 2014 | 2014 | 2014 | 2016 | нет данных | 2017 |
| Непал | 2014 | 2005 | 2009 | нет данных | 2015 | 2019 | 2013 | нет данных | 2015 |
| Нигер | 2015 | 2008 | 2008 | нет данных | 2014 | 2014 | нет данных | нет данных | 2014 |
| Нигерия | 2015 | 2004 | 2013 | 2004 | 2017 | 2019 | нет данных | н/д | нет данных |
| Пакистан | 2015 | 2002 | 2009 | нет данных | 2014 | 2018 | нет данных | нет данных | 2009 |
| Руанда | 2018 | 2002 | 2002 | нет данных | 2009 | 2012 | 2014 | нет данных | 2014 |
| Сенегал | 2015 | 2004 | 2005 | 2016 | 2013 | 2014 | 2013 | нет данных | 2014 |
| Южная Африка | 2009 | 1995 | 1999 | нет данных | 2009 | 2009 | нет данных | нет данных | 1994 |
| Судан | 2015 | 2004 | 2008 | Н/Д | 2013 | 2011 | нет данных | нет данных | 2012 |
| Танзания | 2018 | 2002 | 2009 | нет данных | 2013 | 2013 | 2014 | нет данных | 2014 |
| Тунис | 2014 | 1995 | 2011 | 2006 | нет данных | нет данных | 2004 | нет данных | 1981 |
| Уганда | 2016 | 2002 | 2002 | нет данных | 2014 | 2018 | нет данных | нет данных | нет данных |
| Йемен | 2015 | 1999 | 2005 | нет данных | 2011 | 2012 | 2015 | нет данных | 2004 |
| Замбия | 2018 | 2005 | 2004 | нет данных | 2013 | 2013 | 2017 | нет данных | 2013 |
| Зимбабве | 2019 | 1994** | 2008 | нет данных | 2012 | 2014 | 2015 | нет данных | 2015 |
*Добавление второй дозы вакцины против кори может быть таким же, как добавление вакцины против кори и краснухи. Для получения дополнительной информации пользователям следует обращаться к перечисленным ниже ресурсам. Для получения дополнительной информации пользователям следует обращаться к перечисленным ниже ресурсам. **Зимбабве исключила вакцину против гепатита В из календаря плановой иммунизации из-за недостаточного финансирования. Вакцина была постоянно добавлена в календарь в 1999 г. | |||||||||
Источник: http://www.who.int/immunization/monitoring_surveillance/data/en/
Для получения дополнительной информации о плане иммунизации конкретной страны мы также рекомендуем следующие источники:
- Заключительные отчеты , публикуемых вместе с каждым демографическим и медицинским обследованием, указывают, какие вакцины включены в их график вакцинации, а также рекомендуемые сроки для каждой вакцины. Они также предоставляют информацию о том, что означает для ребенка считаться полностью вакцинированным в этой стране в то время.
- Страница Всемирной организации здравоохранения, посвященная данным, статистике и графикам по иммунизации, вакцинам и биологическим препаратам.
 Эта страница содержит ссылки на графики иммунизации по вакцинам, год введения вакцин по странам (включая частичное или региональное введение), заболеваемость и региональные сводки.
Эта страница содержит ссылки на графики иммунизации по вакцинам, год введения вакцин по странам (включая частичное или региональное введение), заболеваемость и региональные сводки. - База данных странового цикла планирования, ресурс Всемирной организации здравоохранения, включает последние документы, относящиеся ко всем областям целей в области здравоохранения. Предлагаем посмотреть в разделе «Документы графства» интересующую страну. Наиболее полезными могут быть комплексные многолетние планы и документы о Расширенной программе иммунизации.
- Глобальный альянс по вакцинам и иммунизации предоставляет информацию о вакцинации в странах, отвечающих требованиям ГАВИ. Мы предлагаем пользователям выбрать
страну интереса, а затем «Документы страны». Категория «Комплексные многолетние планы» может оказаться наиболее полезной.
1. Страны с риском передачи вируса желтой лихорадки (ЖЛ): Ангола, Аргентина, Бенин, Боливия, Бразилия, Буркина-Фасо, Бурунди, Камерун, Центральноафриканская Республика, Чад, Колумбия, Республика Конго, Кот д’ Ивуар, Демократическая Республика Конго, Эквадор, Экваториальная Гвинея, Эфиопия, Французская Гвиана, Габон, Гамбия, Гана, Гвинея, Гвинея-Бисау, Гайана, Кения, Либерия, Мали, Мавритания, Нигер, Нигерия, Панама, Парагвай, Перу , Сенегал, Сьерра-Леоне, Южный Судан, Судан, Суринам, Того, Тринидад и Тобаго, Уганда, Венесуэла (CDC, 4 января 2017 г.

 ), взрослые старше 60 лет
), взрослые старше 60 лет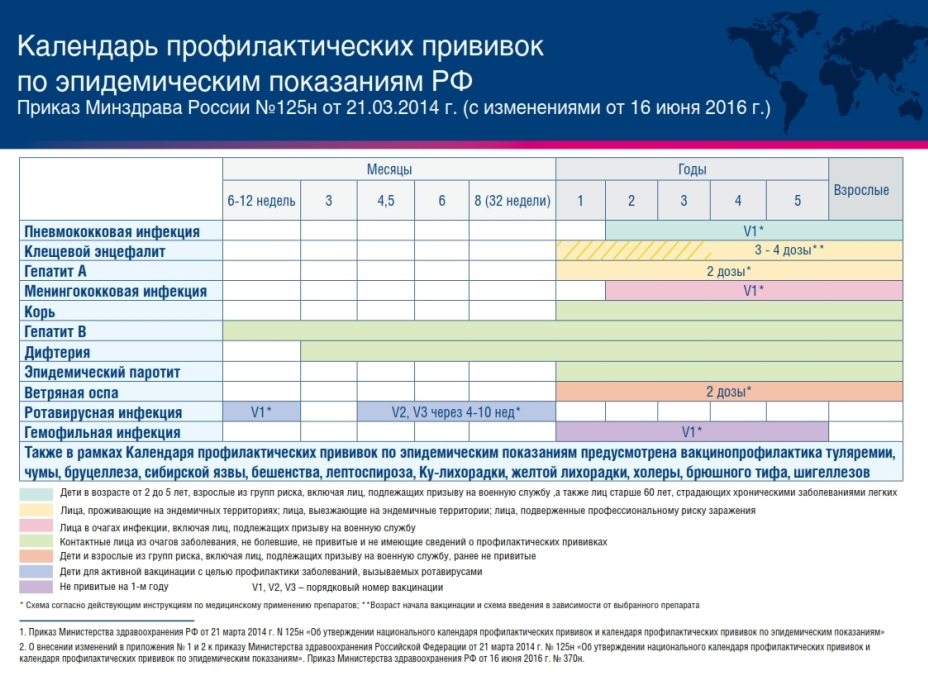 как Расширенная программа иммунизации (EPI)
как Расширенная программа иммунизации (EPI) . 1 Эту вакцину часто вводят одновременно с вакциной против кори. По данным ВОЗ, одной дозы вакцины против желтой лихорадки достаточно для защитного иммунитета против заболевания желтой лихорадкой; бустерная доза не требуется.
. 1 Эту вакцину часто вводят одновременно с вакциной против кори. По данным ВОЗ, одной дозы вакцины против желтой лихорадки достаточно для защитного иммунитета против заболевания желтой лихорадкой; бустерная доза не требуется. Первичную серию из 3 доз часто вводят одновременно с вакциной АКДС. Ревакцинация не рекомендуется лицам, завершившим трехдозовый график вакцинации.
Первичную серию из 3 доз часто вводят одновременно с вакциной АКДС. Ревакцинация не рекомендуется лицам, завершившим трехдозовый график вакцинации.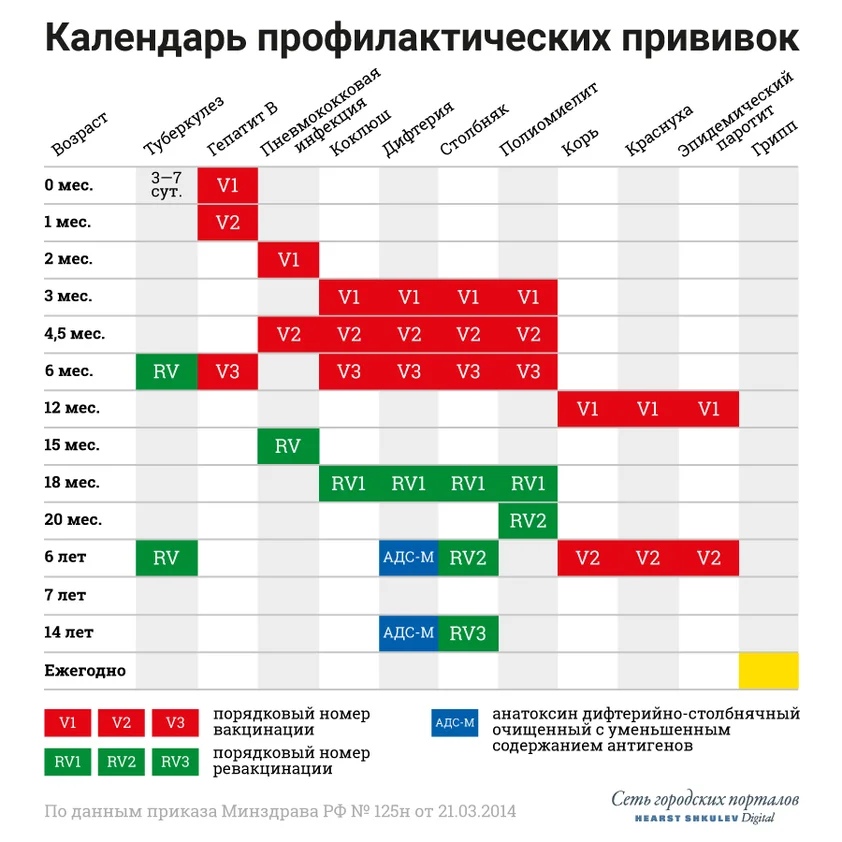 Первоначально вакцина представляла собой однократную дозу только против кори, которую вводили ребенку в возрасте 9 месяцев в виде инъекции в предплечье. Поскольку в рекомендуемый календарь были добавлены новые вакцины, было установлено, что некоторые из них можно вводить одновременно с вакциной против кори. Чаще всего к ним относятся вакцины от эпидемического паротита и краснухи. Начиная с 2000 года Всемирная организация здравоохранения рекомендовала 9Вакцина 0003 rubella в странах с высоким уровнем иммунизации детей, где синдром врожденной краснухи (СВК) считается приоритетом общественного здравоохранения. В 2011 г. ВОЗ рекомендовала всем странам с охватом вакцинацией против кори более 80% ввести вакцину против краснухи. Вакцина против кори и краснухи (КК) или любая вакцина, содержащая краснуху (РКВ), эффективна против краснухи более чем на 95% уже после одной дозы. Рекомендуется, чтобы страны достигли и поддерживали охват иммунизацией (1 доза RCV) не менее 80%, чтобы избежать потенциального риска роста СВК.
Первоначально вакцина представляла собой однократную дозу только против кори, которую вводили ребенку в возрасте 9 месяцев в виде инъекции в предплечье. Поскольку в рекомендуемый календарь были добавлены новые вакцины, было установлено, что некоторые из них можно вводить одновременно с вакциной против кори. Чаще всего к ним относятся вакцины от эпидемического паротита и краснухи. Начиная с 2000 года Всемирная организация здравоохранения рекомендовала 9Вакцина 0003 rubella в странах с высоким уровнем иммунизации детей, где синдром врожденной краснухи (СВК) считается приоритетом общественного здравоохранения. В 2011 г. ВОЗ рекомендовала всем странам с охватом вакцинацией против кори более 80% ввести вакцину против краснухи. Вакцина против кори и краснухи (КК) или любая вакцина, содержащая краснуху (РКВ), эффективна против краснухи более чем на 95% уже после одной дозы. Рекомендуется, чтобы страны достигли и поддерживали охват иммунизацией (1 доза RCV) не менее 80%, чтобы избежать потенциального риска роста СВК.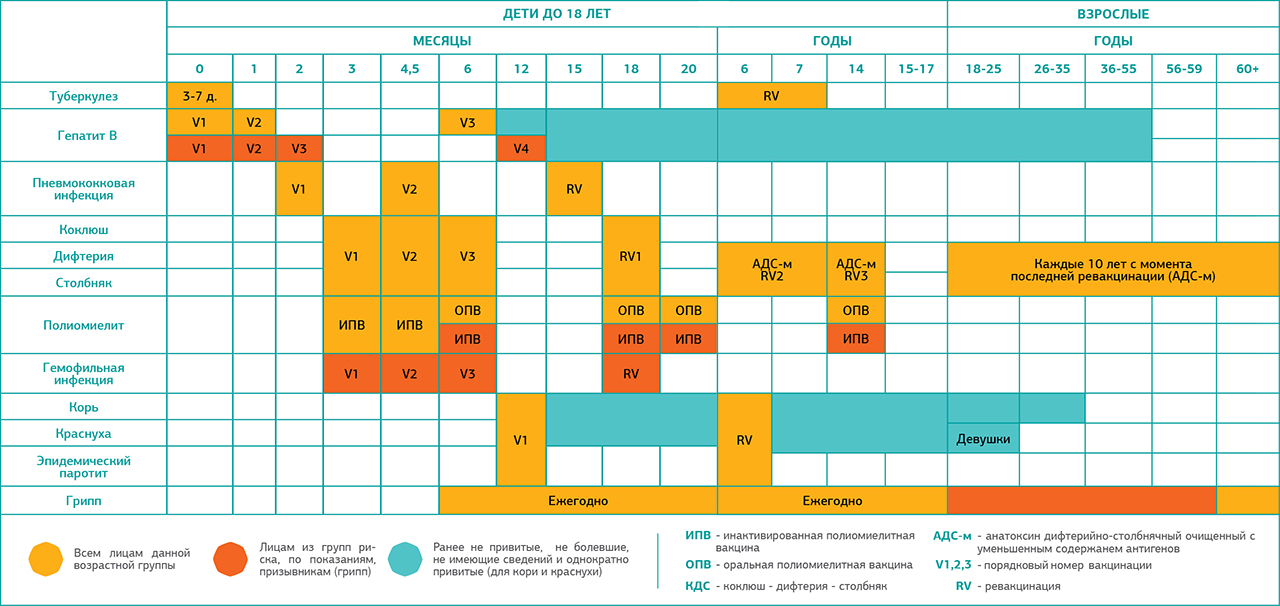

 она была добавлена в рекомендуемые графики вакцинации для всех стран. Ротавирус является наиболее частой причиной тяжелой диареи у детей раннего возраста во всем мире. Вакцину вводят перорально, первую дозу вводят в возрасте 6 недель.
она была добавлена в рекомендуемые графики вакцинации для всех стран. Ротавирус является наиболее частой причиной тяжелой диареи у детей раннего возраста во всем мире. Вакцину вводят перорально, первую дозу вводят в возрасте 6 недель.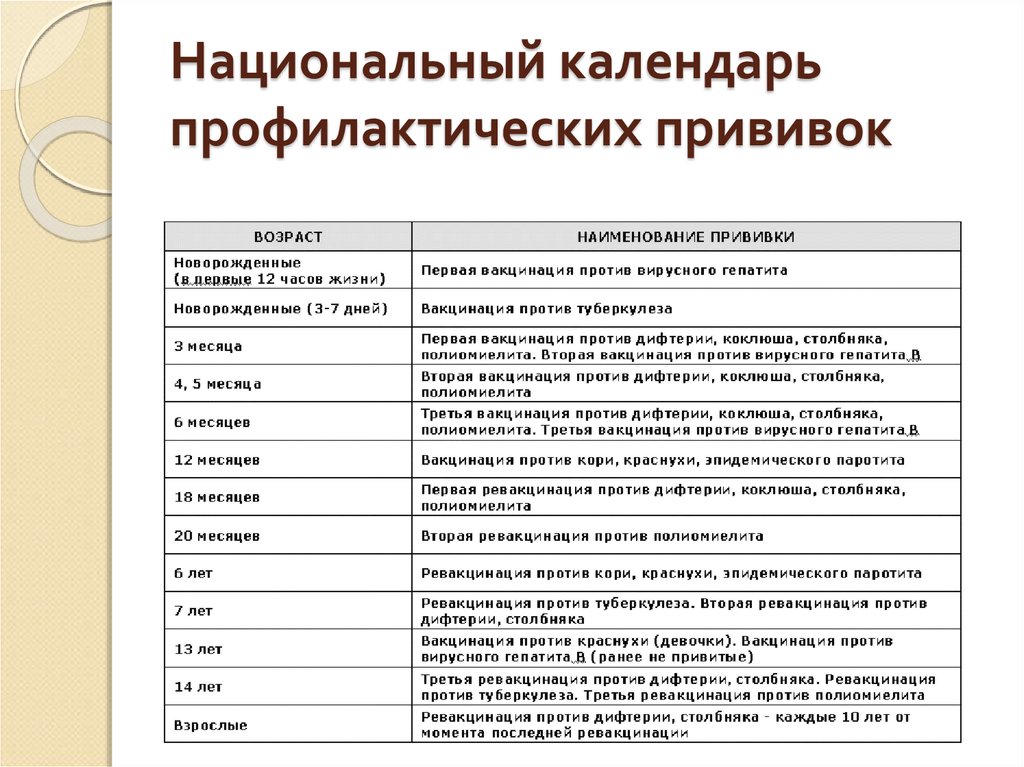
 Эта страница содержит ссылки на графики иммунизации по вакцинам, год введения вакцин по странам (включая частичное или региональное введение), заболеваемость и региональные сводки.
Эта страница содержит ссылки на графики иммунизации по вакцинам, год введения вакцин по странам (включая частичное или региональное введение), заболеваемость и региональные сводки.