Содержание
Bolnica
Краснуха
Острое вирусное инфекционное заболевание, вызываемое вирусом краснухи, характеризующееся мелкопятнистой сыпью, увеличением лимфоузлов, умеренно выраженной лихорадкой.
Кто болеет?
Наиболее часто болеют не привитые дети 2–9 лет.
Кто является источником инфекции?
Источником инфекции является человек с клинически выраженной или стертой формой краснухи.
Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5–7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21–20 месяцев).
Какие основные клинические признаки?
Инкубационный (скрытый) период длится от 11 до 24 дней (чаще 16–20).
У детей болезнь протекает, как правило, легко, больные отмечают небольшую слабость, недомогание, умеренную головную боль, иногда боли в мышцах и суставах, незначительно повышенную температуру (<39 °C), легкий конъюнктивит, катаральные явления верхних дыхательных путей. Характерным проявлением краснухи является сыпь.
Характерным проявлением краснухи является сыпь.
Сыпь, которая появляется в 50–80% случаев, обычно сначала выступает на лице и шее, затем в течение суток она появляется на туловище и на конечностях. Сыпь сохраняется 1–5 дней. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке рта.
Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком.
Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38–39 °C), головная боль, боли в мышцах, снижение аппетита, может развиваться артрит с болями в суставах, который длится обычно 3–10 дней.
Чем опасно заболевание?
Особенно опасно заболевание краснухой в первые 3 месяца беременности — при этом нередко развиваются тяжелые врожденные пороки развития ребенка (синдром врожденной краснухи), возможна внутриутробная гибель плода.
Синдром врожденной краснухи (СВК)
Дети с СВК могут страдать от нарушений слуха, дефектов глаз, пороков развития сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы.
Самый высокий риск СВК существует для женщин детородного возраста не имеющих
иммунитета к этой болезни (который вырабатывается либо в результате вакцинации, либо после перенесенной ранее краснухи).
До введения вакцинации против краснухи до 4 детей на 1000 случаев рождения живых детей появлялись на свет с СВК.
Как лечить заболевание?
Лечение проводится под контролем врача и обычно не требует госпитализации.
Специфического лечения не требуется.
Как предупредить заболевание?
Самым эффективным средством профилактики является вакцинация.
Когда проводится вакцинация?
Вакцинация — в возрасте 12 месяцев и ревакцинация в 6 лет.
Какие вакцины используются?
Моновакцины: краснушная вакцина. Комбинированные вакцины: «Приорикс» — вакцина коревая, паротитная, краснушная.
Какие могут быть осложнения на введение вакцины?
На введение краснушной вакцины реакции могут быть нетяжелые и встречаются редко: кратковременное повышение температуры до невысоких цифр, гиперемия в месте введения препарата, реже — воспаление лимфатических узлов. Иногда с 5-го по 12 –й день после прививки отмечаются симптомы краснухи: увеличение затылочных и заднешейных лимфоузлов, кратковременная сыпь. У привитых в постпубертатном возрасте могут отмечаться боли в суставах или их воспаление. Все реакции характеризуются кратковременным течением.
Какие противопоказания для проведения вакцинации?
▪ тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат) и на куриные яйца;
▪ первичные иммунодефицитные состояния, онкологические заболевания;
▪ сильная реакция (подъем температуры выше 40 градусов, отек, гиперемия или отек больше 8 см. в диаметре в месте введения препарата) или осложнение на предыдущую прививку;
в диаметре в месте введения препарата) или осложнение на предыдущую прививку;
▪ беременность.
Краснуха. Существующие вакцины. Вакцины и схемы введения. Специалисты о прививках
Краснуха. Существующие вакцины. Вакцины и схемы введения. Специалисты о прививках
- Библиотека
- На связи с экспертом
- Новости
Войти
Вопрос-ответ
Вакцины и схемы введения Существующие вакцины
Единственная доза обеспечивает свыше 95% длительного иммунитета, схожего с иммунитетом, вырабатываемым в результате естественного инфицирования.
Существующие
вакцины
В России используются следующие вакцины:
- вакцина против краснухи культуральная живая аттенуированная (Россия)
- «Приорикс» — вакцина против кори ,паротита краснухи живая аттенуированная (Россия)
- «Приорикс Тетра» — вакцина против кори, эпидемического паротита краснухи и ветряной оспы живая аттенуированная (Россия)
- М-М-Р II — вакцина против кори, краснухи паротита живая культуральная (Нидерланды).

Схема
вакцинации
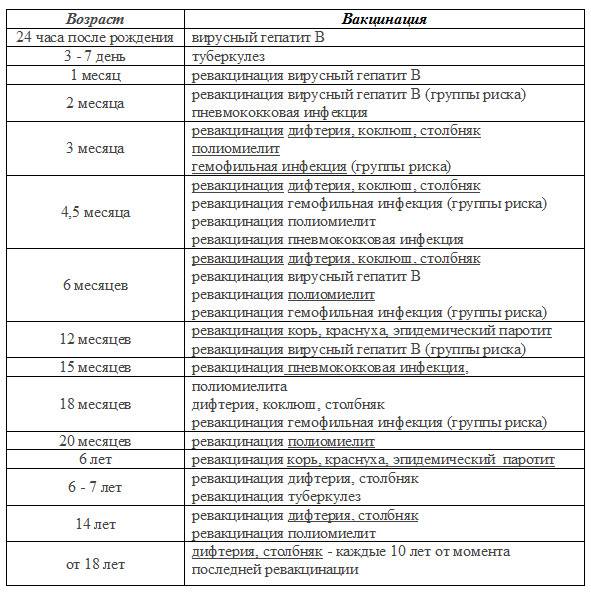
- вакцинация — в 12 мес.
- ревакцинация — в 6 лет
Также необходимо прививать:
Не болевших, не привитых, привитых однократно, не имеющих сведений о прививках против краснухи:
- Дети от 1 до 18 лет (включительно),
- Женщины от 18 до 25 лет (включительно)
Вакцинация женщин детородного возраста проводится при условии, что женщины на момент вакцинации не беременны и будут принимать меры предосторожности во избежание зачатия в течение 2 месяцев после вакцинации. Случайная вакцинация беременной женщины не является показанием к прерыванию беременности
Противопоказания
Временные:
- острые заболевания или обострение хронической патологии (вакцинацию проводят не ранее, чем через 1 месяц после выздоровления)
Постоянные:
- сильная реакция (подъем температуры выше 40oС, отек, гиперемия более 8 см в диаметре в месте введения вакцины)
- осложнение на предыдущую дозу вакцины
- аллергическая реакция на компоненты вакцины (например, анафилактический шок, отек Квинке) в т.
 ч. к аминогликозидам
ч. к аминогликозидам - выраженная реакция или осложнения на предыдущую дозу
- первичные и вторичные иммунодефицитные состояния
- злокачественные болезни крови
- новообразования
- беременность
Если ребенок получал препараты содержащие иммуноглобулины или плазму крови, то вакцинация проводится не ранее, чем через 2-3 месяца.
При назначении иммунодепрессантов и лучевой терапии прививку проводят не ранее, чем через 12 месяцев после окончания лечения.
Полезно знать
Ответы на сложные вопросы
Возможные реакции
В месте инъекции:
Уплотнение
болезненность
отечность
покраснение
Общие:
повышение температуры
сыпь
катаральные явления
конъюнктивит
Возможные поствакцинальные осложнения:
Очень редко
Тромбоцитопеническая пурпура
Аллергические реакции немедленного типа
в том числе анафилактические
Артралгия, артрит
чаще развиваются у взрослых женщин (25%), девочки-подростки (5%), у детей раннего возраста и взрослых мужчин крайне редко
Краснуха (краснуха) | Mass.
 gov
gov
Информационный бюллетень о краснухе (краснухе)
Что такое краснуха (краснуха)?
Краснуха (также называемая краснухой) — это заболевание, вызванное вирусом, который может легко распространяться среди людей, которые никогда не болели им и не были вакцинированы. Наиболее распространенными симптомами являются легкая лихорадка, головная боль, отек лимфатических узлов (часто на задней части шеи) и сыпь, которая не проходит около трех дней. Около половины всех людей, заболевших этим заболеванием, не имеют сыпи. У некоторых людей (особенно у женщин) могут опухать и болеть суставы, но эти симптомы длятся недолго. Заболевание также может вызывать отек головного мозга (энцефалит), но это бывает очень редко. К счастью, благодаря вакцине против краснухи сама краснуха в Соединенных Штатах стала редкостью.
Опасна ли краснуха?
Хотя краснуха обычно протекает в легкой форме, она может быть очень опасной, если женщина, не имеющая иммунитета, заболеет краснухой во время беременности. Краснуха может вызывать врожденные дефекты, такие как нарушения слуха, слепота, проблемы с сердцем, умственная отсталость или проблемы с костями у младенцев до их рождения. Краснуха также может вызывать выкидыши. По этой причине все женщины, которые хотят иметь детей, должны сдать кровь на анализ, чтобы убедиться, что они невосприимчивы к краснухе и не могут заболеть краснухой 9.0009 , , даже если они были рожденными до 1957 года, когда у большинства людей было это заболевание.
Краснуха может вызывать врожденные дефекты, такие как нарушения слуха, слепота, проблемы с сердцем, умственная отсталость или проблемы с костями у младенцев до их рождения. Краснуха также может вызывать выкидыши. По этой причине все женщины, которые хотят иметь детей, должны сдать кровь на анализ, чтобы убедиться, что они невосприимчивы к краснухе и не могут заболеть краснухой 9.0009 , , даже если они были рожденными до 1957 года, когда у большинства людей было это заболевание.
Как распространяется краснуха?
Вирус, вызывающий краснуху, живет в носу и горле и распыляется в воздухе, когда инфицированный человек чихает, кашляет или разговаривает. Затем другие люди поблизости могут вдохнуть вирус. Прикосновение к салфеткам или совместное использование чашки, которой пользовался больной краснухой, также способствует распространению вируса. Люди, больные краснухой, могут распространять болезнь, начиная с 7 дней до появления сыпи и заканчивая 7 днями после ее появления. Первые симптомы появляются примерно через 16-18 дней после заражения человека.
Первые симптомы появляются примерно через 16-18 дней после заражения человека.
Кто болеет краснухой?
- Любой, кто никогда не болел краснухой или никогда не был вакцинирован
- Дети младше 12 месяцев, потому что они слишком малы для вакцинации
Как диагностируется краснуха?
Поскольку краснуха может выглядеть как многие другие заболевания, вызывающие сыпь, единственный верный способ узнать, есть ли у вас краснуха, — сдать анализ крови. Иногда также проводятся анализы горла и мочи.
Как предотвратить краснуху?
- Вакцина против краснухи обычно вводится в виде прививки MMR, которая защищает от кори, эпидемического паротита и краснухи. В настоящее время случаев этих трех заболеваний намного меньше, поскольку дети получают вакцину MMR. Защитите своих детей, сделав им прививку в возрасте 12–15 месяцев и еще раз перед тем, как они пойдут в детский сад.
- Постановления штата требуют, чтобы определенные группы населения были вакцинированы против краснухи.
 Некоторые медицинские работники обязаны пройти вакцинацию. Всех детей в детском саду – 12 -й класс и колледж должны иметь 2 дозы вакцины MMR для поступления в школу. Детям в детских учреждениях и дошкольных учреждениях требуется 1 доза вакцины MMR, а воспитателям также необходимо получить 1 или 2 дозы вакцины против краснухи, в зависимости от их возраста и других факторов. Анализ крови, подтверждающий наличие иммунитета, также может быть использован для выполнения этого требования для всех групп.
Некоторые медицинские работники обязаны пройти вакцинацию. Всех детей в детском саду – 12 -й класс и колледж должны иметь 2 дозы вакцины MMR для поступления в школу. Детям в детских учреждениях и дошкольных учреждениях требуется 1 доза вакцины MMR, а воспитателям также необходимо получить 1 или 2 дозы вакцины против краснухи, в зависимости от их возраста и других факторов. Анализ крови, подтверждающий наличие иммунитета, также может быть использован для выполнения этого требования для всех групп. - Взрослые, родившиеся в 1957 году или позже, должны получить как минимум 1 дозу MMR.
- Женщины, которые планируют иметь детей и не имеют иммунитета, должны пройти вакцинацию MMR как минимум за 4 недели до беременности. Беременные женщины, не имеющие иммунитета, должны быть вакцинированы после родов, до выписки из стационара.
- Людей с краснухой следует держать подальше от людей, у которых нет иммунитета, пока они не поправятся. Государственные правила требуют, чтобы любой, кто заразился краснухой, был изолирован в течение 7 дней после появления сыпи.
 Это означает, что их следует держать подальше от общественных мест, таких как детские сады, школа и работа.
Это означает, что их следует держать подальше от общественных мест, таких как детские сады, школа и работа. - Для наилучшей защиты от кори, эпидемического паротита и краснухи людям из групп высокого риска, в том числе:
- Работники здравоохранения (оплачиваемые, неоплачиваемые и волонтеры)
- Студенты-медики
- Международные путешественники
Безопасна ли вакцина MMR?
Да. Это безопасно для большинства людей. Однако вакцина, как и другие лекарства, у некоторых людей может вызывать побочные эффекты. Вакцина MMR может вызвать лихорадку, легкую сыпь, временную боль или скованность суставов. Более серьезные проблемы, такие как судороги, проблемы с кровотечением или аллергические реакции, встречаются очень редко. Получить вакцину MMR намного безопаснее, чем заразиться краснухой, и у большинства людей нет никаких проблем с вакциной.
Кому не следует делать прививку MMR?
- Люди с серьезной аллергией на желатин, антибиотик неомицин или предыдущую дозу вакцины
- Беременные женщины или женщины, которые пытаются забеременеть в течение 4 недель, не должны получать вакцину MMR до тех пор, пока не родят ребенка
- Людям с раком, ВИЧ/СПИДом или другими проблемами или лечением, ослабляющим иммунную систему, перед вакцинацией следует проконсультироваться со своим врачом или медсестрой
- Люди, недавно перенесшие переливание крови или получившие другие продукты крови, должны проконсультироваться со своим врачом или медсестрой перед вакцинацией
- Людей с высокой температурой нельзя вакцинировать до тех пор, пока лихорадка и другие симптомы не исчезнут
Должны ли медицинские работники проявлять особую осторожность в отношении краснухи?
Да. Медицинские работники, не имеющие иммунитета к краснухе, могут вдохнуть вирус, заразиться и передать вирус своим коллегам и пациентам. Результаты могут быть трагическими, если один из их контактов беременен и не имеет иммунитета. Вот почему необходимо, чтобы все медицинские работники, контактирующие с краснухой и не имеют сведений о вакцинации против краснухи или чьи анализы крови показывают, что они не имеют иммунитета, не работают с 7-го по 21-й день после заражения. Медицинские работники должны иметь доказательство иммунитета к краснухе либо посредством вакцинации, либо анализа крови.
Медицинские работники, не имеющие иммунитета к краснухе, могут вдохнуть вирус, заразиться и передать вирус своим коллегам и пациентам. Результаты могут быть трагическими, если один из их контактов беременен и не имеет иммунитета. Вот почему необходимо, чтобы все медицинские работники, контактирующие с краснухой и не имеют сведений о вакцинации против краснухи или чьи анализы крови показывают, что они не имеют иммунитета, не работают с 7-го по 21-й день после заражения. Медицинские работники должны иметь доказательство иммунитета к краснухе либо посредством вакцинации, либо анализа крови.
Где я могу получить дополнительную информацию?
- Ваш врач, медсестра или клиника или местный отдел здравоохранения (указан в телефонной книге местного самоуправления)
- Департамент общественного здравоохранения штата Массачусетс, Программа иммунизации (617) 983-6800 или по бесплатному номеру (888) 658-2850 или на веб-сайте MDPH
- Поставщики медицинских услуг и жители Бостона также могут позвонить в Бостонскую комиссию общественного здравоохранения по телефону (617) 534-5611
- Национальная горячая линия CDC по вопросам иммунизации:
- Английский: (800) 232-2522
- Испанский: (800) 232-0233 (пн-пт, 8:00-23:00)
- Телетайп: (800) 243-7889 (пн-пт, 10:00-22:00)
.
Переводы этого информационного бюллетеня на китайский, гаитянский креольский, испанский, португальский и вьетнамский языки доступны в разделе дополнительных ресурсов.
Дополнительные ресурсы
для
Обратная связь
Спасибо, ваше сообщение отправлено в Бюро инфекционных заболеваний и лабораторных наук!
Присоединиться к панели пользователя
Иммунитет к краснухе до и после вакцинации против кори, эпидемического паротита и краснухи (КПК) в возрасте 12 лет у детей первого поколения, предлагаемых вакцинацией против КПК в Швеции в возрасте 18 месяцев
Многоцентровое исследование
. 1995 Декабрь; 13 (18): 1759-62.
1995 Декабрь; 13 (18): 1759-62.
doi: 10.1016/0264-410x(95)00143-о.
М Бёттигер
1
принадлежность
- 1 Шведский институт по контролю за инфекционными заболеваниями, эпидемиологический отдел, Стокгольм, Швеция.
PMID:
8701590
DOI:
10.1016/0264-410х(95)00143-о
Многоцентровое исследование
М Бёттигер.
вакцина.
1995 декабря
. 1995 Декабрь; 13 (18): 1759-62.
doi: 10.1016/0264-410x(95)00143-о.
Автор
М Бёттигер
1
принадлежность
- 1 Шведский институт по контролю за инфекционными заболеваниями, эпидемиологический отдел, Стокгольм, Швеция.
PMID:
8701590
DOI:
10.1016/0264-410х(95)00143-о
Абстрактный
В 1982 г. в Швеции была введена двухдозовая программа вакцинации против кори, эпидемического паротита и краснухи (КПК) в возрасте 18 месяцев и 12 лет. В 1992-93 годах первая группа детей, привитых в 18 месяцев, достигла возраста 12 лет, т.е. времени для второй дозы. В связи с этой 12-летней вакцинацией было набрано 376 детей, обследованных на предмет более ранней вакцинации против кори, краснухи и краснухи, у которых была взята кровь до и через 2 месяца после иммунизации. Двести двадцать из них имели задокументированную более раннюю прививку MMR, а 156 — нет. Последние были классифицированы как непривитые. Статус антител против краснухи измеряли методом гемолиза в геле. До настоящей вакцинации у 3% ранее привитой группы полностью отсутствовали какие-либо признаки антител. В предположительно непривитой группе этот показатель составил 76%. После вакцинации у всех детей наблюдались признаки активности антител и уровень антител достигал > или = 15 МЕ, т.е. в наших тестах зона диам. около 8 мм. Однако у вторично вакцинированных детей средний уровень антител составил 10,7 мМ, что было несколько ниже уровня, т.е. 11,0 мМ, у детей, ранее не привитых в анамнезе и серонегативных до вакцинации.
В 1992-93 годах первая группа детей, привитых в 18 месяцев, достигла возраста 12 лет, т.е. времени для второй дозы. В связи с этой 12-летней вакцинацией было набрано 376 детей, обследованных на предмет более ранней вакцинации против кори, краснухи и краснухи, у которых была взята кровь до и через 2 месяца после иммунизации. Двести двадцать из них имели задокументированную более раннюю прививку MMR, а 156 — нет. Последние были классифицированы как непривитые. Статус антител против краснухи измеряли методом гемолиза в геле. До настоящей вакцинации у 3% ранее привитой группы полностью отсутствовали какие-либо признаки антител. В предположительно непривитой группе этот показатель составил 76%. После вакцинации у всех детей наблюдались признаки активности антител и уровень антител достигал > или = 15 МЕ, т.е. в наших тестах зона диам. около 8 мм. Однако у вторично вакцинированных детей средний уровень антител составил 10,7 мМ, что было несколько ниже уровня, т.е. 11,0 мМ, у детей, ранее не привитых в анамнезе и серонегативных до вакцинации. У ранее невакцинированных, но предварительно иммунизированных детей средний показатель составил 11,2 мм. В целом, лица с относительно высоким уровнем антител до вакцинации меньше реагировали на ревакцинацию, чем лица с низким или отсутствующим довакцинальным иммунитетом. Таким образом, ревакцинация восстанавливала уровни антител у детей с низким титром.
У ранее невакцинированных, но предварительно иммунизированных детей средний показатель составил 11,2 мм. В целом, лица с относительно высоким уровнем антител до вакцинации меньше реагировали на ревакцинацию, чем лица с низким или отсутствующим довакцинальным иммунитетом. Таким образом, ревакцинация восстанавливала уровни антител у детей с низким титром.
Похожие статьи
Иммунитет к кори до и после ревакцинации MMR или первичной вакцинации в возрасте 12 лет в первом поколении предложил программу иммунизации двумя дозами.
Бролиден К., Левен Б., Арнеборн М., Бёттигер М.
Бролиден К. и др.
Scand J Infect Dis. 1998;30(1):23-7. дои: 10.1080/003655498750002259.
Scand J Infect Dis. 1998.PMID: 9670354
Иммунитет к эпидемическому паротиту до и после вакцинации MMR в возрасте 12 лет в первом поколении предложили программу двухдозовой иммунизации.

Бролиден К., Абреу Э.Р., Арнеборн М., Бёттигер М.
Бролиден К. и др.
вакцина. 1998 г., январь-февраль; 16 (2-3): 323-7. doi: 10.1016/s0264-410x(97)88332-6.
вакцина. 1998.PMID: 9607050
Иммунный ответ после первичной и ревакцинации различными комбинированными вакцинами против кори, эпидемического паротита, краснухи.
Тишер А., Герике Э.
Тишер А. и соавт.
вакцина. 2000 31 января; 18 (14): 1382-92. doi: 10.1016/s0264-410x(99)00397-7.
вакцина. 2000.PMID: 10618536
Клиническое испытание.
[Продолжительность иммунитета и возникновение вторичной неудачи вакцины после вакцинации против кори, эпидемического паротита и краснухи].
Триер Х., Рённе Т.
Триер Х. и др.
Угескр Лаегер. 1992 13 июля; 154 (29)):2008-13.
1992 13 июля; 154 (29)):2008-13.
Угескр Лаегер. 1992.PMID: 1509566
Обзор.
датский.[Сероэпидемиологическое исследование кори, краснухи и эпидемического паротита в детской популяции Саламанки].
Саенс Гонсалес MC, Нуньес Матеос ХК, Родриго Санчес Н, Мартин Санчес AM.
Саенс Гонсалес М.С. и др.
Особый педиатр. 1992 апр; 36 (4): 293-7.
Особый педиатр. 1992.PMID: 1605414
Обзор.
Испанский.
Посмотреть все похожие статьи
Цитируется
Стандартизация анализов, выявляющих антитела IgG к вирусу краснухи.
Димех В., Гранжо-Керос Л., Волуп-Феллус К.
Димеч В. и др.
Clin Microbiol Rev. 2016 Jan; 29(1):163-74. doi: 10.1128/CMR.00045-15.


 ч. к аминогликозидам
ч. к аминогликозидам Некоторые медицинские работники обязаны пройти вакцинацию. Всех детей в детском саду – 12 -й класс и колледж должны иметь 2 дозы вакцины MMR для поступления в школу. Детям в детских учреждениях и дошкольных учреждениях требуется 1 доза вакцины MMR, а воспитателям также необходимо получить 1 или 2 дозы вакцины против краснухи, в зависимости от их возраста и других факторов. Анализ крови, подтверждающий наличие иммунитета, также может быть использован для выполнения этого требования для всех групп.
Некоторые медицинские работники обязаны пройти вакцинацию. Всех детей в детском саду – 12 -й класс и колледж должны иметь 2 дозы вакцины MMR для поступления в школу. Детям в детских учреждениях и дошкольных учреждениях требуется 1 доза вакцины MMR, а воспитателям также необходимо получить 1 или 2 дозы вакцины против краснухи, в зависимости от их возраста и других факторов. Анализ крови, подтверждающий наличие иммунитета, также может быть использован для выполнения этого требования для всех групп. Это означает, что их следует держать подальше от общественных мест, таких как детские сады, школа и работа.
Это означает, что их следует держать подальше от общественных мест, таких как детские сады, школа и работа.
 1992 13 июля; 154 (29)):2008-13.
1992 13 июля; 154 (29)):2008-13.