Содержание
Вакцина коревая культуральная живая сухая — Городская Больница №40
ФГУП «НПО «Микроген» МЗ РФ, Россия
Форма выпуска: 1 ампула / 1 доза №10.
Схема вакцинации: Плановые прививки проводят двукратно детям в возрасте 12 месяцев и 6 лет , не болевшим корью. Экстренную профилактику проводят детям с 12 месяцев, подросткам и взрослым, контактировавшим с больными корью и ранее не привитым против данной инфекции.
ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ
Вакцина коревая культуральная живая сухая
Лиофилизат для приготовления раствора для подкожного введения
Вакцина коревая готовится методом культивирования аттенуированного штамма вируса кори Ленинград-16 (Л-16) на первичной культуре клеток эмбрионов перепелов.
Препарат представляет собой однородную массу розового цвета, гигроскопичный.
Состав
Одна прививочная доза содержит:
— не менее 1000 ТЦД50 (тканевых цитопатогенных доз) вируса кори,
— стабилизатор: 0,04-0,08 мл ЛС-18 и 0,001-0,002 г желатина,
— антибиотик — гентамицина сульфат или канамицина сульфат не более 20 мкг.
Иммунологические свойства
Вакцина стимулирует выработку антител к вирусу кори, достигающих максимального уровня через 3-4 недели после вакцинации.
Назначение
Вакцина коревая предназначена для плановой и экстренной профилактики кори.
Плановые прививки проводят двукратно в возрасте 12-15 месяцев и 6 лет детям, не болевшим корью.
Детей, родившихся от серонегативных к вирусу кори матерей, вакцинируют в возрасте 8 месяцев и далее — в соответствии с календарем прививок.
Интервал между вакцинацией и повторной прививкой должен быть не менее 6 месяцев. Экстренную профилактику проводят детям с 12-ти месяцев, подросткам и взрослым, имевшим контакт с больным корью, не болевшим корью и ранее не привитым против этой инфекции. При отсутствии противопоказаний вакцину вводят не позднее, чем через 72 часа после контакта с больным.
Противопоказания
- тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат и др.
 ) и куриные яйца;
) и куриные яйца; - первичные иммунодефицитные состояния, злокачественные болезни крови и новообразования;
- сильная реакция (подъем температуры выше 40° С, отек, гиперемия более 8 см в диаметре в месте введения вакцины) или осложнение на предыдущую дозу;
- беременность.
Примечание
ВИЧ-инфицирование не является противопоказанием к вакцинации.
Предупреждение
Прививки проводятся:
— по окончании острых проявлений инфекционных и неинфекционных заболеваний заболевания;
— сразу после нормализации температуры при нетяжелых формах ОРВИ, острых кишечных заболеваниях;
— после проведения иммунодепрессивной терапии прививку проводят через 3-6 месяцев после окончания лечения;
Вакцинация против кори может быть проведена одновременно (в один день) с другими календарными прививками (против паротита, полиомиелита, гепатита В, коклюша, дифтерии, столбняка) или не ранее, чем через 1 месяц после предшествующей прививки.
После введения препаратов иммуноглобулина человека прививки против кори проводят не ранее, чем через 2 мес. После введения коревой вакцины препараты иммуноглобулина можно вводить не ранее, чем через 2 недели; в случае необходимости
применения иммуноглобулина ранее этого срока вакцинацию против кори следует повторить. При наличии коревых антител в сыворотке крови повторную вакцинацию не проводят.
Лица, временно освобожденные от прививок, должны быть взяты под наблюдение и привиты после снятия противопоказаний.
Способ применения и дозы
Непосредственно перед использованием вакцину разводят прилагаемым растворителем из расчета 0,5 мл растворителя на одну прививочную дозу вакцины. Вакцина должна полностью раствориться в течение 3 минут. Растворенная вакцина имеет
вид прозрачной розовой жидкости.
Вакцину вводят подкожно в объеме 0,5 мл под лопатку или в область плеча (на границе между нижней и средней третью плеча с наружной стороны).
Растворенная вакцина используется немедленно и хранению не подлежит.
Реакция на введение
У большинства детей вакцинальный процесс протекает бессимптомно. У части детей с 6 по 18 сут могут наблюдаться температурные реакции, легкая гиперемия зева, ринит; реже — покашливание и конъюнктивит, продолжающиеся в течение 1-3 суток. В единичных случаях наблюдаются легкое недомогание и кореподобная сыпь.
Местные реакции, как правило, отсутствуют. В редких случаях развивается незначительная гиперемия кожи и слабо выраженный отек, которые проходят через 1-3 сут без лечения.
Крайне редко — судорожные реакции, возникающие, чаще всего, спустя 6-10 сут после прививки обычно на фоне высокой температуры, и аллергические реакции, возникающие в первые 24-48 часов у детей с аллергически измененной реактивностью.
Примечание
Фебрильные судороги в анамнезе, а также повышение температуры выше 38,5°С в поствакцинальном периоде является показанием к назначению антипиретиков.
Форма выпуска
Ампулы по 1, 2 и 5 прививочных доз.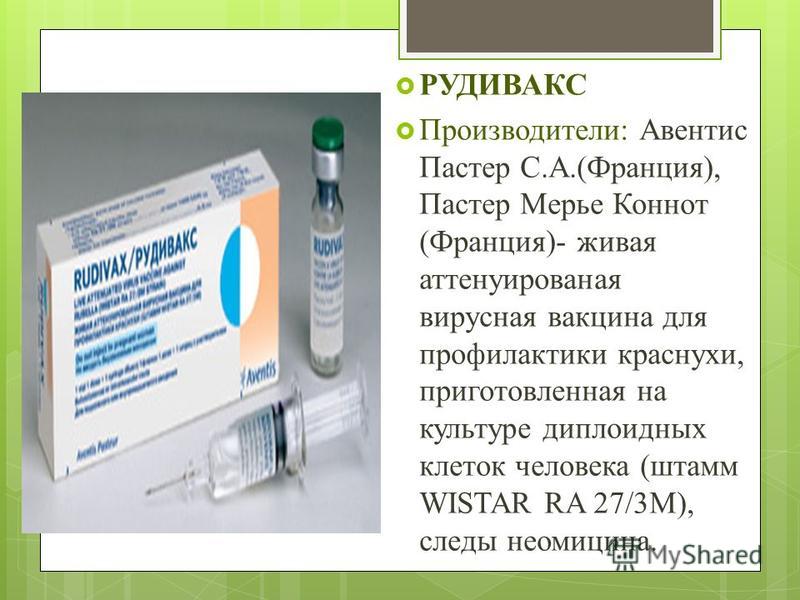 Упаковка содержит 10 ампул.
Упаковка содержит 10 ампул.
Условия хранения
Хранение при температуре от 0 до 8 °С.
Срок годности — 15 месяцев.
Моновакцина от кори — АЛЬФА Kids
Моновакцина от кори — АЛЬФА Kids
Моновакцина от кори
— Сертифицированные препараты,
— Внимательный персонал,
— Наблюдение специалиста,
— Индивидуальный подход
Самое лучшее лечение против инфекций — зачастую не мощная противовирусная терапия, а своевременная безопасная профилактика. Во многих случаях единственная правильная защита против кори — это прививка. Если за несколько последних лет удалось снизить заболеваемость корью более чем на 85% — то всеобщая иммунизация реально может уменьшить циркуляцию вируса в природе.
В каком возрасте делают прививку от кори? Спасает ли она от заболевания? Сколько раз проводят вакцинацию? Что нужно обязательно сделать до и после прививки и какая вакцина от кори лучше? Ответим ниже на эти вопросы.
Корь — эта инфекция в наше время встречается редко и в этом заслуга только вакцинации от кори. Заболевание относится к разряду опасных и для этого есть много причин.
- С момента заражения корью у ребёнка наблюдается высокая температура, её максимум нередко достигает 40 °C, но бывает и выше.
- Кроме обычных симптомов простуды (сухой кашель, боль в горле, насморк, чихание) малыша беспокоят и специфические проявления: светобоязнь, осиплость голоса, сыпь по всему телу, отёк век.
- Ребёнок может заразить корью окружающих вплоть до четвёртого дня с момента появления первого высыпания.
- С первого дня развития инфекции происходит резкое снижение иммунитета, поэтому для этой болезни характерны различные бактериальные осложнения.
- Если мама переболела корью, то новорождённый ребёнок будет под защитой иммунитета всего три месяца. По истечении этого времени малыш также подвержен развитию заболевания, как и окружающие.
- Тяжелее всего корь протекает у маленьких детей до 5 лет, одно из самых грозных осложнений — это смертельный случай.

- Согласно статистике, в 2011 году более сотни тысяч детей умерло от кори. Это дети, который не были привиты от инфекции.
Вопрос почему корь и в наши дни легко и быстро распространяется остаётся открытым. Ведь возбудитель крайне неустойчив во внешней среде и легко погибает при воздействии практически любых физических и химических факторов. Передаётся вирус воздушно-капельным путём во время кашля, чихания. Человек считается заразным весь инкубационный период, когда нельзя точно сказать, чем он заражён.
Можно ли заболеть корью после прививки? — да, такое может случиться, но протекает болезнь намного легче и отсутствуют тяжёлые проявления. Двукратная вакцинация обеспечивает защиту более чем у 90% детей. Поэтому вопрос нужно ли делать прививку не должен возникать у родителей, ведь только благодаря ей заболеваемость может снизиться.
Схема вакцинации
Побочное действие
Противопоказания
Производитель
1
Врачи
Подробнее
Кочева Марина Егоровна
Главный врач, педиатр, аллерголог-иммунолог, пульмонолог
Врач высшей категории
Подробнее
Боркунова Оксана Юрьевна
Педиатр
Врач высшей категории
Подробнее
Кириллова Елена Александровна
Педиатр
Врач 1 категории
Подробнее
Женус Ольга Георгиевна
Педиатр, аллерголог-иммунолог
Врач 1 категории
Свяжитесь с нами
удобным для Вас способом
Позвоните сейчас
8 (800) 511-03-07
Оставьте заявку
Номер телефона*
Политика в отношении обработки персональных данных
Согласие на обработку персональных данных
Этот сайт защищен reCAPTCHA и Google.
Применяются Политика конфиденциальности
и Условия использования.
Запишитесь на прием
Выбрать время
Записаться на приём
Контактный телефон
Время, удобное для звонка
Любое09:00-13:0013:00-17:00
Комментарии и уточнения
Этот сайт защищен reCAPTCHA и Google.
Применяются Политика конфиденциальности
и Условия использования.
Рекомендации и руководящие принципы вакцинации женщин репродуктивного возраста
Введение
Программа иммунизации Департамента здравоохранения штата Нью-Йорк разработала эти руководящие принципы с использованием текущих рекомендаций Центров по контролю и профилактике заболеваний, Консультативного комитета по практике иммунизации и Американского колледжа Акушеры и гинекологи. Этот документ служит для руководства лучшими практиками. Тем не менее, рекомендации никогда не заменяют необходимости индивидуальной оценки каждого пациента и использования здравого клинического суждения. Эти руководящие принципы основаны на наилучших имеющихся фактических данных и заложат основу, на которой поставщики медицинских услуг для женщин смогут добиться оптимального качества ухода за пациентами.
Этот документ служит для руководства лучшими практиками. Тем не менее, рекомендации никогда не заменяют необходимости индивидуальной оценки каждого пациента и использования здравого клинического суждения. Эти руководящие принципы основаны на наилучших имеющихся фактических данных и заложат основу, на которой поставщики медицинских услуг для женщин смогут добиться оптимального качества ухода за пациентами.
Прививки в период до зачатия и в период между зачатиями
В идеале все женщины должны пройти вакцинацию до наступления беременности. Известно, что примерно 50 процентов всех беременностей являются незапланированными 1 ; поэтому важно постоянно проводить вакцинацию женщин репродуктивного возраста, независимо от того, активно ли они пытаются зачать ребенка.
Следующие прививки настоятельно рекомендуются :
- Грипп — Женщины, которые хотят снизить вероятность заболевания гриппом или имеют другие медицинские или профессиональные показания, должны получить ежегодную дозу вакцины против гриппа.
 Здоровые небеременные женщины в возрасте до 50 лет, не имеющие заболеваний высокого риска и не находящиеся в тесном контакте с лицами с тяжелым иммунодефицитом, могут получить живую аттенуированную гриппозную вакцину (ЖГВ) или трехвалентную инактивированную вакцину (ТИВ) 2 .
Здоровые небеременные женщины в возрасте до 50 лет, не имеющие заболеваний высокого риска и не находящиеся в тесном контакте с лицами с тяжелым иммунодефицитом, могут получить живую аттенуированную гриппозную вакцину (ЖГВ) или трехвалентную инактивированную вакцину (ТИВ) 2 . - Тд/Тдап — Женщины, завершившие первичную серию вакцинации, содержащей дифтерийный и столбнячный анатоксины, должны получать бустерную дозу противостолбнячной и дифтерийной вакцины (Td) каждые десять лет. Одна доза вакцины против столбняка, дифтерии и бесклеточного коклюша (Tdap) должна быть заменена ревакцинацией Td у женщин, ранее не получавших Tdap 3 . Обеспечение того, чтобы женщины получали ревакцинацию Td/Tdap, помогает защитить новорожденных от столбняка и коклюша новорожденных.
Следующие прививки рекомендуются для женщин, подверженных риску этих заболеваний, у которых нет иммунитета в анамнезе, или для всех, кто хотел бы получить вакцину:
- Гепатит А — Женщины с риском заражения гепатитом А вирусной (HAV) инфекции, или любой, кто запрашивает вакцину, должен получить две дозы одиночной антигенной серии в нулевой и шесть месяцев или трехдозовую комбинированную вакцину против гепатита А и гепатита В, Твинрикс, в нулевой, один и шесть месяцев.
 4
4 - Гепатит B — Женщины, подверженные риску инфицирования вирусом гепатита B (HBV), или все, кто обращается за вакциной, должны получить первичную серию из трех доз в ноль, от одного до двух и от четырех до шести месяцев. 4 Младенцы, заразившиеся ВГВ перинатально, подвергаются очень высокому риску развития хронического ВГВ, который может привести к хроническому заболеванию печени, циррозу и первичной гепатоцеллюлярной карциноме в раннем взрослом возрасте.
- Вирус папилломы человека (ВПЧ) — Женщины в возрасте от девяти до 26 лет должны получить три дозы вакцины против ВПЧ в ноль, два и шесть месяцев. Генитальный ВПЧ является наиболее распространенной инфекцией, передающейся половым путем в Соединенных Штатах. Доступная в настоящее время четырехвалентная вакцина против ВПЧ, Гардасил, защищает от ВПЧ серотипов 6, 11, 16 и 18. Защита от этих четырех серотипов ВПЧ может предотвратить возникновение до 90 процентов остроконечных кондилом и 70 процентов случаев рака шейки матки у женщин.
 5
5 - Корь, эпидемический паротит и краснуха (MMR) — Женщины, у которых в анамнезе не было ранее прививок или у которых отсутствуют лабораторные данные об иммунитете против краснухи, должны получить по крайней мере одну дозу вакцины MMR. Помимо защиты отдельных женщин, вакцина MMR помогает предотвратить возникновение синдрома врожденной краснухи у новорожденных. 9 Поскольку это живая вирусная вакцина, женщинам следует рекомендовать избегать беременности в течение четырех недель после введения вакцины MMR. 4
- Менингококковая — Женщины, подверженные риску менингококковой инфекции в связи с профессиональными или медицинскими факторами риска, должны получить одну дозу менингококковой конъюгированной вакцины (MCV4). Медицинские показания включают анатомическую или функциональную асплению или недостаточность терминального компонента комплемента. К профессиональным показаниям относятся новобранцы, студенты первого курса колледжей, проживающие в общежитиях, микробиологи, контактировавшие с N.
 meningitidis, и лица, проживающие или путешествующие в странах, где менингококковая инфекция широко распространена. 6
meningitidis, и лица, проживающие или путешествующие в странах, где менингококковая инфекция широко распространена. 6 - Пневмококковая — Женщины с определенными медицинскими показаниями высокого риска должны получить одну дозу пневмококковой полисахаридной вакцины (PPV23). Эти медицинские показания высокого риска включают курение (для лиц старше 19 лет), хронические заболевания легких (включая астму), хронические сердечно-сосудистые заболевания, диабет, хронические заболевания печени, хронический алкоголизм, хроническую почечную недостаточность, нефротический синдром, функциональную или анатомическую асплению, ВИЧ-инфекция, иммуносупрессивные состояния, кохлеарные имплантаты и ликворные утечки. Вторую дозу следует повторить через пять лет при хронической почечной недостаточности, нефротическом синдроме, функциональной или анатомической асплении или иммуносупрессивных состояниях. 6
- Ветряная оспа (ветряная оспа) — Женщины, которые ранее были иммунизированы одной дозой вакцины против ветряной оспы, должны получить вторую дозу по крайней мере через четыре недели после первой дозы.
 Женщинам, у которых в анамнезе не было инфекции ветряной оспы, следует получить в общей сложности две дозы вакцины против ветряной оспы с интервалом от четырех до восьми недель. Младенцы женщин без иммунитета в анамнезе могут подвергаться риску синдрома врожденной ветряной оспы и неонатальной инфекции ветряной оспы. Беременные женщины, инфицированные ветряной оспой, также могут подвергаться более высокому риску развития тяжелой пневмонии, вызванной ветряной оспой. Поскольку это живая вирусная вакцина, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7 8
Женщинам, у которых в анамнезе не было инфекции ветряной оспы, следует получить в общей сложности две дозы вакцины против ветряной оспы с интервалом от четырех до восьми недель. Младенцы женщин без иммунитета в анамнезе могут подвергаться риску синдрома врожденной ветряной оспы и неонатальной инфекции ветряной оспы. Беременные женщины, инфицированные ветряной оспой, также могут подвергаться более высокому риску развития тяжелой пневмонии, вызванной ветряной оспой. Поскольку это живая вирусная вакцина, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7 8
Иммунизация в пренатальный период
Беременность не является абсолютным противопоказанием для какой-либо вакцинации. Напротив, некоторые вакцины настоятельно рекомендуются беременным женщинам в пренатальный период. Таким образом, предродовой визит является идеальным временем для оценки потребности женщины в вакцинах.
Все беременные женщины должны быть обследованы на наличие серологических признаков иммунитета к краснухе при их первом дородовом посещении, за исключением случаев, когда иммунитет подтвержден предыдущим тестом. 8 , 8 Иммунитет к ветряной оспе также следует оценивать либо по достоверному анамнезу болезни, либо по лабораторным данным предыдущего заболевания, либо по документальному получению двух доз вакцины. 8 Рождение до 1980 года не считается доказательством наличия иммунитета к ветряной оспе. 7 Кроме того, Закон штата Нью-Йорк об общественном здравоохранении 2500-e требует, чтобы каждая беременная женщина проходила тестирование на наличие поверхностного антигена гепатита В (HBsAg) и чтобы результат теста и дата были задокументированы в истории болезни.
8 , 8 Иммунитет к ветряной оспе также следует оценивать либо по достоверному анамнезу болезни, либо по лабораторным данным предыдущего заболевания, либо по документальному получению двух доз вакцины. 8 Рождение до 1980 года не считается доказательством наличия иммунитета к ветряной оспе. 7 Кроме того, Закон штата Нью-Йорк об общественном здравоохранении 2500-e требует, чтобы каждая беременная женщина проходила тестирование на наличие поверхностного антигена гепатита В (HBsAg) и чтобы результат теста и дата были задокументированы в истории болезни.
Следующая иммунизация настоятельно рекомендуется для всех беременных женщин:
- Грипп — Из-за повышенного риска осложнений, связанных с гриппом, среди беременных женщин, TIV рекомендуется для всех женщин, которые беременны или будут беременны во время сезон гриппа (с сентября по март). TIV можно назначать в любом триместре. Поскольку это живая вирусная вакцина, LAIV противопоказана беременным женщинам.
 2
2 - Тдап/Тд — Для защиты новорожденных от коклюша всем беременным женщинам следует вводить однократную дозу вакцины Tdap в течение третьего триместра каждой беременности, независимо от того, получали ли они вакцину Tdap до текущей беременности. Tdap безопасен во время беременности и обеспечивает защиту от коклюша как беременной женщине, так и ее ребенку. Не существует минимального интервала между дозами Tdap или между Tdap и последней ревакцинацией Td. Для максимизации ответа материнских антител и пассивного переноса антител к ребенку оптимальное время для введения Tdap — между 27 и 36 неделями беременности. 11 Для обеспечения защиты от столбняка матерей и новорожденных беременным женщинам, которые никогда не были привиты от столбняка, необходимо сделать три прививки, содержащие столбнячный и дифтерийный анатоксины. Рекомендуемый график составляет 0, 4 недели и от 6 до 12 месяцев. Tdap должен заменить 1 дозу Td в третьем триместре беременности.

Следующие прививки рекомендуются для женщин из группы риска по этим заболеваниям, у которых в анамнезе нет иммунитета, или для всех, кто хотел бы получить вакцину:
- Гепатит B — Риск заражения женщиной ВГВ должен оцениваться наряду с риском заражения другими инфекциями, передающимися половым путем. Беременные женщины, у которых выявлен риск инфицирования ВГВ, должны быть вакцинированы. Беременность не является противопоказанием для вакцинации против ВГВ, и ограниченные данные не свидетельствуют о каком-либо вреде для плода от вакцины против ВГВ.
Беременность считается предосторожностью для большинства других инактивированных вакцин, включая HAV, PPV23 и MCV4. Иммунизация этими вакцинами должна проводиться только в том случае, если преимущества вакцинации перевешивают риски отказа от вакцинации. Единственная инактивированная вакцина, которая должна , а не , которую следует вводить во время беременности, является вакциной против ВПЧ из-за отсутствия данных о безопасности и эффективности у беременных женщин.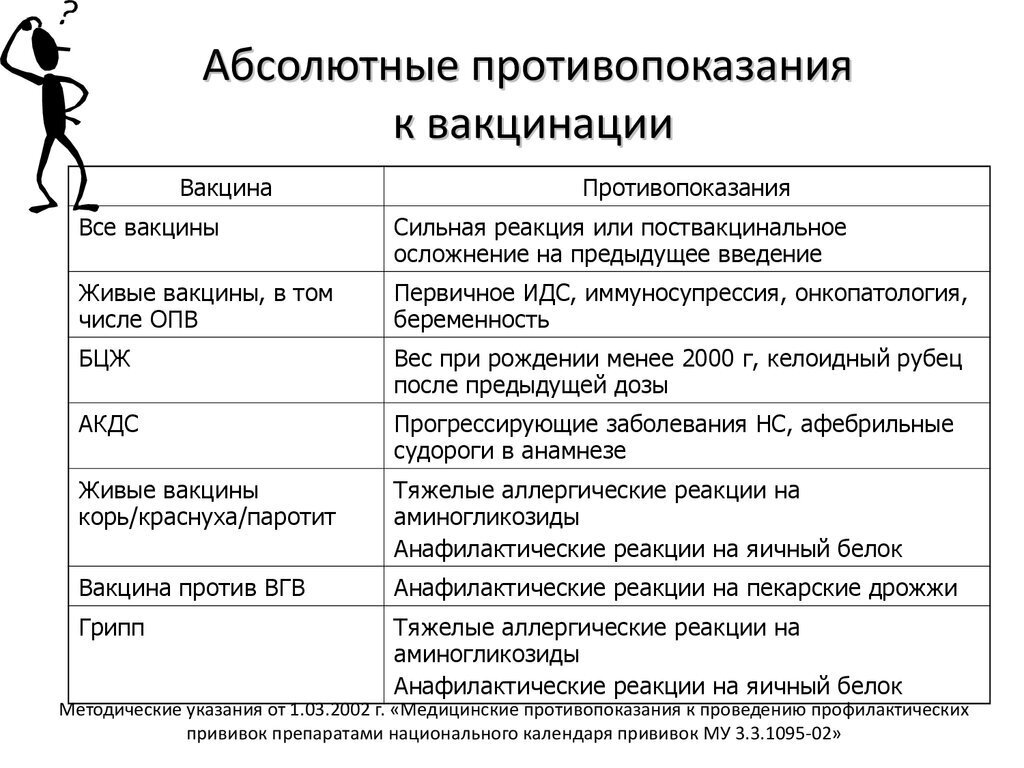 Если женщина начинает серию вакцин против ВПЧ, а затем забеременеет, оставшаяся часть серии должна быть отложена до родов, а введение вакцины во время беременности должно быть зарегистрировано в реестре беременности производителя. 5
Если женщина начинает серию вакцин против ВПЧ, а затем забеременеет, оставшаяся часть серии должна быть отложена до родов, а введение вакцины во время беременности должно быть зарегистрировано в реестре беременности производителя. 5
Все живые аттенуированные вакцины противопоказаны при беременности из-за теоретического риска для плода, хотя документально подтверждено, что живые вакцины не причиняют вреда. Единственным исключением является вакцина против коровьей оспы, которая имеет небольшой, но задокументированный риск для плода, если ее вводить во время беременности. 10
Следующие живые вирусные , а не вакцины следует вводить во время беременности:
- ЖГВ
- ММР
- Ветряная оспа
- Зостер (черепица)
- Вакцина (оспа)
Если женщина, вакцинированная живой вирусной вакциной, обнаруживает, что она могла быть беременна во время или в течение четырех недель после вакцинации, ее следует проконсультировать о теоретическом риске для ее плода. Поскольку нет доказательств какого-либо вреда для плода, подвергшегося воздействию живых вирусных вакцин в течение этого периода, ей не следует рекомендовать прерывание беременности. Существует небольшой, но задокументированный риск вакцинации против коровьей оспы во время беременности; тем не менее, это все еще не считается основанием для прерывания беременности, если произошло воздействие.
Поскольку нет доказательств какого-либо вреда для плода, подвергшегося воздействию живых вирусных вакцин в течение этого периода, ей не следует рекомендовать прерывание беременности. Существует небольшой, но задокументированный риск вакцинации против коровьей оспы во время беременности; тем не менее, это все еще не считается основанием для прерывания беременности, если произошло воздействие.
Иммунизация в послеродовой период
Период после родов и перед выпиской из больницы является идеальным временем для введения как живых, так и инактивированных вакцин. Это гарантирует, что и женщина, и ее ребенок будут защищены от предотвратимых заболеваний после выхода из родильного дома, когда они особенно уязвимы. Женщины, которые планируют кормить грудью, могут и должны получать прививки, поскольку нет никаких доказательств того, что существует какой-либо риск для матери или ее ребенка, если она будет вакцинирована во время грудного вскармливания. Грудное вскармливание не является противопоказанием для любой вакцинации, за исключением вакцины против коровьей оспы. 4
4
Следующие прививки рекомендуются для женщин с риском этих заболеваний или для тех, у кого нет иммунитета в анамнезе: или ЖГВ, если они еще не были вакцинированы во время беременности. Вакцину против гриппа необходимо сделать перед выпиской из больницы .
 Вторую дозу следует вводить во время послеродового визита, через шесть-восемь недель после родов. Поскольку это живая вирусная вакцина, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7
Вторую дозу следует вводить во время послеродового визита, через шесть-восемь недель после родов. Поскольку это живая вирусная вакцина, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7 Иммунизация близких контактов беременных женщин
Вакцины не следует утаивать от домашних или близких контактов беременных женщин. Скорее, обеспечение того, чтобы тесные контакты были в курсе их иммунизации, может помочь защитить здоровье матери и ее плода. Особенно важно, чтобы домашние контакты были в курсе вакцин против гриппа и Tdap. Единственная вакцина, которую не следует вводить беременным женщинам, находящимся в тесном контакте, — это вакцина против коровьей оспы из-за небольшого, но серьезного риска вакцинации плода.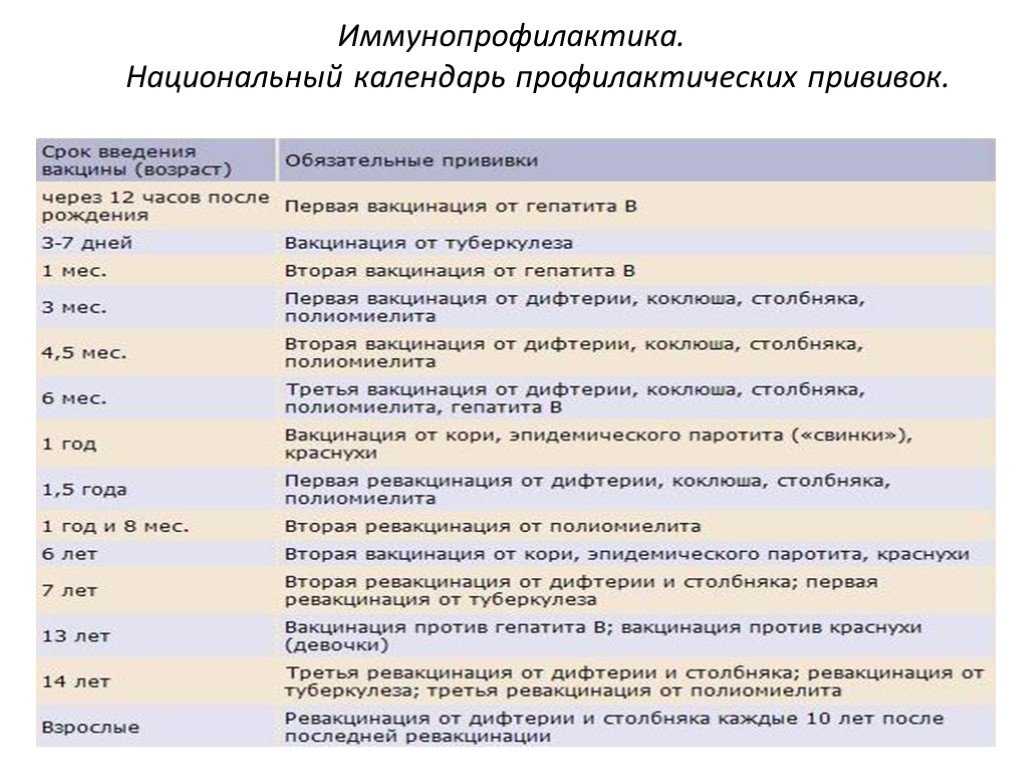 4
4
Особые ситуации
Во время или после беременности могут возникнуть определенные медицинские ситуации, которые могут повлиять на получение определенных вакцин.
- Введение анти-Rho(D) иммуноглобулина — Не следует откладывать послеродовую вакцинацию из-за получения анти-Rho(D) иммуноглобулина. Живые вирусные вакцины, такие как MMR и ветряная оспа, следует вводить одновременно с анти-Rho(D) иммуноглобулином в ближайшем послеродовом периоде. Женщины, получившие как вакцину MMR, так и анти-Rho(D) иммуноглобулин, должны пройти серологическое тестирование через 3 месяца после вакцинации, чтобы убедиться, что иммунитет развился к краснухе и кори, если это необходимо. 4 , 12
- Заражение вакциноуправляемыми болезнями
- Пассивная иммунизация — Любая беременная женщина, подвергшаяся вакциноуправляемому заболеванию, против которого у нее нет иммунитета, должна проконсультироваться со своим лечащим врачом по поводу пассивной иммунизации.
 Например, если беременная женщина заразилась ветряной оспой и у нее нет признаков иммунитета, можно ввести иммуноглобулин против ветряной оспы.
Например, если беременная женщина заразилась ветряной оспой и у нее нет признаков иммунитета, можно ввести иммуноглобулин против ветряной оспы. - Воздействие бешенства — Из-за тяжелого течения бешенства беременность не является противопоказанием для постконтактной профилактики бешенства. Нет данных, свидетельствующих о каком-либо вреде от вакцинации против бешенства. Беременным женщинам и женщинам с высоким риском заражения бешенством может быть оправдана доконтактная профилактика бешенства. 13
- Пассивная иммунизация — Любая беременная женщина, подвергшаяся вакциноуправляемому заболеванию, против которого у нее нет иммунитета, должна проконсультироваться со своим лечащим врачом по поводу пассивной иммунизации.
Прививки перед международным путешествием
Беременным женщинам, планирующим поездку в районы, эндемичные по другим заболеваниям, могут потребоваться определенные вакцины. Беременных женщин, привитых этими вакцинами, следует проконсультировать о потенциальном риске для плода, так как часто данных о безопасности этих вакцин во время беременности мало или совсем нет.
Беременным женщинам, планирующим поездку в эндемичные районы, где существует высокий риск заражения, рекомендуются следующие вакцины: 10
- Сибирская язва
- Инактивированный полиомиелит
- Японский энцефалит
- Менингококковый конъюгат
- Брюшной тиф
- Желтая лихорадка
Следующие вакцины , а не рекомендуются беременным женщинам, планирующим поездку: 10
- Бацилла Кальметта-Герена (БЦЖ) — туберкулез
- Вакцина (оспа)
Реестры вакцин для беременных
Производители вакцин создали несколько реестров для женщин, получивших определенные вакцины во время беременности.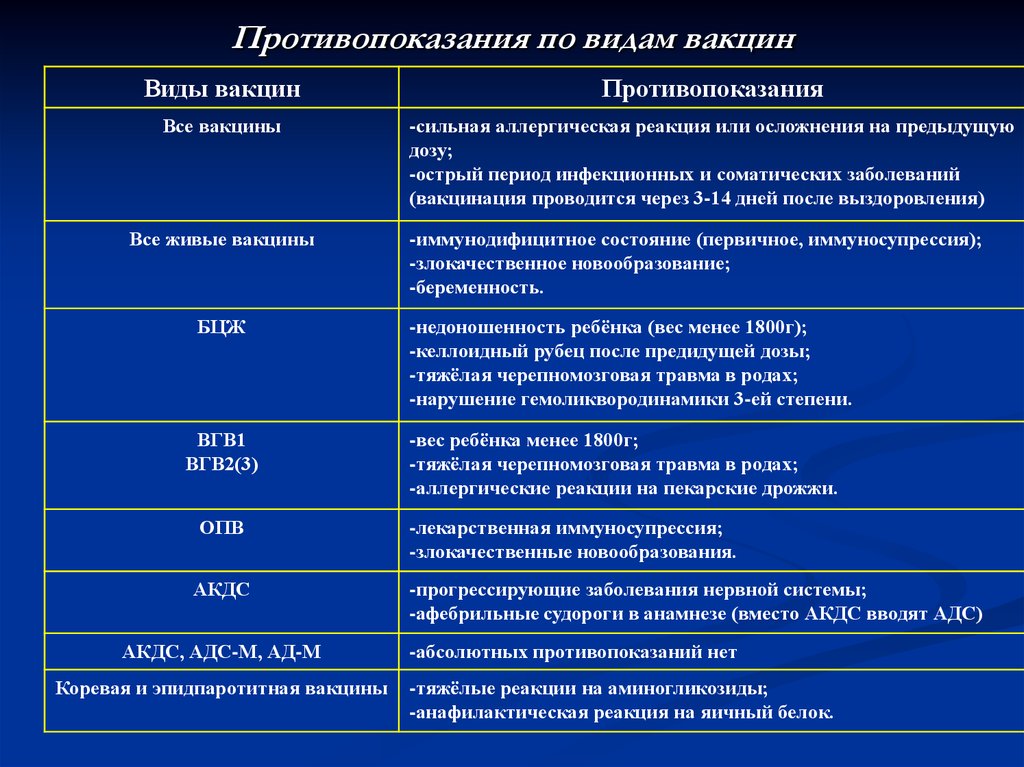 Медицинские работники должны обратиться в соответствующий реестр, если их пациенты подвергались воздействию следующих вакцин в течение любого триместра:
Медицинские работники должны обратиться в соответствующий реестр, если их пациенты подвергались воздействию следующих вакцин в течение любого триместра:
- ВПЧ
- Гардасил (Мерк): (800) 986-8999
- Тдап
- Boostrix (GlaxoSmithKline): (888) 825-5249
- Адасель (санофи пастер): (800) 822-2463
- Ветряная оспа
- Varivax (Merck): (800) 986-8999 — О воздействии Varivax во время беременности, а также за три месяца до беременности следует сообщить в Регистр беременных Varivax. 7
- Оспа
- Национальный реестр вакцин против оспы в реестре беременных 14
- Гражданские и военные дела – Министерство обороны: (619) 553-9255
Плакат о прививках от гриппа и Tdap
Беременны? Защитите себя и своего ребенка.
- Английский (PDF)
- Испанский (PDF)
Дополнительная информация
Дополнительную информацию о прививках можно найти на следующих веб-сайтах:
- Программа иммунизации Департамента здравоохранения штата Нью-Йорк: http://www.
 health.ny.gov/prevention/immunization
health.ny.gov/prevention/immunization - Национальный центр иммунизации и респираторных заболеваний CDC (NCIRD) http://www.cdc.gov/vaccines/parents/pregnant.html
- Американский колледж акушеров и гинекологов (ACOG): http://www.acog.org
- Коалиция действий по иммунизации: http://www.immunize.org/pregnancy/
Каталожные номера
1 Уильямс Л., Морроу Б., Шульман Х., Стивенс Р., Д’Анджело Д. и Фаулер К.И. (2006). Отчет о надзоре за 2002 г. . Атланта, Джорджия: Отдел репродуктивного здоровья, Национальный центр профилактики хронических заболеваний и укрепления здоровья, Центры по контролю и профилактике заболеваний.
2 Центры по контролю и профилактике заболеваний. Профилактика гриппа и борьба с ним: Рекомендации Консультативного комитета по практике иммунизации (ACIP), 2007 г. ММВР 2007 ; 56(РР-6): 1-54.
3 Центры по контролю и профилактике заболеваний. Профилактика столбняка, дифтерии и коклюша среди взрослых: использование столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной коклюшной вакцины: рекомендации Консультативного комитета по практике иммунизации (ACIP) и рекомендации ACIP, поддержанные Консультативным комитетом по практике инфекционного контроля в здравоохранении (HICPAC). ), для использования Tdap среди медицинского персонала. ММВР 2006 ; 55(RR-17): 1-37
), для использования Tdap среди медицинского персонала. ММВР 2006 ; 55(RR-17): 1-37
4 Центры по контролю и профилактике заболеваний. Общие рекомендации по иммунизации: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR 2006 ; 55(РР-15): 1-48.
5 Центры по контролю и профилактике заболеваний. Четырехвалентная вакцина против папилломавируса человека: рекомендации Консультативного комитета по практике иммунизации. MMWR 2007 ; 56(РР-2): 1-23.
6 Центры по контролю и профилактике заболеваний. Рекомендуемый график иммунизации взрослых – США, октябрь 2007 г. – сентябрь 2008 г. MMWR 2007 ; 56(41): Q1-Q4.
7 Центры по контролю и профилактике заболеваний. Профилактика ветряной оспы: рекомендации Консультативного комитета по практике иммунизации. MMWR 2007 ; 56(РР-4): 24-28.
8 Американская академия педиатрии и Американский колледж акушеров-гинекологов (2007 г. ). Глава 9: Перинатальные инфекции. На Лемносе Дж.А. & Lockwood, CJ (Eds.), Руководство по перинатальной помощи, шестое издание (стр. 303-348). Вашингтон, округ Колумбия: Американская академия педиатрии и Американский колледж акушеров и гинекологов.
). Глава 9: Перинатальные инфекции. На Лемносе Дж.А. & Lockwood, CJ (Eds.), Руководство по перинатальной помощи, шестое издание (стр. 303-348). Вашингтон, округ Колумбия: Американская академия педиатрии и Американский колледж акушеров и гинекологов.
9 Центры по контролю и профилактике заболеваний. Корь, паротит и краснуха – использование вакцин и стратегии ликвидации кори, краснухи и синдрома врожденной краснухи и борьбы с эпидемическим паротитом: рекомендации Консультативного комитета по практике иммунизации (ACIP). ММВР 1998 ; 47(RR-8): 18.
10 Центры по контролю и профилактике заболеваний (2007 г.). Руководство по вакцинации беременных женщин: из рекомендаций Консультативного комитета по практике иммунизации. Получено 12 июня 2008 г. с http://www.cdc.gov/vaccines/pubs/preg-guide.htm.
11 Центры по контролю и профилактике заболеваний (2012 г.). Предварительные обновленные рекомендации ACIP по использованию противостолбнячного анатоксина, восстановленного дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) для беременных женщин. Получено 27 декабря 2012 г. с http://www.cdc.gov/vaccines/recs/provisional/downloads/Tdap-pregnant-Oct-2012.pdf.
Получено 27 декабря 2012 г. с http://www.cdc.gov/vaccines/recs/provisional/downloads/Tdap-pregnant-Oct-2012.pdf.
12 Американская академия педиатрии (2006 г.). Краснуха. В Пикеринг, Л.К., Бейкер, С.Дж., Лонг, С.С., и Макмиллан, Дж.А. (ред.), Красная книга: отчет Комитета по инфекционным заболеваниям за 2006 г., 27-е изд. . (стр. 574-579). Элк-Гроув-Виллидж, Иллинойс: Американская академия педиатрии.
13 Центры по контролю и профилактике заболеваний. Профилактика бешенства среди людей – США, 2008 г. Рекомендации Консультативного комитета по практике иммунизации. ММВР 2008 ; 57(РР-3): 20-21.
14 Центры по контролю и профилактике заболеваний. Информация о женщинах, подвергшихся воздействию вакцины против оспы во время беременности, зарегистрирована в Национальном реестре вакцин против оспы во время беременности, США, 2003 г. MMWR 2003 ; 52(17): 386-388.
Вакцины для детей с расщеплением позвоночника и гидроцефалией
Вакцины изготавливаются из частей бактерий или вирусов, вызывающих инфекции и вызывающих у людей выработку иммунитета к соответствующим заболеваниям.
Современные вакцины очень безопасны и не вызывают инфекций, для предотвращения которых они предназначены. Вакцинация считается безопасной для детей с расщелиной позвоночника и гидроцефалией, более того, намного более безопасной, чем последствия приобретения любого из серьезных заболеваний.
Во многих случаях вакцинация не только защитит тех, кто был вакцинирован, но и поможет предотвратить заболевание при других контактах дома или в школе. В каждом случае есть люди, которые не должны получать определенную вакцину или которым следует обратиться за медицинской помощью в случае сомнений.
Людям со стабильными неврологическими заболеваниями, такими как расщепление позвоночника или гидроцефалия, не запрещены никакие прививки. Для получения дополнительной информации см. Зеленая книга PHE .
Недоношенные дети
Недоношенные дети должны быть вакцинированы в соответствующем хронологическом возрасте. Очень ранним детям (менее 28 недель беременности), которым делают прививки в больнице, необходимо тщательно контролировать дыхание на случай апноэ.
Вот ссылка на информацию для родителей.
Аллергия на латекс
Люди с тяжелой аллергией на латекс должны уточнить у своих медицинских работников, содержится ли латекс в упаковке, например, в пробках. На момент написания в Зеленой книге PHE указана
- одна из вакцин против гепатита В (HBVaxPro)
- одна из вакцин MenC (Menjugate)
- Вакцина MenB (Bexsero)
.
, как содержащий латекс, поэтому попросите альтернативу, если у вас аллергия на латекс.
Для получения информации о других противопоказаниях нажмите здесь .
Остробольные младенцы и дети
Новорожденные и дети остробольные, с температурой выше 38,5⁰ при сроке вакцинации следует отложить, а затем сделать ее как можно скорее после выздоровления.
Прививки, о которых нас чаще всего спрашивают
Иммунизация против коклюша – коклюш
Коклюш или коклюш – это серьезная инфекция, которая может длиться месяцами и приводить к серьезным осложнениям. Современные вакцины против коклюша имеют очень хорошие показатели безопасности, и им удалось снизить число случаев коклюша с более чем 120 000 в год до примерно 800. Однако во время эпидемии в 2012 г.000 подтвержденных случаев, а в 2017 году было подтверждено около 5000 случаев. В настоящее время вакцина доступна только в составе комбинированной вакцины против дифтерии, столбняка и коклюша (DTaP) или вакцины, содержащей дополнительно вакцину против полиомиелита и гемофильной палочки.
Современные вакцины против коклюша имеют очень хорошие показатели безопасности, и им удалось снизить число случаев коклюша с более чем 120 000 в год до примерно 800. Однако во время эпидемии в 2012 г.000 подтвержденных случаев, а в 2017 году было подтверждено около 5000 случаев. В настоящее время вакцина доступна только в составе комбинированной вакцины против дифтерии, столбняка и коклюша (DTaP) или вакцины, содержащей дополнительно вакцину против полиомиелита и гемофильной палочки.
Вакцинация MMR II – корь, эпидемический паротит, краснуха
Детские болезни, такие как корь, эпидемический паротит и краснуха (краснуха), часто считаются незначительными, но они могут привести к серьезным осложнениям. Корь является причиной ушной инфекции и может вызвать пневмонию. Свинка вызывает болезненный отек слюнных желез во рту, но также является причиной менингита и глухоты. У мальчиков старшего возраста это может вызвать воспаление яичек. Краснуха — относительно легкое заболевание с редкими осложнениями, но если она заразится во время беременности (обычно от непривитых детей), это может привести к выкидышу или рождению ребенка с серьезными аномалиями сердца, глаз и других органов.
Внедрение обновленной вакцины MMR II в сентябре 1996 г. имело целью продолжить процесс элиминации кори, эпидемического паротита и краснухи среди населения. После этого краснуха у беременных была практически ликвидирована. До 1999 года, когда показатели вакцинации снова упали, число случаев эпидемического паротита также резко сократилось. Точно так же снизились и случаи кори, с фактическим устранением наиболее серьезных осложнений.
Причины отказа от вакцинации:
- Подтвержденная анафилактическая реакция (то есть крайняя неотложная ситуация, а не просто сыпь) после предыдущей дозы той же вакцины или некоторых компонентов вакцины, таких как стрептомицин или полимиксин (необычные антибиотики).
- Наличие злокачественного заболевания или иммуносупрессивного заболевания, такого как ВИЧ, или лечение иммунодепрессантами.
- MMR противопоказан при беременности.
- Введение вакцины MMR (или одной из ее трехкомпонентных вакцин) путем инъекции в течение последних четырех недель.
 MMR — единственная вакцина от «детских болезней» в этой категории.
MMR — единственная вакцина от «детских болезней» в этой категории. - Болезнь с высокой температурой. Вакцину следует вводить позже, когда ребенок выздоровеет.
Может быть повышенная температура или сыпь, проявляющаяся примерно через неделю или 10 дней после введения вакцины, но это можно контролировать с помощью парацетамола. История судорог не является противопоказанием для этой вакцины. Вакцинация против кори может вызвать фебрильные судороги (не то же самое, что эпилептические судороги). Если у вашего ребенка в анамнезе были фебрильные судороги, врач может порекомендовать давать парацетамол в течение 72 часов после вакцинации, чтобы предотвратить повышение температуры.
Аллергия на яйца не является противопоказанием для вакцины MMR, и дети, у которых в прошлом была аллергия на яйца, должны получить вакцину. В случае сомнений родители должны проконсультироваться со своим семейным врачом или педиатром. Гидроцефалия не является причиной для отказа от вакцинации.
Вакцина MMR и аутизм
Вопрос о том, существует ли связь между вакциной MMR и аутизмом или воспалительными заболеваниями кишечника, широко изучался в нескольких странах. Такой ссылки не найдено , и доказательства теперь показывают, что первоначальный отчет из одного источника был неверным. Для получения дополнительной информации родителям рекомендуется проконсультироваться со своим семейным врачом.
Вакцины против менингита
В настоящее время в Великобритании имеется несколько вакцин против бактериального менингита, включая Haemophilus influenzae типа b (Hib), Meningococcus C (Men C) и пневмококк. Помимо защиты от менингита они часто предотвращают другие осложнения инфекции, например, сепсис. Бактериальный менингит сам по себе является потенциальной причиной гидроцефалии. Вакцины против менингита вводят на разных этапах младенчества, детства и подросткового возраста (MenACWY).
Причины НЕ получать вакцины:
Подтвержденная анафилактическая реакция (то есть крайняя крайняя необходимость, а не просто сыпь) после предыдущей дозы той же вакцины или некоторых компонентов вакцины.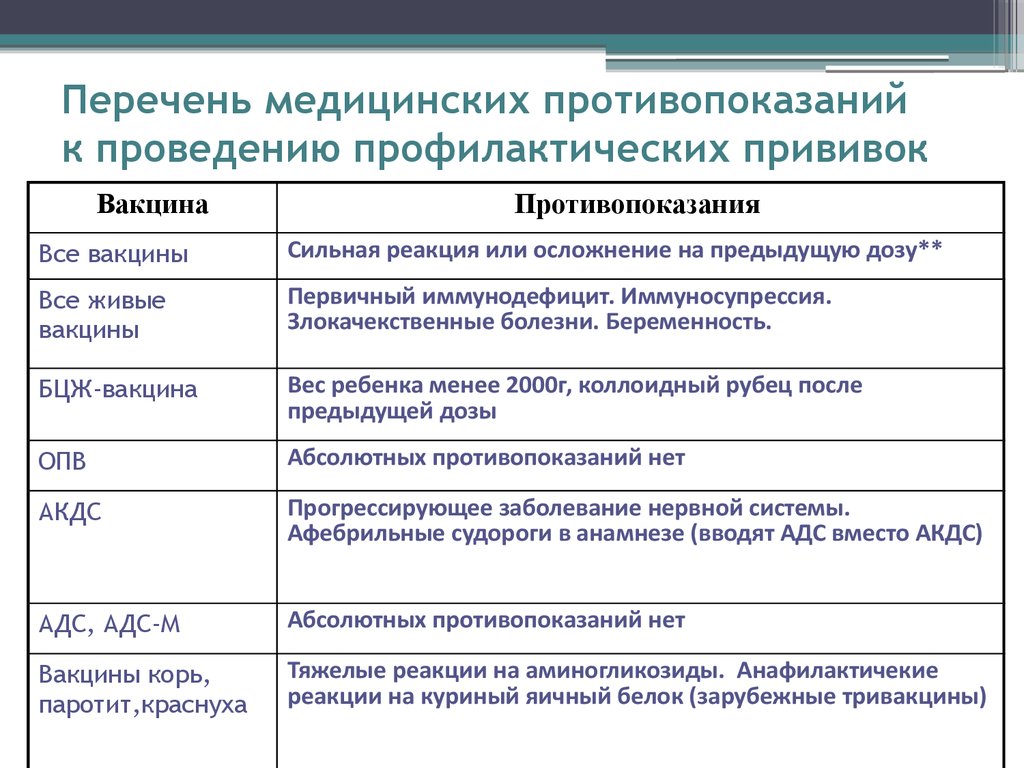 Это крайне редкое событие. Незначительная реакция на первую дозу, такая как сыпь или небольшая преходящая лихорадка, не должна препятствовать дальнейшему введению.
Это крайне редкое событие. Незначительная реакция на первую дозу, такая как сыпь или небольшая преходящая лихорадка, не должна препятствовать дальнейшему введению.
Люди с шунтами НЕ подвержены большему риску пневмококковой инфекции, чем люди без шунтов, и взрослые, у которых есть (или скоро будут) шунты, не должны больше беспокоиться о риске пневмококковой инфекции.
Графики прививок для детей
Программа иммунизации Великобритании теперь может покрыть большинство основных детских заболеваний. Расписание можно найти здесь .
Некоторые из них рассматриваются здесь, но другие, включая полиомиелит, дифтерию и столбняк, также очень важны. Теперь все они объединены в комбинированные вакцины, поэтому можно получить полную защиту с меньшим количеством инъекций. Вакцинацию следует начинать в возрасте двух месяцев с повторными дозами через определенные промежутки времени. Ваш врач общей практики или педиатр сможет рассказать вам, какие комбинированные вакцины доступны и когда делать прививку вашему ребенку.

 ) и куриные яйца;
) и куриные яйца;
 Здоровые небеременные женщины в возрасте до 50 лет, не имеющие заболеваний высокого риска и не находящиеся в тесном контакте с лицами с тяжелым иммунодефицитом, могут получить живую аттенуированную гриппозную вакцину (ЖГВ) или трехвалентную инактивированную вакцину (ТИВ) 2 .
Здоровые небеременные женщины в возрасте до 50 лет, не имеющие заболеваний высокого риска и не находящиеся в тесном контакте с лицами с тяжелым иммунодефицитом, могут получить живую аттенуированную гриппозную вакцину (ЖГВ) или трехвалентную инактивированную вакцину (ТИВ) 2 . 4
4  5
5  meningitidis, и лица, проживающие или путешествующие в странах, где менингококковая инфекция широко распространена. 6
meningitidis, и лица, проживающие или путешествующие в странах, где менингококковая инфекция широко распространена. 6  Женщинам, у которых в анамнезе не было инфекции ветряной оспы, следует получить в общей сложности две дозы вакцины против ветряной оспы с интервалом от четырех до восьми недель. Младенцы женщин без иммунитета в анамнезе могут подвергаться риску синдрома врожденной ветряной оспы и неонатальной инфекции ветряной оспы. Беременные женщины, инфицированные ветряной оспой, также могут подвергаться более высокому риску развития тяжелой пневмонии, вызванной ветряной оспой. Поскольку это живая вирусная вакцина, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7 8
Женщинам, у которых в анамнезе не было инфекции ветряной оспы, следует получить в общей сложности две дозы вакцины против ветряной оспы с интервалом от четырех до восьми недель. Младенцы женщин без иммунитета в анамнезе могут подвергаться риску синдрома врожденной ветряной оспы и неонатальной инфекции ветряной оспы. Беременные женщины, инфицированные ветряной оспой, также могут подвергаться более высокому риску развития тяжелой пневмонии, вызванной ветряной оспой. Поскольку это живая вирусная вакцина, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7 8 
 Например, если беременная женщина заразилась ветряной оспой и у нее нет признаков иммунитета, можно ввести иммуноглобулин против ветряной оспы.
Например, если беременная женщина заразилась ветряной оспой и у нее нет признаков иммунитета, можно ввести иммуноглобулин против ветряной оспы. health.ny.gov/prevention/immunization
health.ny.gov/prevention/immunization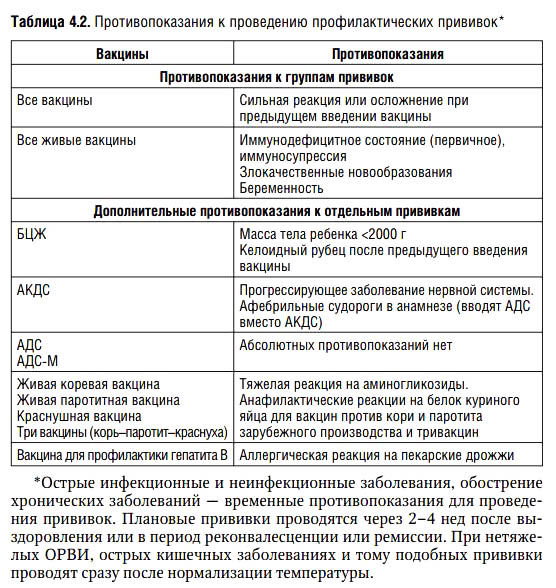 MMR — единственная вакцина от «детских болезней» в этой категории.
MMR — единственная вакцина от «детских болезней» в этой категории.