Содержание
КОРЬ
Корь – это вирусное заболевание, имеющее инфекционный характер и острое течение. Для болезни характерна высокая температура, которая может доходить до 40,5 °C, а также воспалительный процесс слизистых дыхательных путей и рта. Еще одним характерным признаком этой болезни является конъюнктивит и пятнисто-папулезная сыпь на коже.
Первые описания заболевания корью появились еще в далекой древности. Болезнь широко распространена в мире и сегодня, однако ею, как правило, болеют дети. Раньше корь называли также коревой краснухой, но сейчас такое обозначение не используется, чтобы не путать это заболевание с краснухой. Наиболее серьезно эта болезнь протекает у ослабленных детей. Поэтому до сегодняшнего дня в развивающихся странах корь часто становится причиной детских смертей.
Распространение
Корь является очень заразной болезнью: как свидетельствуют данные медиков, восприимчивость к вирусу приближается к 100%. Как правило, корь у детей диагностируется в возрасте от 2 до 5 лет. Намного реже заболевание поражает взрослых людей, которые не переболели корью в детстве. У новорожденных детей есть так называемый колостральный иммунитет, который ребенку достается от матерей, ранее переболевших корью. Такой иммунитет защищает малыша первые три месяца. После того, как человек переболел корью, у него формируется стойкий иммунитет, и повторно болезнь не развивается. Впрочем, подобные случаи все же документально зафиксированы на фото и описаны специалистами.
Как правило, корь у детей диагностируется в возрасте от 2 до 5 лет. Намного реже заболевание поражает взрослых людей, которые не переболели корью в детстве. У новорожденных детей есть так называемый колостральный иммунитет, который ребенку достается от матерей, ранее переболевших корью. Такой иммунитет защищает малыша первые три месяца. После того, как человек переболел корью, у него формируется стойкий иммунитет, и повторно болезнь не развивается. Впрочем, подобные случаи все же документально зафиксированы на фото и описаны специалистами.
Как правило, корью дети болеют в зимне-весенний период, причем каждые 2-4 года наблюдается увеличение количества заболевших. Сегодня в странах, где проводится массовая вакцинация, корь у взрослых и детей встречается редко, или же имеют место мини-эпидемии болезни.
Возбудителем болезни является РНК-содержащий вирус семейства парамиксовирусов. Вне организма человека он очень быстро погибает вследствие воздействия разных внешних факторов. Корь передается между людьми воздушно-капельным путем. Больной человек выделяет вирус со слизью, когда чихает, кашляет.
Корь передается между людьми воздушно-капельным путем. Больной человек выделяет вирус со слизью, когда чихает, кашляет.
Таким образом, источник инфекции – это заболевший корью человек. Заразным для других людей он является от двух последних дней инкубационного периода до четвертого дня недуга с высыпанием. Начиная с пятого дня высыпаний, больного уже считают незаразным.
Инфекция попадает в организм сквозь слизистые оболочки верхних дыхательных путей, а также иногда воротами служат конъюнктивы. Во время инкубационного периода в организме еще есть относительно небольшое количество вирусов, поэтому их можно нейтрализовать введением противокоревого иммуноглобулина. Именно такая мера профилактики практикуется тем, кто контактировал с больными корью до 5 дня болезни.
В организме человека вирус поражает в основном верхние отделы дыхательных путей, конъюнктиву, также незначительно страдает желудочно-кишечный тракт.
Симптомы кори
Симптомы кори у человека начинают проявляться после инкубационного периода, который продолжается примерно 1-2 недели. Медики классифицируют корь, выделяя типичную формузаболевания разных степеней тяжести, а также атипичную форму кори. Течение болезни подразделяется на три этапа, которые всегда проходят последовательно. Это три периода: катаральный; высыпания; реконвалесценции.
Начало катарального периода у больного всегда происходит остро. Пациент жалуется на проявление общего недомогания, сильную головную боль. У него нарушается сон и ухудшается аппетит. Температура тела повышается, причем, при тяжелой форме кори она может достигать 40 °С.
У взрослых больных интоксикация проявляется намного более выражено, чем у детей. Уже в первые дни болезни у человека отмечается сильный насморк со слизистыми выделениями, которые иногда переходят в слизисто-гнойные. Ребенка или взрослого пациента беспокоит постоянный сухой кашель. У детей он становится грубым, при этом наблюдается осиплость голоса, стенотическое дыхание. Кроме этого симптома ребенка беспокоит отечность век, конъюнктивит, выделяется гной. Иногда вследствие этого явления утром ребенок просыпается со слепленными веками. Больного сильно раздражает яркий свет.
Ребенка или взрослого пациента беспокоит постоянный сухой кашель. У детей он становится грубым, при этом наблюдается осиплость голоса, стенотическое дыхание. Кроме этого симптома ребенка беспокоит отечность век, конъюнктивит, выделяется гной. Иногда вследствие этого явления утром ребенок просыпается со слепленными веками. Больного сильно раздражает яркий свет.
Осматривая больного ребенка, врачи определяют наличие одутловатости лица, зернистость на задней стенке глотки, гиперемию слизистой оболочки ротоглотки. В то же время у взрослых больных такие симптомы кори неярко выражены, но при этом у них наблюдается лимфаденопатия, присутствуют сухие хрипы в легких и жесткое дыхание. Иногда также непродолжительное время наблюдается кашицеобразный стул.
Через 3-5 дней самочувствие больного становится немного лучше, лихорадка уменьшается. Но спустя один день интоксикация организма и катаральный синдром опять усиливается, а показатели температуры тела снова значительно увеличиваются. Именно в это время можно обнаружить кардинальный клинический признак кори – появление пятен Филатова-Коплика-Вельского на слизистой оболочке щек рядом с малыми коренными зубами. Иногда такие пятна также появляются на слизистой оболочке десен и губ. Это белые пятна, немного выступающие и при этом окруженные тонкой каймой гиперемии. Немного раньше или одновременно с этими пятнами на слизистой неба возникает коревая энантема. Это красные пятна, имеющие неправильную форму. Их размер примерно равен головке булавки. Через несколько суток они сливаются с общей гиперемированной поверхностью слизистой.
Именно в это время можно обнаружить кардинальный клинический признак кори – появление пятен Филатова-Коплика-Вельского на слизистой оболочке щек рядом с малыми коренными зубами. Иногда такие пятна также появляются на слизистой оболочке десен и губ. Это белые пятна, немного выступающие и при этом окруженные тонкой каймой гиперемии. Немного раньше или одновременно с этими пятнами на слизистой неба возникает коревая энантема. Это красные пятна, имеющие неправильную форму. Их размер примерно равен головке булавки. Через несколько суток они сливаются с общей гиперемированной поверхностью слизистой.
У детей длительность катарального периода составляет 3-5 дней, у взрослых больных он может достигать 8 суток.
После завершения катарального периода его сменяет период высыпания. В это время на теле больного появляется яркая пятнисто-папулезная экзантема, которая постепенно сливается. Между пятнами наблюдаются участки здоровой кожи. В первый день этого периода сыпь наблюдается за ушами, на голове под волосами. Чуть позже, в этот же день, она охватывает лицо, шею, верхнюю часть груди. На второй день сыпь переходит на верхнюю часть рук и туловище. На третьи сутки лицо начинает очищаться, но при этом сыпь появляется на ногах и дистальных отделах рук.
Чуть позже, в этот же день, она охватывает лицо, шею, верхнюю часть груди. На второй день сыпь переходит на верхнюю часть рук и туловище. На третьи сутки лицо начинает очищаться, но при этом сыпь появляется на ногах и дистальных отделах рук.
В процессе диагностики болезни именно нисходящую последовательность сыпи считают наиболее существенным признаком для дифференциации кори. Более обильная сыпь характерна для взрослых больных, а если болезнь протекает очень тяжело, то могут проявляться геморрагические элементы.
Во втором периоде кори катаральные явления становятся более интенсивными: отмечается сильный кашель и насморк, постоянное слезотечение, светобоязнь. Лихорадка и интоксикация ярко выражены. Если больного обследуют в этот период, то у него обнаруживаются симптомы трахеобронхита, а также умеренная артериальная гипотензия и тахикардия.
В третьем периоде — реконвалесценции (или пигментации) состояние больного становится более стабильным. Температура тела приходит в норму, состояние улучшается, катаральные проявления исчезают. Сыпь постепенно бледнеет, причем, это происходит точно в том же порядке, как и ее появление. На месте сыпи остаются пятна светло-коричневого оттенка. Примерно через неделю пигментация полностью исчезает, но на ее месте кожа может шелушиться. Такое явление в основном отмечается на лице пациента.
Температура тела приходит в норму, состояние улучшается, катаральные проявления исчезают. Сыпь постепенно бледнеет, причем, это происходит точно в том же порядке, как и ее появление. На месте сыпи остаются пятна светло-коричневого оттенка. Примерно через неделю пигментация полностью исчезает, но на ее месте кожа может шелушиться. Такое явление в основном отмечается на лице пациента.
Встречаются также и другие варианты течения кори, если имеет место атипичная форма болезни. При митигированнаой кори, которая проявляется у тех людей, которые получили активную либо пассивную иммунизацию против болезни, или ранее уже болели ею, инкубационный период более продолжительный. Течение недуга легкое, интоксикация выражена мало, катаральный период сокращен. Отсутствуют также пятна Филатова-Коплика-Вельского. Сыпь может быть восходящей либо возникнуть по всему телу одновременно.
Еще одна атипичная форма кори — абортивная корь. Ее начало такое же, как и при типичной форме болезни. Но через 1-2 дня после начала оно прерывается. Сыпь отмечается лишь на лице и туловище, температура повышена только в день появления сыпи.
Ее начало такое же, как и при типичной форме болезни. Но через 1-2 дня после начала оно прерывается. Сыпь отмечается лишь на лице и туловище, температура повышена только в день появления сыпи.
Существуют также субклинические типы кори, но их можно диагностировать только во время серологического исследования парных сывороток крови.
Осложнения кори
Чаще всего в качестве осложнения кори возникает пневмония. У детей может проявляться также ложный круп, иногда стоматит. У взрослых в период пигментации может развиваться менингит, менингоэнцефалит и полиневрит. Наиболее серьезное осложнение — коревой энцефалит, но происходит оно очень редко.
Диагностика кори
При кори диагноз устанавливается с учетом наличия характерных симптомов, описанных выше. Одним из определяющих факторов в процессе установления диагноза считается наличие недавнего контакта больного с человеком, у которого диагностирована корь.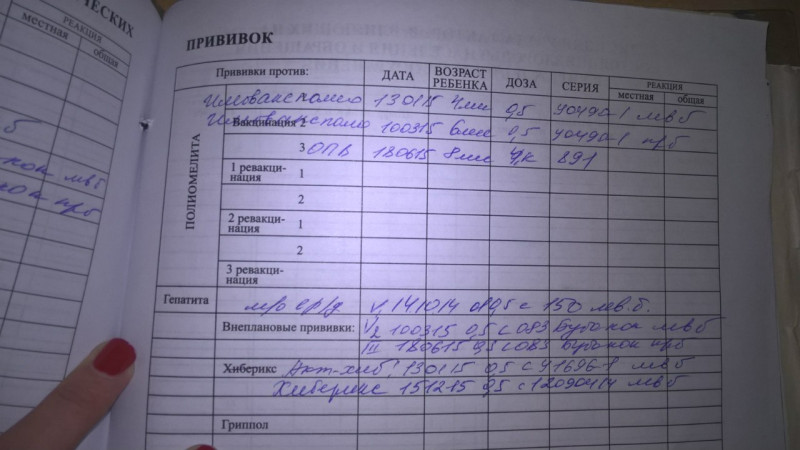
В процессе диагностики проводится общий анализ крови, при котором в случае кори определяется лимфопения и нейтропения. Производится также лабораторное изучение мазков секрета, взятого из дыхательных путей. При установлении диагноза также важно определить титр вырабатываемых антител к вирусу кори.
Следует дифференцировать болезнь от скарлатины, краснухи, псевдотуберкулеза, дерматитов и других болезней, для которых характерны высыпания на коже.
Лечение кори
Заболевшего ребенка или взрослого нужно изолировать, ему рекомендовано соблюдать постельный режим. Комнату следует проветривать как можно чаще, также важно каждый день проделывать влажную уборку. Больному необходимо пить много жидкости, специальная диета при этом не требуется. Важен тщательный уход за глазами и полостью рта. Для комфорта больного его защищают от яркого света.
Практикуется симптоматическое лечение кори: применяются средства против кашля, сосудосуживающие капли в нос, парацетамол при высокой температуре. Назначаются также антигистаминные лекарственные средства. В глаза закапывается 20% раствор сульфацила-натрия.
Если у человека развивается пневмония, другие осложнения, то ему назначается курс антибиотиков. В качестве профилактической меры и в процессе лечения применяются большие дозы витамина А, витамин С.
Если у больного имеет место неосложненная форма заболевания, то ее чаще всего лечат в домашних условиях. В стационаре пребывают больные, у которых отмечаются тяжелые формы кори и осложнения болезни. Также госпитализируют больных по эпидемиологическим показаниям.
Если диагностирован коревой энцефалит, больному назначаются большие дозы преднизолона и антибактериальные медикаментозные средства.
Профилактика кори
В качестве профилактики детям производится вакцинация. Специальная вакцина, защищающая от кори, была произведена в 1966 году. Прививка от кори делается детям в возрасте 1 года и 6 лет. Чтобы обеспечить активную иммунопрофилактику, применяется живая коревая вакцина. Сегодня активно применяется также комплексная вакцина, которая предупреждает не только корь, но и паротит, а также краснуху. Прививка против кори живой вакциной проводится детям, до сих пор не переболевшим корью, начиная с возраста 12-15 месяцев. Ревакцинация проводится аналогично, перед тем как ребенка отдают в школу. Реакция на прививку у большинства детей не отмечается.
Лечение, профилактика, прививка от кори
Корь является очень заразной болезнью со стопроцентной восприимчивостью к вирусу. В России заболеваемость корью на 2015 год составляет 3,2 случая на 100 тысяч человек. Болеют дети и взрослые, не переболевшие корью в детстве.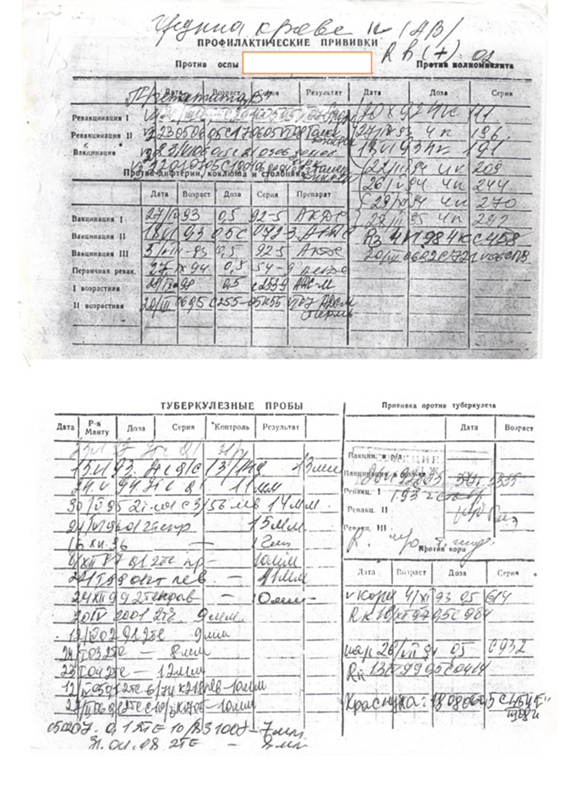 О заболевании рассказывает детский врач инфекционист Лариса Захарова.
О заболевании рассказывает детский врач инфекционист Лариса Захарова.
Корь — это вирусное заболевание, имеющее инфекционный характер и острое течение.
Раньше корь называли коревой краснухой, но сейчас такое обозначение не используется, чтобы не путать это заболевание с краснухой. Как правило, корь у детей диагностируется в возрасте от двух до пяти лет. У новорождённых детей есть иммунитет, который ребёнку достаётся от матери, ранее переболевшей корью. Такой иммунитет защищает малыша первые три месяца. После того как человек переболел корью, у него формируется стойкий иммунитет, и повторно болезнь не развивается. Корью дети болеют в зимне-весенний период, причём каждые два — четыре года наблюдается увеличение количества заболевших.
Корь передаётся воздушно-капельным путём. Больной человек выделяет вирус со слизью, когда чихает, кашляет. Таким образом, источник инфекции — это заболевший корью человек.
Проникновение вируса в организм человека происходит через слизистую оболочку верхних дыхательных путей, иногда воротами служат конъюнктивы. Далее с током крови вирус попадает в лимфатические узлы, где размножается. До размножения в организме ещё есть относительно небольшое количество вирусов, поэтому их можно нейтрализовать введением противокоревого иммуноглобулина — готовых антител, выделенных из донорской крови человека, переболевшего корью, способных противостоять вирусам кори. Именно такая мера практикуется тем, кто контактировал с больными корью до пятого дня болезни. После размножения масса вирусов снова попадает в кровь, с этим связано начало клинических проявлений болезни. Вирус кори подавляет деятельность иммунной системы, происходит снижение иммунитета и, как следствие, развитие тяжёлых бактериальных осложнений с преимущественной локализацией процессов в органах дыхания.
Далее с током крови вирус попадает в лимфатические узлы, где размножается. До размножения в организме ещё есть относительно небольшое количество вирусов, поэтому их можно нейтрализовать введением противокоревого иммуноглобулина — готовых антител, выделенных из донорской крови человека, переболевшего корью, способных противостоять вирусам кори. Именно такая мера практикуется тем, кто контактировал с больными корью до пятого дня болезни. После размножения масса вирусов снова попадает в кровь, с этим связано начало клинических проявлений болезни. Вирус кори подавляет деятельность иммунной системы, происходит снижение иммунитета и, как следствие, развитие тяжёлых бактериальных осложнений с преимущественной локализацией процессов в органах дыхания.
Корь передаётся воздушно-капельным путём. Больной человек выделяет вирус со слизью, когда чихает, кашляет. Таким образом, источник инфекции — это заболевший корью человек.
Инкубационный период продолжается примерно одну-две недели.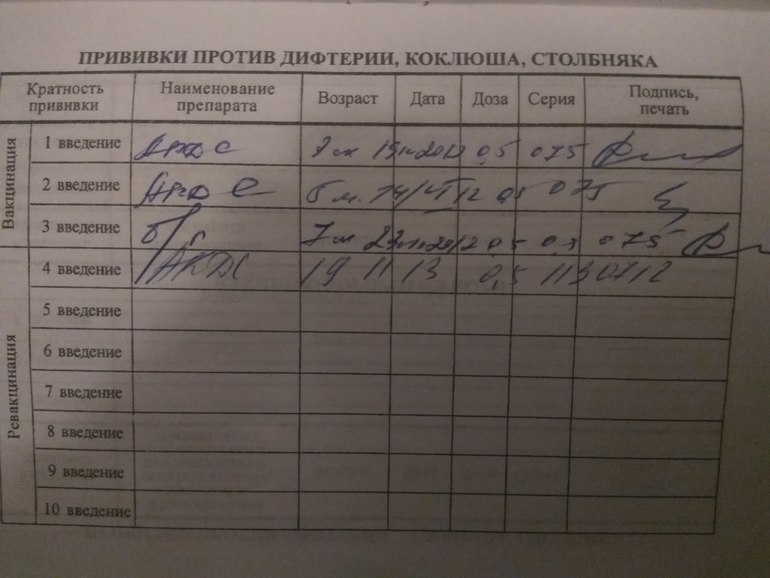 Течение болезни подразделяется на три этапа, которые всегда проходят последовательно.
Течение болезни подразделяется на три этапа, которые всегда проходят последовательно.
1. Начало первого, катарального периода у больного всегда происходит остро. Пациент жалуется на проявление общего недомогания, сильную головную боль. У него нарушается сон и ухудшается аппетит. Температура тела повышается, причём при тяжёлой форме кори она может достигать сорока градусов.
У взрослых больных интоксикация проявляется намного более выраженно, чем у детей. Уже в первые дни болезни у человека отмечается сильный насморк со слизистыми выделениями, которые иногда переходят в слизисто-гнойные. Ребёнка или взрослого пациента беспокоит постоянный сухой кашель. У детей он становится грубым, при этом наблюдается осиплость голоса, дыхание с одышкой. Ребёнка беспокоит отёчность век, гиперемия слизистых глаз, часто с гнойными выделениями. Иногда ребёнок утром просыпается со слепленными веками. Больного сильно раздражает яркий свет.
На второй день болезни на слизистой щёк в области моляров появляются мелкие белёсые пятнышки, окружённые узкой красной каймой — пятнами Бельского-Филатова-Коплика, они типичны только для кори.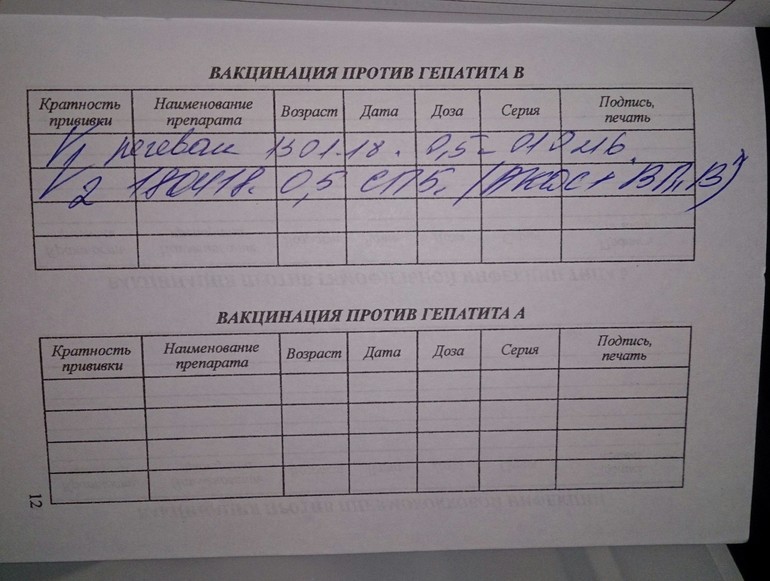 Иногда такие пятна также появляются на слизистой оболочке дёсен и губ. Одновременно с этими пятнами на слизистой нёба появляются красные пятна, имеющие неправильную форму. Их размер примерно равен головке булавки. Через несколько суток они сливаются с общей гиперемированной поверхностью слизистой. У детей длительность катарального периода составляет три — пять дней, у взрослых больных он может достигать восьми суток.
Иногда такие пятна также появляются на слизистой оболочке дёсен и губ. Одновременно с этими пятнами на слизистой нёба появляются красные пятна, имеющие неправильную форму. Их размер примерно равен головке булавки. Через несколько суток они сливаются с общей гиперемированной поверхностью слизистой. У детей длительность катарального периода составляет три — пять дней, у взрослых больных он может достигать восьми суток.
2. Катаральный период сменяет период высыпания. В это время на теле больного появляется яркая пятнисто-папулёзная сыпь, которая постепенно сливается, в этом её характерное отличие от краснухи, сыпь при которой не сливается. Между пятнами наблюдаются участки здоровой кожи. В первый день этого периода сыпь наблюдается за ушами, на голове под волосами. Чуть позже, в этот же день, она охватывает лицо, шею, верхнюю часть груди. На второй день сыпь переходит на верхнюю часть рук и туловище. На третьи сутки лицо начинает очищаться, но при этом сыпь появляется на ногах и дистальных отделах рук. Более обильная сыпь характерна для взрослых больных.
Более обильная сыпь характерна для взрослых больных.
Во втором периоде кори катаральные явления становятся более интенсивными: отмечается сильный кашель и насморк, постоянное слезотечение, светобоязнь. Лихорадка и интоксикация ярко выражены. Такое состояние может держаться семь — десять дней.
3. В третьем периоде — реконвалесценции или пигментации — состояние больного становится более стабильным. Температура тела приходит в норму, состояние улучшается, катаральные проявления исчезают. Сыпь постепенно бледнеет, причём это происходит точно в том же порядке, как и её появление. На месте сыпи остаются пятна светло-коричневого оттенка. Примерно через неделю пигментация полностью исчезает, но на её месте кожа может шелушиться. Такое явление в основном отмечается на лице пациента.
Чаще всего в качестве осложнения кори возникает пневмония. У детей может проявляться также ложный круп, иногда стоматит. У взрослых в период пигментации могут развиваться заболевания ЦНС: менингит, менингоэнцефалит и полиневрит. Наиболее серьёзное осложнение — коревой энцефалит, но развивается оно очень редко.
Наиболее серьёзное осложнение — коревой энцефалит, но развивается оно очень редко.
В тему
Первые описания заболевания корью появились ещё в далёкой древности. Болезнь широко распространена в мире и сегодня. В 2017 году Роспотребнадзор сообщил об эпидемическом подъёме заболеваемости корью в Европе. Случаи заболевания выявлены в 14 европейских странах, а общее число пострадавших составляет более четырёх тысяч человек. Наиболее серьёзно эта болезнь протекает у ослабленных детей: у 10 процентов заболевание заканчивается смертью. Поэтому до сегодняшнего дня в развивающихся странах корь часто становится причиной детских смертей.
Акцент
Возбудителем кори является РНК-вирус, имеющий сферическую форму и диаметр 120—230 нм. Вирус малоустойчив во внешней среде, быстро погибает вне человеческого организма от воздействия различных химических и физических факторов — облучении, кипячении, обработки дезинфицирующими средствами. Несмотря на нестойкость к воздействию внешней среды, известны случаи распространения вируса на значительные расстояния с потоком воздуха по вентиляционной системе — в холодное время года в одном отдельно взятом здании.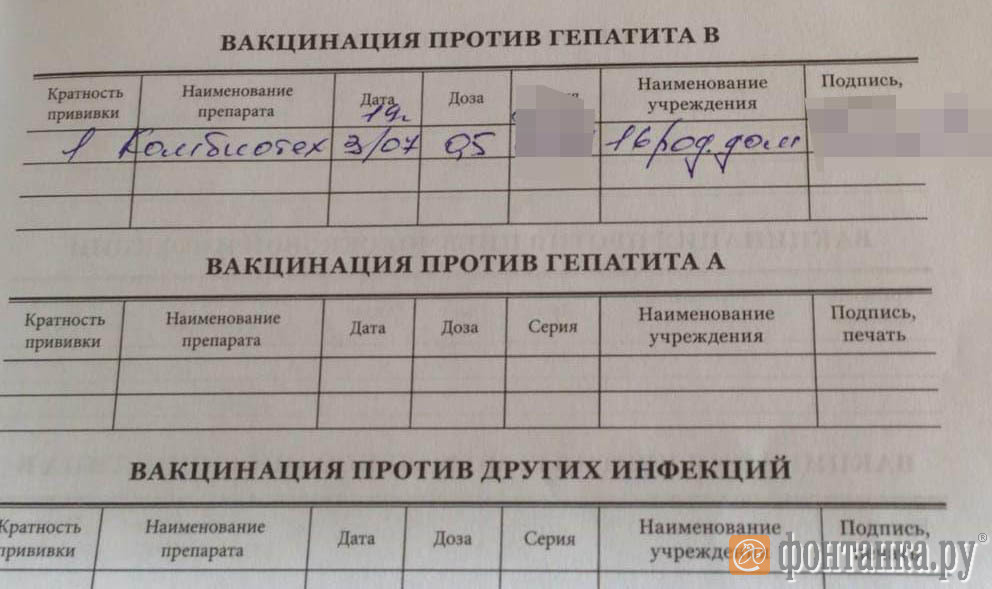
Корь является очень заразной болезнью со стопроцентной восприимчивостью к вирусу. В России заболеваемость корью на 2015 год составляет 3,2 случая на 100 тысяч человек. Болеют дети и взрослые, не переболевшие корью в детстве. О заболевании рассказывает детский врач инфекционист Лариса Захарова.
Корь — грозное вирусное инфекционное заболевание. Является очень заразным. Диагноз устанавливается с учётом наличия характерных симптомов, в том числе сыпи. Одним из определяющих факторов считается наличие недавнего контакта больного с человеком, у которого диагностирована корь.
В процессе диагностики проводится общий анализ крови, лабораторное изучение мазков секрета, взятого из дыхательных путей. При установлении диагноза также важно определить титр вырабатываемых антител к вирусу кори.
Заболевшего ребёнка или взрослого нужно изолировать, ему рекомендовано соблюдать постельный режим. Комнату следует проветривать как можно чаще, также важно каждый день проделывать влажную уборку. Больному необходимо пить много жидкости, специальная диета при этом не требуется. Важен тщательный уход за глазами и полостью рта. Для комфорта больного его защищают от яркого света.
Больному необходимо пить много жидкости, специальная диета при этом не требуется. Важен тщательный уход за глазами и полостью рта. Для комфорта больного его защищают от яркого света.
Препаратов для специфического лечения кори не разработано. Симптоматическое лечение включает средства против кашля, сосудосуживающие капли в нос, противовоспалительные аэрозоли для облегчения воспалительных процессов дыхательных путей.
При высокой температуре можно использовать парацетамол. Не рекомендуется принимать аспирин. Для промывания глаз во время болезни можно использовать раствор пищевой соды или крепкий чай. При гнойном конъюнктивите рекомендуют капли с антибиотиками: 20 процентный раствор альбуцида.
Если у больного неосложнённая форма заболевания, то её чаще всего лечат в домашних условиях. В стационаре пребывают больные, у которых отмечаются тяжёлые формы кори и осложнения болезни. В таких случаях применяют антибиотики и кортикостероилды.
В качестве профилактики кори детям производится вакцинация. Вакцина, защищающая от кори, была произведена в 1966 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины, так как примерно у 15 процентов вакцинированных детей после первой дозы иммунитет не вырабатывается.
Вакцина, защищающая от кори, была произведена в 1966 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины, так как примерно у 15 процентов вакцинированных детей после первой дозы иммунитет не вырабатывается.
В соответствии с российским национальным календарём прививок, который утверждён приказом Министерства здравоохранения РФ № 125 от 21 марта 2014 года, вакцинация против кори проводится комбинированной живой вакциной от кори, краснухи и паротита одновременно в возрасте 12 месяцев, ревакцинация — в 6 лет перед школой.
В соответствии с тем же приказом вакцинация против кори и ревакцинация против кори показана всем детям и взрослым в возрасте от одного года до 35 лет в том случае, если они не болели, не привиты, или привиты однократно против кори, или не имеют сведении о прививках против кори. Прививки проводятся бесплатно в амбулаторно-поликлинической сети по месту жительства, учёбы или работы.
Вакцина против кори безопасна — это живые сильно ослабленные вирусы, не способные вызвать заболевание, а помогающие выработать стойкий иммунитет против кори. Почти все, у кого не развивается иммунитет после введения первой дозы, приобретают стопроцентный иммунитет после введения второй дозы. Побочные эффекты при введении вакцины обычно слабо выражены и быстро проходят. К ним относятся боль в месте инъекции или небольшой жар.
Почти все, у кого не развивается иммунитет после введения первой дозы, приобретают стопроцентный иммунитет после введения второй дозы. Побочные эффекты при введении вакцины обычно слабо выражены и быстро проходят. К ним относятся боль в месте инъекции или небольшой жар.
Если взрослый человек решил сделать прививку, ему рекомендуют сдать анализы для обнаружения антител к инфекции: эти антитела формируются у человека после встречи с вирусов кори — как после перенесённого заболевания, так и после иммунизации. Это серологическое исследование сыворотки крови методом иммуноферментного анализа (ИФА). Человек может переболеть скрытой формой кори, даже не зная об этом. А может перепутать корь с краснухой или мононуклеозом — заболеваниями с наличием сыпи. При обнаружении антител к вирусу кори в прививке нет необходимости. При отсутствии антител прививку делают до 35 лет, двукратно с трёхмесячным перерывом между прививками. Ревакцинация не нужна. Иммунитет будет сохранятся больше 12 лет.
Противопоказанием к введению вакцины являются:
- тяжёлые формы аллергических реакций на аминогликозиды и на куриные яйца
- первичные иммунодефицитные состояния, злокачественные заболевания крови и новообразования
- беременность
- Если предстоит поездка во Францию, Германию, Великобританию, Румынию, Италию, Данию, Узбекистан, Испанию — районы, где зарегистрировано больше всего случаев инфицирования вирусом кори, необходимо сдать анализ на антитела против кори, а при их отсутствии сделать прививку не позже, чем за две недели до отъезда.

Массовые вакцинации против кори, предпринимаемые ВОЗ, привели к снижению глобальной смертности от кори с 2000 по 2015 год почти в двадцать раз. К 2020 году планируется полностью ликвидировать корь, а также краснуху по меньшей мере в пяти регионах ВОЗ.
В ТЕМУ
Иногда нужна экстренная профилактика. Она заключается в вакцинации на протяжении двух-трёх дней после контакта ребёнка старше одного года или взрослого с больным, если они не болели раньше корью или не помнят, делали ли им прививки. Для маленьких детей до года экстренная профилактика заключается во введении иммуноглобулина человека. В нём присутствуют защитные антитела из сыворотки доноров — людей, переболевших корью. Но действует противокоревой иммуноглобулин только два-три месяца. Поэтому в дальнейшем нужно делать активную иммунизацию — ставить прививку.
АКЦЕНТ
Для предотвращения распространения инфекции больной изолируется на весь заразный период, до четвёртого дня высыпаний.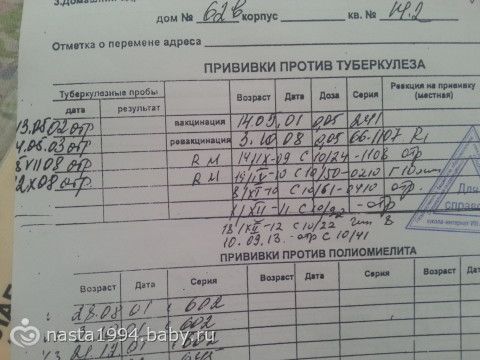 Бывшие с ним в контакте дети и взрослые отправляются на карантин на 17 дней после активной вакцинации и на 21 день при введении иммуноглобулина. За исключением тех, кто болел корью или точно знает о своей вакцинации.
Бывшие с ним в контакте дети и взрослые отправляются на карантин на 17 дней после активной вакцинации и на 21 день при введении иммуноглобулина. За исключением тех, кто болел корью или точно знает о своей вакцинации.
Главная | Иммунизируйте Неваду
Ресурсы
Уполномоченные и семьи
Школьные вакцинации
ПРЕДОСТАВЛЕНИЕ ПРЕДОСТАВЛЕНИЯ
Вакцины безопасности
Факты и часто задаваемые вопросы
медицинские поставщики
.
COVID-19
Получите информацию о безопасности вакцин, ответы на часто задаваемые вопросы и найдите сайты вакцин.
Узнать больше
Immunize Nevada нуждается в вашей поддержке
Создание лучшего и более здорового будущего для нашего штата было нашим видением на протяжении 25 лет. Но люди в наших городских, сельских и пограничных сообществах сталкиваются с препятствиями в доступе к вакцинам, медицинскому обслуживанию и другим ресурсам.
Вы можете помочь изменить это. Пожертвовать сейчас в ТЦ Бульвар. Предлагаемые вакцины будут Pfizer, Moderna, Novavax, Pfizer и Moderna Bivalent, а также против гриппа (продажа). Эта вакцинная клиника открыта для публики.
Пожертвовать сейчас в ТЦ Бульвар. Предлагаемые вакцины будут Pfizer, Moderna, Novavax, Pfizer и Moderna Bivalent, а также против гриппа (продажа). Эта вакцинная клиника открыта для публики.
Торговый центр Бульвар | 3528 С. Мэриленд Паркуэй, Лас-Вегас, Невада 89169 | Клиника вакцинации на 6 месяцев+
Перейти на мероприятие
Лас-Вегас Клиника вакцинации против COVID-19 и гриппа на 6 месяцев+
Суббота: 11:00–18:30
Медицинский округ Южного Невады проведет серию вакцинационных клиник для возрастных категорий 6 месяцев+ в торговом центре Boulevard Mall. Предлагаемые вакцины будут Pfizer, Moderna, Novavax, Pfizer и Moderna Bivalent, а также против гриппа (продажа). Эта вакцинная клиника открыта для публики.
Торговый центр Бульвар | 3528 С. Мэриленд Паркуэй, Лас-Вегас, Невада 89169 | Клиника вакцинации 6 месяцев+
Перейти к мероприятию
Блог
Ноябрь — месяц осведомленности о раке легких
Рак легких продолжает оставаться основной причиной смертности от рака в Неваде. Несмотря на многолетний прогресс в области скрининга и медицинских достижений, рак легких по-прежнему остается основной причиной смерти от рака среди жителей Невады — и в США в этом году, по оценкам, у 2030 жителей Невады будет диагностирован рак легких, и около 1170 человек умрут от него. болезнь.
Несмотря на многолетний прогресс в области скрининга и медицинских достижений, рак легких по-прежнему остается основной причиной смерти от рака среди жителей Невады — и в США в этом году, по оценкам, у 2030 жителей Невады будет диагностирован рак легких, и около 1170 человек умрут от него. болезнь.
Ноябрь — месяц осведомленности о раке легких и возможность рассказать сообществу о скрининге на рак легких и о том, как снизить риск заболевания.
Подробнее об этом блоге
15 апреля 2022 г. Booster Bulletin
Бустерный бюллетень: Ваша еженедельная доза иммунизации Новости
Мы стремимся делиться новостями и
информация из местных и национальных СМИ о COVID-19, доступных вакцинах,
и темы, связанные с иммунизацией. Каждую неделю мы будем продолжать просматривать клипы из
в США, из различных новостных агентств и платформ, и принесет вам десять
своевременные и актуальные ссылки.
Подробнее об этом блоге
7 апреля 2022 г. Бюллетень Booster
Бустерный бюллетень: Ваша еженедельная доза иммунизации Новости
Мы стремимся делиться новостями и
информация из местных и национальных СМИ о COVID-19, доступных вакцинах,
и темы, связанные с иммунизацией. Каждую неделю мы будем продолжать просматривать клипы из
Каждую неделю мы будем продолжать просматривать клипы из
в США, из различных новостных агентств и платформ, и принесет вам десять
своевременные и актуальные ссылки.
Подробнее об этом блоге
клиник по вакцинации на месте — Прививки от кори — Bartell Drugs
ВАКЦИОННЫЕ КЛИНИКИ
Для компаний, школ и других организаций мы предлагаем вакцинную клинику Bartell Drugs и программу ваучеров. Наши фармацевты сертифицированы для проведения иммунизации, необходимой для обеспечения безопасности и здоровья вашей организации и снижения распространения гриппа, COVID-19 и других заболеваний.
ЗАПРОС В КЛИНИКУ
ИММУНИЗАЦИЯ ОТ ОПОШИКИ: ТЕПЕРЬ ДОСТУПНА
Не сбавляйте скорость из-за опоясывающего лишая. Новая и улучшенная вакцина Шингрикс более 90% эффективен для профилактики опоясывающего лишая и снижает вероятность болезненного осложнения, называемого постгерпетической невралгией. Эта вакцина теперь доступна во всех местах.
Эта вакцина теперь доступна во всех местах.
Подробнее
Мне нравится, что сотрудники аптеки знают вас по имени и спрашивают о вашей семье.
– Claire A. Auburn
TDAP (КОКОЛУ)
Столбняк вызывается бактериями, которые попадают в организм во время травмы или любого повреждения кожи и не могут передаваться от человека к человеку. это заболевание, которое обычно начинается с «тризма челюсти». Это может прогрессировать до более серьезных симптомов, включая судороги и смерть. Дифтерия начинается как грипп, но может стать тяжелым и даже смертельным респираторным заболеванием. Коклюш, также известный как «коклюш», характеризуется сильным кашлем и иногда рвотой. Коклюш вызывается бактериями и особенно опасен для маленьких детей
Подробнее
ЗАПИСАТЬСЯ СЕЙЧАС
Корь-паротит-краснуха
Корь, эпидемический паротит и краснуха (КПК) – это серьезные заболевания, передающиеся от человека к человеку воздушно-капельным путем. CDC рекомендует детям получить две дозы вакцины MMR, а подросткам и взрослым – своевременно пройти вакцинацию MMR. Вакцинация MMR особенно важна для медицинских работников, международных путешественников и других конкретных групп.
CDC рекомендует детям получить две дозы вакцины MMR, а подросткам и взрослым – своевременно пройти вакцинацию MMR. Вакцинация MMR особенно важна для медицинских работников, международных путешественников и других конкретных групп.
ЗАПИСАТЬСЯ СЕЙЧАС
ПНЕВМОНИЯ
Пневмококковая пневмония — это острая респираторная инфекция, которая поражает легкие и может возникнуть у любого человека. Хотя это может напоминать серьезную простуду или грипп, это уникальное заболевание. Пневмония может передаваться при тесном контакте через чихание, кашель или прямой контакт с бактериями на любых неодушевленных предметах, таких как дверные ручки, клавиатуры, телефоны и т. д. Симптомы могут появиться быстро и могут включать боль в груди при дыхании или кашле, высокую температуру , озноб, чрезмерное потоотделение, усталость и/или кашель с мокротой, который сохраняется и/или усиливается.
Подробнее
ЗАПИСАТЬСЯ СЕЙЧАС
Мне нравится, что сотрудники аптеки знают вас по имени и спрашивают о вашей семье.
– Claire A. Auburn
МЕНИНГИТ
Менингит – это состояние, при котором вирус или бактерия вызывает воспаление ткани вокруг головного и спинного мозга, что может быть очень болезненным и вызывать судороги. Наиболее распространенными симптомами являются лихорадка, ригидность затылочных мышц и головная боль. Менингит передается при кашле, чихании и поцелуях. Серьезная инфекция может привести к повреждению головного мозга.
Подробнее
ЗАПИСАТЬСЯ СЕЙЧАС
Опоясывающий лишай
Это заболевание вызывается тем же вирусом, что и ветряная оспа. Иногда, когда человек заболевает ветряной оспой, вирус «спрячется» внутри нервов еще долго после того, как язвы от ветряной оспы заживут, и позже он снова появится в виде опоясывающего лишая. Только люди, перенесшие ветряную оспу или вакцинированные против ветряной оспы, могут заболеть. Опоясывающий лишай начинается с болезненной сыпи в одной части тела и может вызывать такие проблемы, как боль в нервах, которая может длиться годами. Он не может передаваться от человека к человеку, но если у кого-то есть опоясывающий лишай, он может передать ветрянку тому, кто никогда раньше не болел ветряной оспой.
Он не может передаваться от человека к человеку, но если у кого-то есть опоясывающий лишай, он может передать ветрянку тому, кто никогда раньше не болел ветряной оспой.
Подробнее
ЗАПИСАТЬСЯ СЕЙЧАС
ГЕПАТИТ A&B
Гепатит – это заболевание, которое вызывает воспаление печени и может проявляться такими симптомами, как лихорадка, утомляемость, тошнота, рвота и желтизна глаз или кожи. Вирус гепатита А может передаваться через зараженную пищу или при контакте с инфицированным человеком. Специфического лечения гепатита А не существует, и некоторых людей необходимо госпитализировать. Вирус гепатита В распространяется при контакте с инфицированными биологическими жидкостями и может в конечном итоге вызвать повреждение печени, рак печени или смерть.
Подробнее
ЗАПИСАТЬСЯ СЕЙЧАС
ПАПИЛЛОМАВИРУС ЧЕЛОВЕКА (ВПЧ)
Вакцина Gardasil® HPV может помочь предотвратить четыре типа инфекции HPV, включая два, которые чаще всего вызывают рак шейки матки у женщин. Серия из трех инъекций рекомендуется – и наиболее эффективна – для девочек в возрасте от 9 до 12 лет, прежде чем они станут сексуально активными. Однако он также может быть эффективен для женщин в возрасте до 26 лет, ведущих активную половую жизнь.
Серия из трех инъекций рекомендуется – и наиболее эффективна – для девочек в возрасте от 9 до 12 лет, прежде чем они станут сексуально активными. Однако он также может быть эффективен для женщин в возрасте до 26 лет, ведущих активную половую жизнь.
Подробнее
ЗАПИСАТЬСЯ СЕЙЧАС
ФЛУБЛОК
Флублок — первая и единственная полностью изготовленная вакцина против гриппа с высоким содержанием антигена, которая генетически модифицирована без использования яиц, инфекционного вируса гриппа, латекса или консервантов. Флублок является единственной противогриппозной вакциной с высоким содержанием антигена, которая показана всем взрослым в возрасте 18 лет и старше. Было доказано, что она на 43% эффективнее предотвращает грипп у пациентов в возрасте 50 лет и старше по сравнению с активными препаратами сравнения. Чтобы получить вакцину Flublok, обратитесь к фармацевту Bartell Drugs. Воспользуйтесь нашим онлайн-планировщиком встреч, чтобы записаться на прием, или просто зайдите в ближайшее отделение Bartell Drugs.

