Содержание
принцип работы, эффективность, противопоказания > СахГУ
Вакцина – единственный надежный способ избежать заражения или осложненного течения заболевания. Вакцинацию применяют против множества инфекций, а с недавних пор – и против коронавируса COVID-19.
Известно, что вакцинация – самый эффективный способ защиты от инфекционных заболеваний. В декабре эта мера профилактики стала доступна и против коронавирусной инфекции. Эксперты уверены: проведение вакцинации не менее 70% населения позволит создать коллективный иммунитет и победить пандемию COVID-19.
Что нужно знать перед вакцинацией от коронавируса
Все существующие на данный момент вакцины от ковида – двухфазные, то есть для максимальной защиты требуется введение второй дозы. Такая тактика в медицине существует многие десятилетия. Введение повторной дозы, называемой «бустерной» (англ. booster, от boost — поднимать, повышать, усиливать), позволяет сформировать более выраженный иммунный ответ и сохранить защиту от инфекции на длительный период времени.
Однако некоторые страны решили отложить вакцинацию второй дозой, чтобы привить как можно больше людей. Что будет, если не пройти второй этап вакцинации? Насколько эффективна такая тактика?
Чтобы ответить на эти вопросы, мы расскажем, как именно работают вакцины от коронавируса, и что заставляет наш иммунитет сопротивляться вирусу.
Как работает вакцина от ковида?
Когда иммунитет впервые знакомится с вакциной, он запускает работу двух видов иммунных клеток: В и Т‑типа. В‑клетки активно вырабатывают антитела, но без второй дозы вакцины уже через несколько недель количество этих иммуноглобулинов резко сокращается. Т‑лимфоциты – главное оружие иммуннкой системы. Именно эти клетки находят опасность и уничтожают патоген. Главная проблема Т‑клеток в том, что после первого этапа вакцинации иммунная система создает очень малое количество Т‑лимфоцитов, и организм остается неподготовленным к встрече с вирусом.
Вторая – бустерная – доза вакцины запускает вторую часть иммунного ответа, в результате чего организм вырабатывает больше Т‑клеток и формирует долгосрочную иммунную память. Этот процесс также «тренирует» В‑клетки быстрее реагировать на вирусное вторжение, скорее делиться и вырабатывать более эффективные антитела.
Результаты крупных медицинских исследований всех имеющихся на сегодняшний день вакцин от COVID-19, показывают, что вторая доза увеличивает степень защиты в несколько раз. Израильские ученые пришли к выводу, что уровень антител у пациентов, получивших обе дозы вакцины от коронавируса, в 6–12 раз выше, чем у тех, кто привился разово. Как мы видим, второй этап вакцинации принципиально важен для надежной защиты.
Что будет, если получить только одну дозу?
На сегодняшний день нет обширных исследований, которые предоставили бы точные цифры об эффективности разовой вакцинации от COVID-19.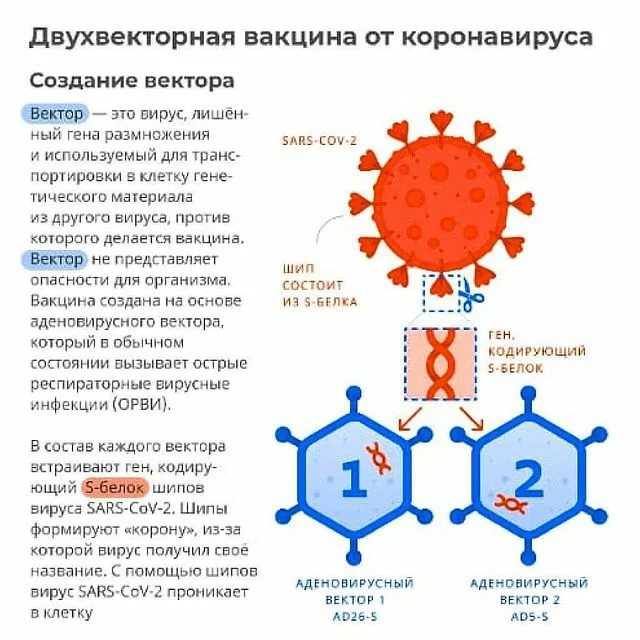 Пока неизвестно, насколько долгим будет иммунитет от одной дозы вакцины. Также надо понимать, что любой вакцине требуется время, чтобы она начала действовать.
Пока неизвестно, насколько долгим будет иммунитет от одной дозы вакцины. Также надо понимать, что любой вакцине требуется время, чтобы она начала действовать.
По данным исследования Pfizer, в течение двух недель после первой инъекции защита формировалась в 52% случаев. Для истинной оценки иммунитета после одной вакцины этих данных недостаточно. Также пока неизвестно, насколько долго эта защита остается эффективной.
Как себя вести после первой прививки от коронавируса?
На этот счет ученые дают четкую инструкцию: после первой дозы вакцины придется соблюдать все меры предосторожности – то есть вести себя так, как будто не прививались. Это необходимые меры, потому что, во-первых, нет надежных доказательств, что одна доза обладает достаточным воздействием на иммунную систему, а во-вторых, даже полная вакцинация не может на 100% предотвратить заражение и передачу вируса.
Эффективность вакцин главным образом оценивается по их способности предотвращать тяжелые симптомы. А как мы знаем, ковид может протекать бессимптомно, при этом человек заразен и опасен для окружающих.
А как мы знаем, ковид может протекать бессимптомно, при этом человек заразен и опасен для окружающих.
Я привился – значит, защищен?
К сожалению, ни одна вакцина не может дать стопроцентной гарантии от заражения, хотя и существенно снижает риски. Грамотная вакцинация (с соблюдением нужного интервала между дозами) способна натренировать иммунную систему реагировать на вирус должным образом. Поэтому, даже если заражение все же произойдет, болезнь пройдет в значительно более легкой форме, а вероятнее всего – бессимптомно.
Однако нельзя забывать, что бессимптомные пациенты могут быть переносчиками инфекции. Поэтому, чтобы защитить непривитых окружающих вас людей, необходимо продолжать соблюдать социальное дистанцирование и носить маски даже после вакцинации.
Чтобы вакцина сработала, иммунитет должен правильным образом на нее среагировать – дать адекватный иммунный ответ.
Кому противопоказана прививка?
При любой вакцинации необходимо взвешивать потенциальные риски и пользу. Вакцина от ковида с осторожностью применяется при хронических заболеваниях печени, почек, сердечно-сосудистой системы, эндокринных нарушениях, эпилепсии и заболеваниях ЦНС. При наличии любого хронического заболевания решение о вакцинировании принимается индивидуально, после консультации с лечащим врачом.
Недавно список противопоказаний дополнили аутоиммунные и онкологические заболевания в анамнезе. Влияние вакцины на течение онкологического заболевания на данный момент до конца не изучено. Риски связаны с тем, что иммунная система онкологических больных ослаблена и разбалансирована, вторжение вакцины может в теории запустить нежелательные процессы. Если пациент находится на этапе устойчивой ремиссии, он может обсудить вакцинацию со своим ведущим онкологом.
Абсолютными противопоказаниями для вакцинации от коронавируса остаются возраст до 18 лет, беременность и период лактации, индивидуальная непереносимость компонентов вакцины, обострение хронических заболеваний, острые инфекционные заболевания.
Вакцина предназначена для людей, не перенесших заболевание, вызванное коронавирусом. В рекомендациях Минздрава отсутствует требование проводить предварительное исследование на наличие иммуноглобулинов IgG и IgM. Однако это единственный способ узнать, переболел ли человек.
Среди обязательных этапов подготовки к вакцинации – измерение температуры и общий осмотр у врача. Если в течение последних 14 дней был контакт с инфицированным коронавирусом, или если у пациента были симптомы COVID-19 или ОРВИ (кашель, температура, общее недомогание), необходимо перед прививкой сдать ПЦР-тест на ковид.
Jcovden (Janssen) – vaktsineeri.ee
Доступность
Search:
Search:
Вакцина Jcovden (Janssen) — это векторная вакцина, предназначенная для профилактики вызываемого коронавирусом заболевания (COVID-19) людей в возрасте 18 лет и старше.
- Заболевание COVID-19 вызывается вирусом SARS-COV-2. Вакцина Jcovden (Janssen) содержит другой вирус (из семейства аденовирусов), который был модифицирован таким образом, чтобы он не мог размножаться, но в нем содержался ген, необходимый для производства белка SARS-CoV-2.
- Вакцина Jcovden (Janssen) не содержит самого вируса и не способна вызвать инфекцию COVID-19.

- После вакцинации необходимо в течение 3 недель следить за состоянией здоровья в отношении возникновения тромбозов и кровотечения (см. инфолисток к вакцине).
- Максимальная защита наступает через 14 дней после вакцинации.
- Вакцину Jcovden (Janssen) рекомендуется использовать для иммунизации в домашних условиях пожилых людей с трудностями передвижения, для вакцинации представителей групп риска в больницах или других обстоятельствах, в которых разумнее иммунизация одной дозой.
- Более подробную информацию о вакцине можно найти в информационных материалах, в которые входит также инфолисток-вкладыш.
Дополнительная информация
- Вопросы и ответы о вакцине Jcovden (Janssen) и краткую характеристику лекарственного препарата (SPC) для вакцины Jcovden (Janssen) можно найти
ЗДЕСЬ
Как она действует
Вакцина Janssen действует, подготавливая организм к самозащите от COVID-19. Вакцина Janssen содержит другой вирус (из семейства аденовирусов), который был модифицирован таким образом, чтобы в нем содержался ген, необходимый для производства белка SARS-CoV-2. Шиповидный белок представляет собой молекулу на поверхности вируса SARS-COV-2, которая помогает вирусу проникать в клетки человеческого организма.
Шиповидный белок представляет собой молекулу на поверхности вируса SARS-COV-2, которая помогает вирусу проникать в клетки человеческого организма.
Когда человек получает вакцину, молекула переносит ген SARS-COV-2 в клетки организма. На основе содержащейся в гене информации клетки производят шиповидный белок. Иммунная система человека распознает произведенный шиповидный белок как чужеродный для организма и начинает вырабатывать против него антитела и специфические Т-клетки, которые впоследствии, когда организм вступает в контакт с вирусом, уничтожают его. Содержащийся в вакцине аденовирус не способен к размножению и не вызывает заболевания.
Какова эффективность
Результаты клинического исследования, проведенного в Соединенных Штатах Америки, Южной Африке и Латинской Америке, показали, что вакцина Janssen предотвращает заболевание COVID-19 у людей в возрасте 18 лет и старше.
В исследовании приняло участие около 44 000 человек, половина из которых получала исследуемую вакцину, а половина — плацебо. Сами участники исследования не знали, в какую группу они входят.
Сами участники исследования не знали, в какую группу они входят.
Установлено, что у людей, получивших вакцину Janssen, симптомы заболевания COVID-19 были на 67% меньше (116 случаев заболевания на 19630 человек среди вакцинированных по сравнению с 348 случаями заболевания на 19691 в группе, получавшей плацебо). Таким образом, эффективность вакцины составила 67%, как через две, так и через четыре недели после введения.
Возможные побочные эффекты
Выявленные в ходе исследования наиболее распространенные побочные эффекты COVID-19 Vaccine Janssen обычно носили легкий или умеренный характер и проходили в течение 1–2 дней после вакцинации. Наиболее распространенными побочными эффектами были боль в месте укола, головная боль, усталость, мышечная боль и недомогание. Они наблюдались более чем у одного человека из десяти. Кашель, боль в суставах, жар, озноб, а также покраснение и отек в месте укола наблюдались менее чем у одного из десяти человек. Чихание, дрожь, боль в горле, сыпь, потливость, мышечная слабость, боль в руках и ногах, боль в спине, слабость и общее недомогание наблюдались менее чем у одного человека из ста. При применении Janssen возникали также аллергические реакции, включая единичные тяжелые аллергические реакции (анафилаксия). Как и все вакцины, вакцину Janssen следует вводить под пристальным медицинским наблюдением.
При применении Janssen возникали также аллергические реакции, включая единичные тяжелые аллергические реакции (анафилаксия). Как и все вакцины, вакцину Janssen следует вводить под пристальным медицинским наблюдением.
Отчеты о побочных действиях вакцин в Эстонии собирает Департамент лекарственных средств. Сообщения о побочных эффектах, полученные департаментом, еженедельно публикуются на страничке ведомства.
Что содержит
Одна доза (0,5 мл) содержит: Аденовирус типа 26 (Ad26.COV2-S), кодирующий гликопротеин шиповидного белка SARS-CoV-2*, не менее 8,92 log10 инфекционных единиц (Inf.U).
* Производится с помощью технологии рекомбинантных ДНК в клеточной линии PER.C6 TETR. Содержащийся в лекарственном препарате вирус считается генетически модифицированным организмом (ГМО).
Другие компоненты: гидроксипропилбетадекс (ГБЦД), моногидрат лимонной кислоты, этанол, хлороводородная кислота, полисорбат-80, хлорид натрия, гидроксид натрия, дигидрат тринатрийцитрата, вода для инъекций.
Прививки от коронавируса бесплатные для всех проживающих в Эстонии людей, в том числе и для не имеющих медицинской страховки.
- Вакцинация добровольна.
- Вакцинироваться могут все, начиная с 5 лет.
- Бустерные прививки делают совершеннолетним людям через 3 месяца после завершения первичного курса иммунизации препаратами Pfizer/BioNTech, Moderna и AstraZeneca, и через 2 месяца после вакцинации препаратом производителя Janssen.
- Переболевшим коронавирусной инфекцией надо сделать бустерную прививку через 6 месяцев после выздоровления или последней прививки.
- По сравнению с заболеванием COVID-19 вакцинация безопасна, и побочные эффекты обычно быстро исчезают.
Места вакцинации
Вакцины против COVID-19
Часто задаваемые вопросы
COVID-19 сертификат и путешествия
Портал пациента
Доступность
www. vaktsineeri.ee has been created with the aim of making the information published available and accessible to as many people as possible.
vaktsineeri.ee has been created with the aim of making the information published available and accessible to as many people as possible.
Text size
In all popular web-pages it is possible to increase and decrease font size by holding Ctrl-key(in OS X Cmd-key) and pressing «+»- or «-«-key. It is very convenient to use mouse: holding Ctrl and scrolling mouse central scroll button. It is possible to go back to normal size pressing Ctrl- and 0-keys.
Line height
High
Default
Contrast
Black background and yellow text
Default
Reset to default
Confirm choice
Как работает вакцина против COVID-19
Наука о том, как вакцина защищает вас и ваших близких.

- Дом
- Обзор коронавируса
- Информация для пациентов и сообщества
- Вакцина от COVID-19
- Как работает вакцина против COVID-19
Коронавирус Обзор
Вакцина против COVID-19 безопасна и эффективна
Откуда мы это знаем? Потому что наши специалисты посвятили свою жизнь изучению того, как работают инфекционные заболевания и вакцины. Хотя вакцины против COVID-19 являются новыми, технология, которую они используют, изучалась и совершенствовалась десятилетиями.
В настоящее время FDA одобрило два типа вакцин против COVID-19, основанных на технологии мРНК: Pfizer, полностью одобренная FDA; и Moderna, имеющая разрешение на использование в чрезвычайных ситуациях (EUA). Прокрутите ниже, чтобы узнать, как работает эта новая технология и почему она безопасна. В вакцине Johnson & Johnson используется технология, называемая вирусным вектором.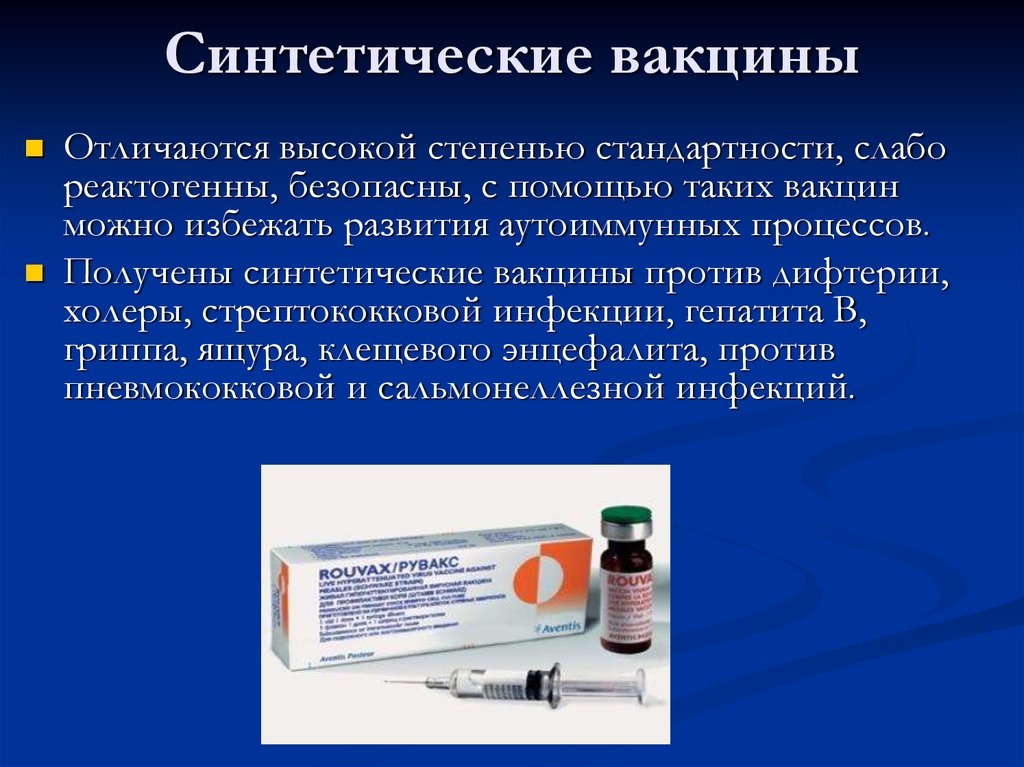 Узнайте больше от наших экспертов о том, как работают вирусные векторные вакцины.
Узнайте больше от наших экспертов о том, как работают вирусные векторные вакцины.
SARS-COV-2
SARS-COV-2 — это штамм коронавируса, вызывающий COVID-19. Он известен как шиповидный белок . Шипы позволяют цепи рибонуклеиновой кислоты (РНК) проникать в организм, воспроизводить и убивать здоровые клетки.
При попадании вируса в организм
Когда вирус попадает в организм, иммунная система вашего организма вырабатывает антител для борьбы с вирусом. Поскольку COVID-19 является новым вирусом, иммунная система нашего организма ранее не сталкивалась с этим вирусом и не готова бороться с ним.
Как вакцина защищает вас
Вакцина содержит информационную РНК , созданную с использованием генетического кода шиповидных белков. Когда вам вводят вакцину, эта матричная РНК проникает в ваши клетки и вырабатывает белок для стимуляции иммунного ответа, подобного COVID-19.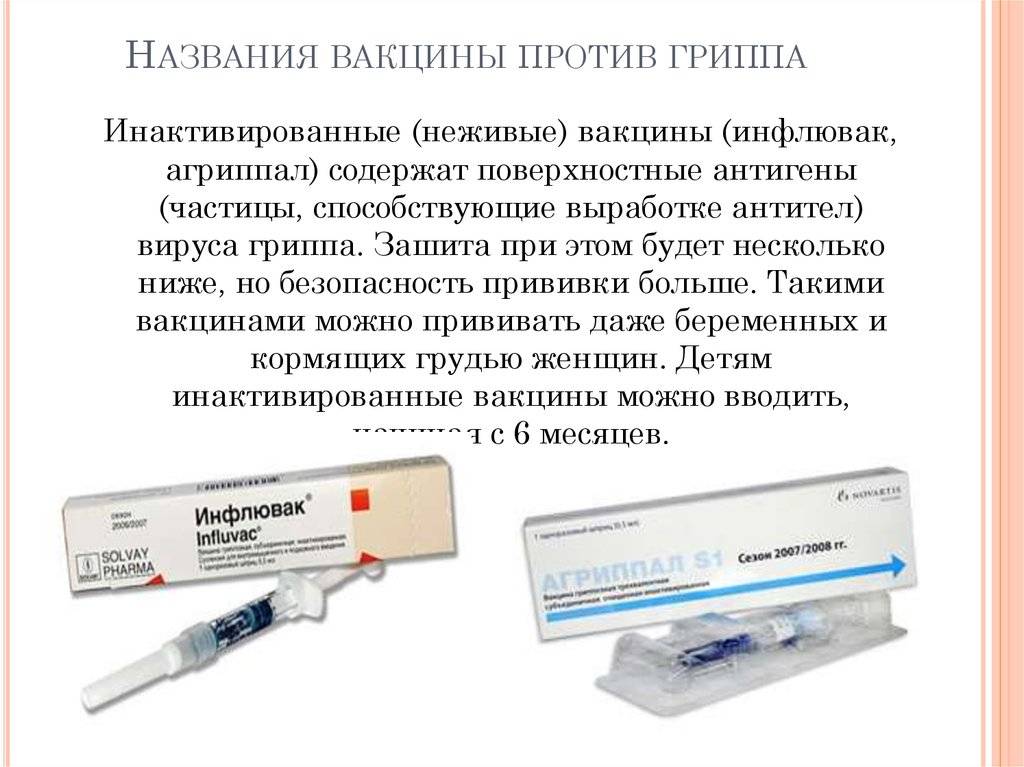
Теперь, если вы столкнетесь с настоящим вирусом, ваше тело распознает COVID-19 и будет обучено бороться с ним.
О чем чаще всего спрашивают наших врачей
Мы попросили поставщиков первичной медико-санитарной помощи в отделении семейной и общественной медицины Векснерского медицинского центра Университета штата Огайо поделиться тем, о чем их чаще всего спрашивают, когда речь идет о вакцине против COVID-19.
5 главных вопросов о COVID-19
Как быстро действует вакцина против COVID-19?
Вот что мы знаем о том, как быстро и в каком объеме вы получите защиту в течение нескольких недель после вакцинации. Кроме того, узнайте, почему ношение маски по-прежнему рекомендуется, независимо от того, сколько времени прошло с момента получения вакцины.
Как быстро я защищен?
Что нужно знать о мРНК: научное обоснование вакцины
Специалист по инфекционным заболеваниям рассказывает, как работает технология мРНК-вакцины и почему ученые и медицинские эксперты уверены в ее безопасности.
Побочные эффекты вакцины против COVID-19
Часто задаваемые вопросы
Безопасны ли вакцины?
Вакцина признана безопасной на основании тщательной оценки имеющихся в настоящее время научных данных. В случае изменения имеющихся научных данных или появления новой информации разрешение на ее использование может быть изменено.
В исследовании вакцины Pfizer приняли участие 43 538 человек, 42% из которых принадлежали к разным этническим группам. Серьезных проблем с безопасностью не наблюдалось. Единственными нежелательными явлениями 3-й степени (тяжелые) с частотой, превышающей или равной 2%, были утомляемость (3,8%) и головная боль (2%).
В исследовании вакцины Moderna приняли участие 30 000 человек, 37% из которых имели различное происхождение.
 Серьезных проблем с безопасностью не наблюдалось. Большинство нежелательных явлений были легкой или средней степени тяжести. Явления 3 степени (тяжелые) включали боль в месте инъекции (2,7%), утомляемость (9,7%), мышечную боль или болезненность (8,9%), боль в суставах (5,2%), головную боль (4,5%), боль (4,1%) и покраснение. в месте инъекции (2%).
Серьезных проблем с безопасностью не наблюдалось. Большинство нежелательных явлений были легкой или средней степени тяжести. Явления 3 степени (тяжелые) включали боль в месте инъекции (2,7%), утомляемость (9,7%), мышечную боль или болезненность (8,9%), боль в суставах (5,2%), головную боль (4,5%), боль (4,1%) и покраснение. в месте инъекции (2%).Все испытания вакцин проходят запланированные контрольные проверки, обычно проводимые независимой группой, известной как Совет по мониторингу данных и безопасности, которая регулярно оценивает безопасность или может быть быстро созвана для проверки любых непредвиденных нежелательных явлений.
Прошла ли вакцина от COVID-19 клинические испытания?
Да. Операция Warp Speed была попыткой разработать вакцины и терапевтические средства быстрее, чем обычно, за счет проведения трех фаз этих клинических испытаний в ускоренные сроки.
 Они также начинают производство в больших масштабах до того, как будут проведены исследования, чтобы вакцины были готовы к введению как можно скорее после того, как они будут одобрены и объявлены эффективными и безопасными. Все вакцины проходят стандартные этапы, но гораздо быстрее, что отчасти стало возможным благодаря большому количеству пациентов, доступных для участия в каждом испытании.
Они также начинают производство в больших масштабах до того, как будут проведены исследования, чтобы вакцины были готовы к введению как можно скорее после того, как они будут одобрены и объявлены эффективными и безопасными. Все вакцины проходят стандартные этапы, но гораздо быстрее, что отчасти стало возможным благодаря большому количеству пациентов, доступных для участия в каждом испытании.Это шестиминутное видео (https://youtu.be/Z06JQhyZLUI) и приведенная ниже иллюстрация поясняют эти моменты.
Сколько людей получили вакцину во время испытаний?
В исследовании вакцины Pfizer приняли участие 43 538 человек. В исследовании вакцины Moderna приняли участие 30 000 человек.
Остались вопросы? У нас есть еще ответы. Прочитайте все часто задаваемые вопросы о вакцине COVID-19.
Что врачи хотят, чтобы пациенты знали о том, насколько хорошо действуют вакцины против COVID-19
Пандемия COVID-19 продолжается уже второй год, и субвариант Omicron BA. 5 продолжает вызывать случаи заболевания в Соединенных Штатах, в том числе среди вакцинированных людей. Но это не означает, что вакцины и бустеры COVID-19 неэффективны. Это кажущееся сопоставление вызывает недоумение у многих пациентов. Один врач-исследователь вакцин намеревается внести ясность в вопрос о том, насколько хорошо работают вакцины против COVID-19.
5 продолжает вызывать случаи заболевания в Соединенных Штатах, в том числе среди вакцинированных людей. Но это не означает, что вакцины и бустеры COVID-19 неэффективны. Это кажущееся сопоставление вызывает недоумение у многих пациентов. Один врач-исследователь вакцин намеревается внести ясность в вопрос о том, насколько хорошо работают вакцины против COVID-19.
Вакцины против SARS-CoV-2 производства Pfizer-BioNTech и Moderna стали первыми двумя вакцинами против COVID-19, одобренными в США. Было показано, что обе вакцины безопасны и эффективны против инфекции SARS-CoV-2 или тяжелых последствий COVID-19, таких как госпитализация и смерть.
Серия публикаций AMA «Что врачи желают, чтобы пациенты знали»™ предоставляет врачам платформу, на которой они могут поделиться тем, что они хотят, чтобы пациенты поняли о сегодняшних заголовках в области здравоохранения, особенно во время пандемии COVID-19.пандемия.
В этом выпуске член АМА Пурви Парих, доктор медицинских наук, аллерголог и иммунолог, а также исследователь вакцин в Нью-Йорке, нашла время, чтобы обсудить, что пациентам нужно знать о вакцине COVID-19 и эффективности бустерной дозы.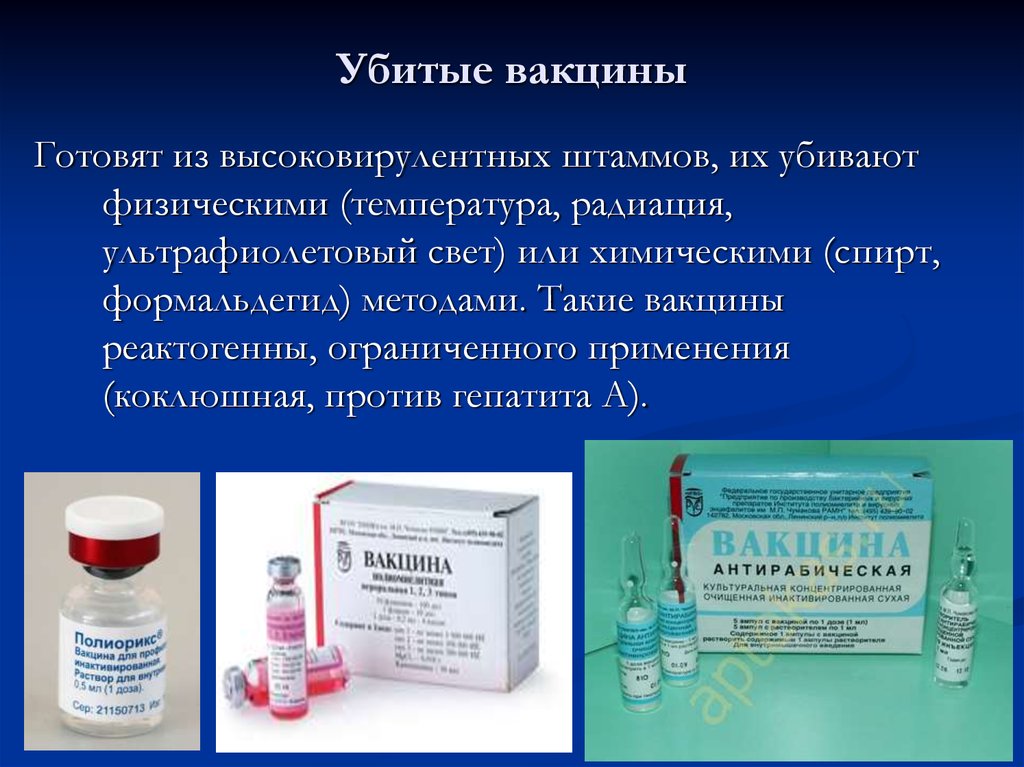
«Когда дело доходит до вакцин, мы обращаем внимание на несколько вещей. Самое главное для эффективности вакцин — это, конечно же, предотвращение наиболее серьезных осложнений», — сказал доктор Парих. «Это включает в себя смерть, госпитализацию, а затем — даже если вы не госпитализированы — множество долгосрочных осложнений, которые вы можете получить от любой конкретной инфекции.
«Итак, это может быть длительный COVID, например, или тромбы, проблемы с дыханием и повреждение легких, которые могут сохраняться постфактум. Их целый список», — добавила она, отметив, что «это одни из самых важных конечных точек эффективности».
Например, если вакцина имеет эффективность 80%, это не означает, что у вас есть 20%-й шанс заболеть, пояснил доктор Парих. «Это зависит от клинических конечных точек (например, симптоматическая инфекция, смерть или госпитализация), но обычно речь идет о появлении симптоматической инфекции, а это означает, что 80% людей не заразились и, вероятно, больше предотвратили тяжелые последствия».
Кроме того, «проценты эффективности всегда меняются от очень контролируемой настройки, где у вас будет только 30 000 или 40 000 человек», — сказала она. «А теперь его получили миллиарды, так что цифры сильно отличаются от тех, когда начались испытания».
Вдобавок ко всему, «многие вакцины были изучены и получили разрешение на экстренное использование до всех этих новых вариантов, таких как вариант Delta и подвариант BA.2 Omicron, а теперь и BA.5, поэтому вы также должны принять это во внимание». она сказала.
Связанное покрытие
Ответы на вопросы пациентов о бивалентной вакцине против COVID-19
Эффективность вакцины — это мера того, насколько хорошо вакцинация защищает людей от инфекции, симптоматического заболевания, госпитализации и смерти. По данным Центров по контролю и профилактике заболеваний, его обычно измеряют с помощью обсервационных исследований, специально предназначенных для оценки индивидуальной защиты от вакцинации в «реальных» условиях.
«В то время как вакцина начинает защищать вас в течение нескольких недель после иммунизации, максимальная эффективность достигается после того, как население было вакцинировано в течение многих лет, и все говорят о коллективном иммунитете, когда сами инфекции становятся немногочисленными и редкими», — сказал д-р Парих. . «Много говорят о коллективном иммунитете и тому подобных вещах. Мы видели примеры этого в реальном мире с полиомиелитом и корью.
«Но на самом деле ни одно инфекционное заболевание не достигло бы такого статуса без вакцины за всю историю», — добавила она.
«В большинстве первоначальных исследований они изучают не только уровни антител, но и другие части вашей иммунной системы, такие как ваши Т-клетки, чтобы убедиться, что они все еще распознают и защищают вас от самого вируса», — сказал доктор. , Парих. «Можно было бы утверждать, что это даже более важно, потому что именно эти Т-клетки — хотя о них никто не говорит — удерживают людей от тяжелого заболевания и воздерживаются от больницы и отделения интенсивной терапии».
«Другая сторона — настоящие симптомы. Таким образом, мы смотрим на это с другой стороны, как избежать симптоматической инфекции», — сказала она. «Это также означает положительные тесты. Это немного сложнее отследить, особенно если у вас нет никаких симптомов, поэтому кто-то может даже не осознавать, что у них положительный результат».
«С первоначальной серией, а затем с бустерами вакцины против COVID-19 в основном люди смотрели в основном на титры антител», — сказал д-р Парих, отметив, что «это неправильный взгляд на это, потому что было много неправильное представление в средствах массовой информации — даже в медицинском сообществе — о том, что они неэффективны, потому что титры антител либо снижаются с новыми вариантами, либо не нейтрализуются».
«Но есть данные и исследования, которые показывают, что Т-клетки по-прежнему очень устойчивы даже к бустерам, защищающим от самых тяжелых последствий», — сказала она. «Поэтому, когда люди говорят мне, что они не работают или бесполезны, я на самом деле не согласен».
«Все дело в снижении риска. Если вы относитесь к группе высокого риска, они все равно очень эффективны, особенно против самых тяжелых форм болезни», — сказал доктор Парих.
Когда люди получают положительный результат на COVID-19 даже после вакцинации и ревакцинации, многие приходят к выводу, что вакцины и бустеры неэффективны, но они упускают из виду тот факт, что у них, вероятно, был гораздо более легкий случай заболевания, сказал доктор , Парих. До того, как вакцины были доступны, любой, кто заразился COVID-19,и должен был быть госпитализирован, возможно, ему понадобился ремдесивир и кислород.
Это была совсем другая история, потому что, к сожалению, они получили его до того, как смогли сделать прививку, добавила она, отметив: «Я наблюдаю много случаев, когда — в течение последних 90 дней — я прописывала Паксловид каждый божий день. , если не несколько раз в день».
Это показывает, что эти пациенты имели некоторую защиту благодаря вакцинации или получению бустерной дозы и могли лечиться амбулаторно, а не госпитализироваться.
«Это не так уж и легко. Даже люди, выздоравливающие дома, через несколько недель все еще борются с крайней усталостью, а у более здоровых и молодых людей также остается много проблем», — сказал доктор Парих. «Итак, вы не хотите знать, на что это было бы похоже, если бы вы не были вакцинированы или усилены».
«Поскольку существует разная эффективность против BA.5 по сравнению со всеми остальными вакцинами, которые появятся в будущем, важно, чтобы изучалось больше вариантов-специфических вакцин», — сказал д-р Парих. «Эти вакцины также должны развиваться по мере развития вариантов».
Вот почему Управление по санитарному надзору за качеством пищевых продуктов и медикаментов, а также Центры по контролю и профилактике заболеваний рекомендовали использовать двухвалентную вакцину против COVID-19, которая наполовину представляет собой оригинальный штамм, наполовину Omicron BA.4 и BA5.
«Это будет будущее вакцин против COVID-19, где мы будем использовать разные вакцины по мере развития вариантов».
Связанное покрытие
Что врачи хотят, чтобы пациенты знали о том, насколько хорошо действуют вакцины против COVID-19
«Понимание и изучение эффективности COVID-19вакцины и бустеры будут продолжаться столько, сколько потребуется», — сказал д-р Парих. «Мы никогда не перестаем отслеживать инфекционные заболевания, поскольку мы видим это сейчас, когда полиомиелит и корь возвращаются».
«Когда у нас случаются определенные вспышки, это не то, что делается и забывается. Это постоянно изучается», — сказала она. «Несмотря на то, что средства массовой информации не делятся этим, это всегда на заднем плане».
Даже при использовании высокоэффективных вакцин все еще существует вероятность прорыва инфекции. Идея состоит в том, чтобы предотвратить «тяжелое заболевание и не допустить попадания людей в больницу, а также долгосрочные осложнения, которые могут возникнуть», — сказал доктор Парих.
«В настоящее время Йельский университет изучает это, и уже опубликованы исследования о том, что вакцины могут обеспечить защиту от затяжного COVID, с которым борются так много людей», — сказала она.


 Серьезных проблем с безопасностью не наблюдалось. Большинство нежелательных явлений были легкой или средней степени тяжести. Явления 3 степени (тяжелые) включали боль в месте инъекции (2,7%), утомляемость (9,7%), мышечную боль или болезненность (8,9%), боль в суставах (5,2%), головную боль (4,5%), боль (4,1%) и покраснение. в месте инъекции (2%).
Серьезных проблем с безопасностью не наблюдалось. Большинство нежелательных явлений были легкой или средней степени тяжести. Явления 3 степени (тяжелые) включали боль в месте инъекции (2,7%), утомляемость (9,7%), мышечную боль или болезненность (8,9%), боль в суставах (5,2%), головную боль (4,5%), боль (4,1%) и покраснение. в месте инъекции (2%). Они также начинают производство в больших масштабах до того, как будут проведены исследования, чтобы вакцины были готовы к введению как можно скорее после того, как они будут одобрены и объявлены эффективными и безопасными. Все вакцины проходят стандартные этапы, но гораздо быстрее, что отчасти стало возможным благодаря большому количеству пациентов, доступных для участия в каждом испытании.
Они также начинают производство в больших масштабах до того, как будут проведены исследования, чтобы вакцины были готовы к введению как можно скорее после того, как они будут одобрены и объявлены эффективными и безопасными. Все вакцины проходят стандартные этапы, но гораздо быстрее, что отчасти стало возможным благодаря большому количеству пациентов, доступных для участия в каждом испытании.