Содержание
История вакцинации
История вакцинации
Вакцинация — это одно из величайших достижений медицины, позволяющее ежегодно сохранять от 2 до 3 миллионов жизней. Во многом благодаря ей снизилась младенческая и детская смертность, а также пожизненная инвалидность, которая раньше развивалась после ряда инфекций. А натуральная оспа, истязавшая население планеты тысячелетиями, оказалась полностью побеждена!
Оглавление
- Основные принципы вакцинопрофилактики
- Как все начиналось
- Разработка вакцины первого поколения
- Второй этап развития технологии
- Вакцины от вирусов
- Что будет, если отказываться от вакцинации?
Основные принципы вакцинопрофилактики
Для эффективной борьбы с эпидемиями важно, чтобы сформировался коллективный иммунитет — прослойка людей, обладающая антителами к данной инфекции и необходимая для прерывания ее распространения. Для каждой нозологии этот порог индивидуален, но в целом чем более заразно заболевание, тем выше должен быть процент иммунизируемых людей. Для полиомиелита показатель составляет 80 %, а для кори, ввиду ее высокой заразности, — все 95 %.
Для полиомиелита показатель составляет 80 %, а для кори, ввиду ее высокой заразности, — все 95 %.
Каждая страна сама определяет политику вакцинации. Одни дают свободу выбора своим гражданам и делают упор на просвещение. В других вакцинация является обязательной, и отказ от нее ведет к санкциям, например невозможности трудоустройства на определенные работы, или наложению штрафа.
Однако во многих странах растет группа людей, отказывающихся прививаться и прививать своих детей из-за недоверия к вакцинам, действиям правительства. И сейчас, в эпоху непрекращающихся волн коронавируса, это может стать еще более серьезной проблемой, чем это представлялось в том же 2019 году, когда антипрививочное движение было внесено в список 10 проблем здравоохранения.
В этой статье мы рассмотрим историю вакцинации, чтобы понять, какой огромный путь прошло человечество и с чем ему удалось справиться.
Как все начиналось
Еще в древности люди стали отмечать, что некоторыми заболеваниями человек болеет только один раз в жизни. Сейчас бы мы сказали такое о краснухе или ветрянке. Но в более ранние времена именно к таким болезням относилась оспа. О ней было известно еще в античности. У таких больных отмечалось характерное поражение кожи, на которой образовывались пузырьки с гнойным содержимым. Заболевание сопровождалось высокой смертностью, по некоторым данным от него погибало около 40 % больных. А у выживших навсегда оставались рубцы на коже, покрывающие все части тела, в том числе лицо. И люди с такими рубцами больше никогда не заболевали оспой, в том числе при возникновении очередных эпидемий. Поэтому они использовались в лазаретах для ухода за больными без риска для собственного здоровья. Люди с оспинами встречались во всех сословиях — от крестьян до королевских особ.
Сейчас бы мы сказали такое о краснухе или ветрянке. Но в более ранние времена именно к таким болезням относилась оспа. О ней было известно еще в античности. У таких больных отмечалось характерное поражение кожи, на которой образовывались пузырьки с гнойным содержимым. Заболевание сопровождалось высокой смертностью, по некоторым данным от него погибало около 40 % больных. А у выживших навсегда оставались рубцы на коже, покрывающие все части тела, в том числе лицо. И люди с такими рубцами больше никогда не заболевали оспой, в том числе при возникновении очередных эпидемий. Поэтому они использовались в лазаретах для ухода за больными без риска для собственного здоровья. Люди с оспинами встречались во всех сословиях — от крестьян до королевских особ.
Попытки профилактики развития оспы начались на Востоке, то ли в Индии, то ли в Китае, чуть ли не в первом тысячелетии. Тогда люди вдыхали толченые струпья оспенных больных или использовали содержимое оспенных пузырьков, закладывая его в уши или протягивая нитки, смоченные гноем, сквозь кожу.
Со временем технология была доработана и даже получила отдельное название — вариоляция. Это когда здорового человека намеренно заражали оспой путем прокола кожи ножом с оспенным гноем. В Европу технология пришла благодаря леди Монтак, которая узнала о ней в Турции и вариоляцировала своего ребенка. Кроме того, ей добровольно подверглась Екатерина Великая, ее семья и двор. В Америке ее использовал Джордж Вашингтон для иммунизации армии во время войны за независимость. Процедура не отличалась безопасностью. Около 2 % людей заболевали в тяжелой форме и погибали. Поэтому требовалась более совершенная замена.
Разработка вакцины первого поколения
А дальше было использовано наблюдение о том, что люди, работающие с крупным скотом, реже болеют оспой. В 1774 году британский фермер Джести произвел вариоляцию коровьей оспы своей жене и детям. А в 1796 году Эдвард Дженнер после нескольких лет изучения этого вопроса провел первый официальный эксперимент на двух людях — доярке Саре Нелмс и мальчике Джеймсе Фиппсе. Доярка незадолго до эксперимента заболела коровьей оспой, и у нее на руках были характерные волдыри. Дженнер вскрыл один из волдырей ножом и им же сделал проколы кожи на руке мальчика в нескольких местах. Через несколько дней у ребенка поднялась температура, а в месте прокола появились волдыри. А еще через несколько дней симптомы полностью исчезли.
Доярка незадолго до эксперимента заболела коровьей оспой, и у нее на руках были характерные волдыри. Дженнер вскрыл один из волдырей ножом и им же сделал проколы кожи на руке мальчика в нескольких местах. Через несколько дней у ребенка поднялась температура, а в месте прокола появились волдыри. А еще через несколько дней симптомы полностью исчезли.
Спустя 2 месяца мальчику опять ввели содержимое оспенных пузырей, но уже от другой доярки, и никакой реакции на этот раз не произошло. Поэтому Дженнер решил, что маленький Фиппс получил защиту от оспы. Доктор сообщил о своих результатах в Британское королевское общество, но его статью не напечатали. Позже он провел еще несколько таких же экспериментов, за свои деньги издал брошюру, в которой описывал результаты, но ее, можно сказать, не заметили. И только в 1799 году он смог убедить нескольких врачей в эффективности вакцинации (так он назвал свою процедуру), и они стали применять ее на своих пациентах с аналогичными успешными результатами. Таким образом, в Европе началась активная вакцинация коровьей оспой. В 1800 году президентом Т. Джефферсоном была начата национальная программа вакцинации в США.
Таким образом, в Европе началась активная вакцинация коровьей оспой. В 1800 году президентом Т. Джефферсоном была начата национальная программа вакцинации в США.
В 1803 году была организована так называемая филантропическая экспедиция для доставки вакцины из Европы в южноамериканские колонии. Холодильников в ту эпоху не было, а содержимое пузырей сохраняло свои свойства несколько дней. Поэтому была придумана схема перевозки вакцины на живых людях, для которой использовались 22 мальчика-сироты.
Еще на берегу Испании двух мальчиков привили коровьей оспой. Далее по мере плавания была организована живая цепь — раз в несколько дней содержимое пузырьков от одних мальчиков пересаживалось двум другим мальчикам. Второй человек был нужен для страховки, если у одного из них по каким-либо причинам не образуются волдыри. Экспедиция успешно достигла берегов Южной Америки.
Однако технология вакцинации постоянно встречала сопротивление, в том числе среди духовенства и малообразованных слоев населения. Поэтому первая массовая вакцинация началась только после эпидемии оспы 1840–1843 годов. Постепенно вакцинация распространялась по всему земному шару, предотвращая пандемии. А в 1980 году было объявлено об искоренении этой болезни. Сейчас штаммы натуральной оспы сохранились только в двух лабораториях мира — в России и США.
Поэтому первая массовая вакцинация началась только после эпидемии оспы 1840–1843 годов. Постепенно вакцинация распространялась по всему земному шару, предотвращая пандемии. А в 1980 году было объявлено об искоренении этой болезни. Сейчас штаммы натуральной оспы сохранились только в двух лабораториях мира — в России и США.
Второй этап развития технологии
Разработку вакцин второго поколения связывают с именами Луи Пастера и Роберта Коха.
Пастер создал твердую питательную среду, на которой стало возможно получать чистые штаммы — сообщества микроорганизмов, происходящих из одной клетки. А Кох выделил туберкулезную палочку и уточнил микробиологическую теорию инфекций. Согласно ей, причиной развития болезни является микроорганизм, если выполняются следующие условия:
· Микроорганизм присутствует у больных людей и отсутствует у здоровых.
· Микроорганизм можно выделить и получить его чистую культуру.
· Если ввести культуру этого микроорганизма здоровому человеку, он заболеет.
· У больного, который заболел после введения чистой культуры микроорганизма, выделяется этот же микроорганизм.
Для вакцинации против туберкулеза используется штамм бычьего туберкулеза M. Bovis. Но, в отличие от коровьей оспы, которая не вызывает серьезных заболеваний у людей, бычий туберкулез является потенциально опасной инфекцией для человека. Но было придумано остроумное решение. M. Bovis был высеен на питательную среду, где он культивировался в течение 13 лет, пока не утратил свои патогенные свойства. Занимались этим доктор Кальметт и ветеринарный врач Герен. Микроорганизм получил название бацилла Кальметта — Герена, сокращенно BCG, а в русской интерпретации — БЦЖ.
Вакцины от вирусов
Технология культивирования позволила наладить производства вакцин против некоторых бактериальных инфекций. Но что делать с вирусами? Их нельзя выращивать на питательных средах. Здесь нужен другой подход. И первые шаги в этом направлении стали возможны после разработки технологии культивирования вирусов на культурах тканей.
Одной из важнейших противовирусных вакцин является вакцина от полиомиелита. Полиомиелит — это тяжелое заболевание, при котором происходит поражение нервных стволов, что приводит к параличам. Если поражены участки мозга, отвечающие за дыхание, может наступить смерть от удушья. У выживших пациентов может развиваться пожизненная инвалидность.
Разработкой вакцины от полиомиелита занимались несколько групп исследователей. Первые результаты были доложены в 1935 году на Ежегодной конференции Американской ассоциации общественного здоровья. Выступали докладчики из двух исследовательских групп, которые в числе прочего сообщили о смертях 5 детей, участвовавших в исследовании и погибших от полиомиелита после вакцинации. Публика не смогла адекватно оценить доклады, обвинив докладчиков в убийстве. Один из них впоследствии лишился работы и даже предположительно совершил суицид. Исследования вакцины откатились лет на 20 назад.
И только в 1950-х годах произошел прорыв в этой технологии, связан он с именами Солка и Сейбина. Эти ученые двигались в разных направлениях. Солк занимался убитой формальдегидом вакциной. Его проект получил коммерческий успех и долгое время использовался для полной иммунизации детей. Но иммунитет после вакцинации в течение нескольких лет падал, что требовало повторных введений препарата.
Эти ученые двигались в разных направлениях. Солк занимался убитой формальдегидом вакциной. Его проект получил коммерческий успех и долгое время использовался для полной иммунизации детей. Но иммунитет после вакцинации в течение нескольких лет падал, что требовало повторных введений препарата.
Сейбин занимался живой ослабленной вакциной. Его разработка вышла на рынок позже, но имела ряд преимуществ:
· Пероральное применение — ее закапывают через рот.
· Меньший риск осложнений.
· Длительный иммунитет, не требующий ревакцинации.
· Инфективность — возможность передачи возбудителя от вакцинированного человека к невакцинированному без участия медработника. С одной стороны, это расширяет охват иммунизации, а с другой — является угрозой для людей с тяжелыми иммунодефицитами.
Поэтому сейчас детей сначала прививают инактивированной вакциной, а после первичной иммунизации вводят живую. Это дает возможность объединить преимущества двух методов.
Разработка вакцин позволила ВОЗ начать программу искоренения полиомиелита по аналогии с натуральной оспой. И эта программа привела к снижению заболеваемости на 99 %. Дикий вирус полиомиелита был ликвидирован во всех странах, кроме Пакистана и Афганистана. Но снижение охвата прививок и возобновление путей передачи инфекции приводят к новым вспышкам, в том числе на территории России.
И эта программа привела к снижению заболеваемости на 99 %. Дикий вирус полиомиелита был ликвидирован во всех странах, кроме Пакистана и Афганистана. Но снижение охвата прививок и возобновление путей передачи инфекции приводят к новым вспышкам, в том числе на территории России.
Что будет, если отказываться от вакцинации?
Аналогичная ситуация и с корью. До разработки вакцин эта болезнь ежегодно уносила жизни около 2,6 млн людей. Но искоренить инфекцию не представляется возможным, так как требуется охватить прививками более 95 % населения. А это могут позволить себе далеко не все страны. Например, последняя вспышка кори в 2020 году в Конго унесла жизни более чем 7 тыс. человек. Это в 2 раза больше, чем смертность от вспышки такой особо опасной инфекции, как лихорадка Эбола, в этой же стране!
В благополучных странах заболеваемость также увеличивается из-за отказа от прививок. В 1998 году вышла статья Эндрю Уэйкфилда, в которой утверждалось, что комбинированная вакцина от кори, паротита и краснухи вызывает аутизм. Статью эту давно опровергли, автора лишили медицинской лицензии, но слухи не прекратились. Многие люди до сих пор отказываются от вакцинации ввиду сомнений в ее безопасности.
Статью эту давно опровергли, автора лишили медицинской лицензии, но слухи не прекратились. Многие люди до сих пор отказываются от вакцинации ввиду сомнений в ее безопасности.
И сейчас человечество столкнулось с новым вызовом — COVID-19. Это высокозаразная, быстро мутирующая инфекция. Естественный иммунитет у переболевших нестабилен, и повторные случаи заболевания имеют тенденцию к более тяжелому лечению. Эксперты ВОЗ сходятся во мнении, что контролировать эпидемию можно только с помощью массовой вакцинации. И страны с высокими показателями охвата демонстрируют это на своем примере.
Предыдущая статья
Следующая статья
История вакцинации
История вакцинации
Вакцинация — это одно из величайших достижений медицины, позволяющее ежегодно сохранять от 2 до 3 миллионов жизней. Во многом благодаря ей снизилась младенческая и детская смертность, а также пожизненная инвалидность, которая раньше развивалась после ряда инфекций. А натуральная оспа, истязавшая население планеты тысячелетиями, оказалась полностью побеждена!
Оглавление
- Основные принципы вакцинопрофилактики
- Как все начиналось
- Разработка вакцины первого поколения
- Второй этап развития технологии
- Вакцины от вирусов
- Что будет, если отказываться от вакцинации?
Основные принципы вакцинопрофилактики
Для эффективной борьбы с эпидемиями важно, чтобы сформировался коллективный иммунитет — прослойка людей, обладающая антителами к данной инфекции и необходимая для прерывания ее распространения. Для каждой нозологии этот порог индивидуален, но в целом чем более заразно заболевание, тем выше должен быть процент иммунизируемых людей. Для полиомиелита показатель составляет 80 %, а для кори, ввиду ее высокой заразности, — все 95 %.
Для каждой нозологии этот порог индивидуален, но в целом чем более заразно заболевание, тем выше должен быть процент иммунизируемых людей. Для полиомиелита показатель составляет 80 %, а для кори, ввиду ее высокой заразности, — все 95 %.
Каждая страна сама определяет политику вакцинации. Одни дают свободу выбора своим гражданам и делают упор на просвещение. В других вакцинация является обязательной, и отказ от нее ведет к санкциям, например невозможности трудоустройства на определенные работы, или наложению штрафа.
Однако во многих странах растет группа людей, отказывающихся прививаться и прививать своих детей из-за недоверия к вакцинам, действиям правительства. И сейчас, в эпоху непрекращающихся волн коронавируса, это может стать еще более серьезной проблемой, чем это представлялось в том же 2019 году, когда антипрививочное движение было внесено в список 10 проблем здравоохранения.
В этой статье мы рассмотрим историю вакцинации, чтобы понять, какой огромный путь прошло человечество и с чем ему удалось справиться.
Как все начиналось
Еще в древности люди стали отмечать, что некоторыми заболеваниями человек болеет только один раз в жизни. Сейчас бы мы сказали такое о краснухе или ветрянке. Но в более ранние времена именно к таким болезням относилась оспа. О ней было известно еще в античности. У таких больных отмечалось характерное поражение кожи, на которой образовывались пузырьки с гнойным содержимым. Заболевание сопровождалось высокой смертностью, по некоторым данным от него погибало около 40 % больных. А у выживших навсегда оставались рубцы на коже, покрывающие все части тела, в том числе лицо. И люди с такими рубцами больше никогда не заболевали оспой, в том числе при возникновении очередных эпидемий. Поэтому они использовались в лазаретах для ухода за больными без риска для собственного здоровья. Люди с оспинами встречались во всех сословиях — от крестьян до королевских особ.
Попытки профилактики развития оспы начались на Востоке, то ли в Индии, то ли в Китае, чуть ли не в первом тысячелетии. Тогда люди вдыхали толченые струпья оспенных больных или использовали содержимое оспенных пузырьков, закладывая его в уши или протягивая нитки, смоченные гноем, сквозь кожу.
Тогда люди вдыхали толченые струпья оспенных больных или использовали содержимое оспенных пузырьков, закладывая его в уши или протягивая нитки, смоченные гноем, сквозь кожу.
Со временем технология была доработана и даже получила отдельное название — вариоляция. Это когда здорового человека намеренно заражали оспой путем прокола кожи ножом с оспенным гноем. В Европу технология пришла благодаря леди Монтак, которая узнала о ней в Турции и вариоляцировала своего ребенка. Кроме того, ей добровольно подверглась Екатерина Великая, ее семья и двор. В Америке ее использовал Джордж Вашингтон для иммунизации армии во время войны за независимость. Процедура не отличалась безопасностью. Около 2 % людей заболевали в тяжелой форме и погибали. Поэтому требовалась более совершенная замена.
Разработка вакцины первого поколения
А дальше было использовано наблюдение о том, что люди, работающие с крупным скотом, реже болеют оспой. В 1774 году британский фермер Джести произвел вариоляцию коровьей оспы своей жене и детям. А в 1796 году Эдвард Дженнер после нескольких лет изучения этого вопроса провел первый официальный эксперимент на двух людях — доярке Саре Нелмс и мальчике Джеймсе Фиппсе. Доярка незадолго до эксперимента заболела коровьей оспой, и у нее на руках были характерные волдыри. Дженнер вскрыл один из волдырей ножом и им же сделал проколы кожи на руке мальчика в нескольких местах. Через несколько дней у ребенка поднялась температура, а в месте прокола появились волдыри. А еще через несколько дней симптомы полностью исчезли.
А в 1796 году Эдвард Дженнер после нескольких лет изучения этого вопроса провел первый официальный эксперимент на двух людях — доярке Саре Нелмс и мальчике Джеймсе Фиппсе. Доярка незадолго до эксперимента заболела коровьей оспой, и у нее на руках были характерные волдыри. Дженнер вскрыл один из волдырей ножом и им же сделал проколы кожи на руке мальчика в нескольких местах. Через несколько дней у ребенка поднялась температура, а в месте прокола появились волдыри. А еще через несколько дней симптомы полностью исчезли.
Спустя 2 месяца мальчику опять ввели содержимое оспенных пузырей, но уже от другой доярки, и никакой реакции на этот раз не произошло. Поэтому Дженнер решил, что маленький Фиппс получил защиту от оспы. Доктор сообщил о своих результатах в Британское королевское общество, но его статью не напечатали. Позже он провел еще несколько таких же экспериментов, за свои деньги издал брошюру, в которой описывал результаты, но ее, можно сказать, не заметили. И только в 1799 году он смог убедить нескольких врачей в эффективности вакцинации (так он назвал свою процедуру), и они стали применять ее на своих пациентах с аналогичными успешными результатами. Таким образом, в Европе началась активная вакцинация коровьей оспой. В 1800 году президентом Т. Джефферсоном была начата национальная программа вакцинации в США.
Таким образом, в Европе началась активная вакцинация коровьей оспой. В 1800 году президентом Т. Джефферсоном была начата национальная программа вакцинации в США.
В 1803 году была организована так называемая филантропическая экспедиция для доставки вакцины из Европы в южноамериканские колонии. Холодильников в ту эпоху не было, а содержимое пузырей сохраняло свои свойства несколько дней. Поэтому была придумана схема перевозки вакцины на живых людях, для которой использовались 22 мальчика-сироты.
Еще на берегу Испании двух мальчиков привили коровьей оспой. Далее по мере плавания была организована живая цепь — раз в несколько дней содержимое пузырьков от одних мальчиков пересаживалось двум другим мальчикам. Второй человек был нужен для страховки, если у одного из них по каким-либо причинам не образуются волдыри. Экспедиция успешно достигла берегов Южной Америки.
Однако технология вакцинации постоянно встречала сопротивление, в том числе среди духовенства и малообразованных слоев населения. Поэтому первая массовая вакцинация началась только после эпидемии оспы 1840–1843 годов. Постепенно вакцинация распространялась по всему земному шару, предотвращая пандемии. А в 1980 году было объявлено об искоренении этой болезни. Сейчас штаммы натуральной оспы сохранились только в двух лабораториях мира — в России и США.
Поэтому первая массовая вакцинация началась только после эпидемии оспы 1840–1843 годов. Постепенно вакцинация распространялась по всему земному шару, предотвращая пандемии. А в 1980 году было объявлено об искоренении этой болезни. Сейчас штаммы натуральной оспы сохранились только в двух лабораториях мира — в России и США.
Второй этап развития технологии
Разработку вакцин второго поколения связывают с именами Луи Пастера и Роберта Коха.
Пастер создал твердую питательную среду, на которой стало возможно получать чистые штаммы — сообщества микроорганизмов, происходящих из одной клетки. А Кох выделил туберкулезную палочку и уточнил микробиологическую теорию инфекций. Согласно ей, причиной развития болезни является микроорганизм, если выполняются следующие условия:
· Микроорганизм присутствует у больных людей и отсутствует у здоровых.
· Микроорганизм можно выделить и получить его чистую культуру.
· Если ввести культуру этого микроорганизма здоровому человеку, он заболеет.
· У больного, который заболел после введения чистой культуры микроорганизма, выделяется этот же микроорганизм.
Для вакцинации против туберкулеза используется штамм бычьего туберкулеза M. Bovis. Но, в отличие от коровьей оспы, которая не вызывает серьезных заболеваний у людей, бычий туберкулез является потенциально опасной инфекцией для человека. Но было придумано остроумное решение. M. Bovis был высеен на питательную среду, где он культивировался в течение 13 лет, пока не утратил свои патогенные свойства. Занимались этим доктор Кальметт и ветеринарный врач Герен. Микроорганизм получил название бацилла Кальметта — Герена, сокращенно BCG, а в русской интерпретации — БЦЖ.
Вакцины от вирусов
Технология культивирования позволила наладить производства вакцин против некоторых бактериальных инфекций. Но что делать с вирусами? Их нельзя выращивать на питательных средах. Здесь нужен другой подход. И первые шаги в этом направлении стали возможны после разработки технологии культивирования вирусов на культурах тканей.
Одной из важнейших противовирусных вакцин является вакцина от полиомиелита. Полиомиелит — это тяжелое заболевание, при котором происходит поражение нервных стволов, что приводит к параличам. Если поражены участки мозга, отвечающие за дыхание, может наступить смерть от удушья. У выживших пациентов может развиваться пожизненная инвалидность.
Разработкой вакцины от полиомиелита занимались несколько групп исследователей. Первые результаты были доложены в 1935 году на Ежегодной конференции Американской ассоциации общественного здоровья. Выступали докладчики из двух исследовательских групп, которые в числе прочего сообщили о смертях 5 детей, участвовавших в исследовании и погибших от полиомиелита после вакцинации. Публика не смогла адекватно оценить доклады, обвинив докладчиков в убийстве. Один из них впоследствии лишился работы и даже предположительно совершил суицид. Исследования вакцины откатились лет на 20 назад.
И только в 1950-х годах произошел прорыв в этой технологии, связан он с именами Солка и Сейбина. Эти ученые двигались в разных направлениях. Солк занимался убитой формальдегидом вакциной. Его проект получил коммерческий успех и долгое время использовался для полной иммунизации детей. Но иммунитет после вакцинации в течение нескольких лет падал, что требовало повторных введений препарата.
Эти ученые двигались в разных направлениях. Солк занимался убитой формальдегидом вакциной. Его проект получил коммерческий успех и долгое время использовался для полной иммунизации детей. Но иммунитет после вакцинации в течение нескольких лет падал, что требовало повторных введений препарата.
Сейбин занимался живой ослабленной вакциной. Его разработка вышла на рынок позже, но имела ряд преимуществ:
· Пероральное применение — ее закапывают через рот.
· Меньший риск осложнений.
· Длительный иммунитет, не требующий ревакцинации.
· Инфективность — возможность передачи возбудителя от вакцинированного человека к невакцинированному без участия медработника. С одной стороны, это расширяет охват иммунизации, а с другой — является угрозой для людей с тяжелыми иммунодефицитами.
Поэтому сейчас детей сначала прививают инактивированной вакциной, а после первичной иммунизации вводят живую. Это дает возможность объединить преимущества двух методов.
Разработка вакцин позволила ВОЗ начать программу искоренения полиомиелита по аналогии с натуральной оспой. И эта программа привела к снижению заболеваемости на 99 %. Дикий вирус полиомиелита был ликвидирован во всех странах, кроме Пакистана и Афганистана. Но снижение охвата прививок и возобновление путей передачи инфекции приводят к новым вспышкам, в том числе на территории России.
И эта программа привела к снижению заболеваемости на 99 %. Дикий вирус полиомиелита был ликвидирован во всех странах, кроме Пакистана и Афганистана. Но снижение охвата прививок и возобновление путей передачи инфекции приводят к новым вспышкам, в том числе на территории России.
Что будет, если отказываться от вакцинации?
Аналогичная ситуация и с корью. До разработки вакцин эта болезнь ежегодно уносила жизни около 2,6 млн людей. Но искоренить инфекцию не представляется возможным, так как требуется охватить прививками более 95 % населения. А это могут позволить себе далеко не все страны. Например, последняя вспышка кори в 2020 году в Конго унесла жизни более чем 7 тыс. человек. Это в 2 раза больше, чем смертность от вспышки такой особо опасной инфекции, как лихорадка Эбола, в этой же стране!
В благополучных странах заболеваемость также увеличивается из-за отказа от прививок. В 1998 году вышла статья Эндрю Уэйкфилда, в которой утверждалось, что комбинированная вакцина от кори, паротита и краснухи вызывает аутизм. Статью эту давно опровергли, автора лишили медицинской лицензии, но слухи не прекратились. Многие люди до сих пор отказываются от вакцинации ввиду сомнений в ее безопасности.
Статью эту давно опровергли, автора лишили медицинской лицензии, но слухи не прекратились. Многие люди до сих пор отказываются от вакцинации ввиду сомнений в ее безопасности.
И сейчас человечество столкнулось с новым вызовом — COVID-19. Это высокозаразная, быстро мутирующая инфекция. Естественный иммунитет у переболевших нестабилен, и повторные случаи заболевания имеют тенденцию к более тяжелому лечению. Эксперты ВОЗ сходятся во мнении, что контролировать эпидемию можно только с помощью массовой вакцинации. И страны с высокими показателями охвата демонстрируют это на своем примере.
Предыдущая статья
Следующая статья
Разработка вакцин — Консультативный центр по иммунизации
Краткая история вакцин
Концепция иммунизации далека от современной идеи. До Эдварда Дженнера (ученого 18 го века, считающегося основателем вакцинологии) практика иммунизации была зафиксирована в Китае 17 го века, где буддийские монахи пили змеиный яд, чтобы создать иммунитет к змеиным укусам. Концепция вариоляции (преднамеренного заражения) возникает еще раньше в истории, когда выживших после оспы в 430 г. до н.э. призвали ухаживать за больными.
Концепция вариоляции (преднамеренного заражения) возникает еще раньше в истории, когда выживших после оспы в 430 г. до н.э. призвали ухаживать за больными.
Чтобы узнать больше об истории вакцин, посетите: https://historyofvaccines.org/
Типы вакцин
Антиген – это активный ингредиент вакцины, который вызывает иммунный ответ против определенного болезнетворного организма . Вакцины широко классифицируются по способу приготовления антигена(ов). Вакцины могут быть вирусными (живыми или инактивированными), вирусными векторами, субъединицами (белковыми или полисахаридными) или нуклеиновыми кислотами (ДНК или РНК). Комбинированные вакцины могут включать инактивированные, белковые и/или конъюгированные с белками полисахаридные компоненты вакцины.
Дополнительную информацию о классификации вакцин см. в разделе 1.4 Справочника по иммунизации.
Классификация вакцин
Живые вакцины
Живые аттенуированные вакцины:
Живые вакцины содержат патогены, обычно вирусы, которые были ослаблены (аттенуированы) так, что они способны воспроизводиться достаточно, чтобы вызвать иммунный ответ, но не вызывать заболевания. Иммунитет от живых вакцин обычно очень долгоживущий.
Иммунитет от живых вакцин обычно очень долгоживущий.
Примеры вакцин: MMR, ветряная оспа, ротавирус
Неживые вакцины
Инактивированные или цельные убитые:
Убитые вакцины содержат целые бактерии, которые были убиты.
Пример вакцины: цельноклеточная вакцина против коклюша
Инактивированные вакцины содержат вирусы, которые каким-то образом были инактивированы, поэтому они не способны размножаться или вызывать заболевание.
Примеры вакцин: грипп, гепатит А и полиовакцины.
Субъединица:
Субъединичные вакцины содержат кусочки патогенов, от которых они защищают. Существует несколько различных типов субъединичных вакцин:
— Токсоид
Токсоидные вакцины производятся путем сбора бактериального токсина и его химического изменения (обычно с помощью формальдегида) для преобразования токсина в анатоксин. Токсоидные вакцины индуцируют антитела, которые нейтрализуют вредные токсины, выделяемые этими бактериями.
Примеры вакцин: дифтерия, столбняк
— Полисахаридные и конъюгированные вакцины
Полисахариды представляют собой цепочки сахаров. Некоторые бактерии, такие как Streptococcus pneumoniae , имеют на своей поверхности большое количество полисахарида, который инкапсулирует бактерии. Полисахаридные вакцины плохо иммуногенны и могут индуцировать только первичный иммунный ответ, поэтому иммунная память для защиты в дальнейшем не создается.
Полисахаридные конъюгированные вакцины содержат белки-носители, химически связанные с полисахаридными антигенами. Это добавление приводит к активации Т-клеточного ответа, индуцирующего как высокоаффинные антитела против полисахаридных антигенов, так и иммунную память, и может быть использовано у младенцев.
Примеры вакцин: Hib-PRP, PCV13 и MenACWY. Ген встраивают в клеточную систему, способную продуцировать большие количества интересующего белка. Образующийся белок может генерировать защитный иммунный ответ.
Примеры вакцин: вакцина против гепатита В и вакцина против ВПЧ
Нуклеиновая кислота
Недавние разработки в области вакцинных технологий позволили использовать информационную рибонуклеиновую кислоту (мРНК) для доставки генетического кода в наши дендритные клетки для производства специфических вирусных белков. Поскольку мРНК легко разрушается вездесущими ферментами рибонуклеазами, она защищена внутри липидной наночастицы, которая также облегчает поглощение дендритными клетками. Внутри дендритной клетки рибосомы и мРНК вакцины генерируют вирусный белок, который затем презентируется Т- и В-клеткам в лимфатических узлах.
Пример вакцины: Вакцина Pfizer против COVID-19 (мРНК-CV)
Вирусный вектор
клетки разные. Вирусный вектор будет использовать безвредный аденовирус для введения белка в иммунные клетки. Затем иммунная клетка создает белок из инструкций мРНК и запускает иммунный ответ.
Пример вакцины: AstraZeneca COVID-19вакцина (ChAd-CV)
Компоненты вакцины
В дополнение к антигену вакцина может содержать ряд других веществ; например, иммунный усилитель (адъювант) и/или консервант.
Продукты животного происхождения
Некоторые люди обеспокоены продуктами животного происхождения, такими как желатин в вакцинах. Это может быть связано с религиозными соображениями или опасениями по поводу безопасности продуктов животного происхождения. Дополнительную информацию о продуктах животного происхождения в вакцинах можно найти на странице письменных источников на веб-сайте Консультативного центра по иммунизации
Аллергия на ингредиенты вакцины
Очень редко вакцины вызывают серьезную аллергическую реакцию, называемую анафилаксией. Риск этого зависит от вакцины к вакцине. В целом риск составляет от менее одного до трех раз на каждый миллион доз вакцины. Компоненты, с большей вероятностью вызывающие такую реакцию, — желатин, яичные белки и антибиотики, хотя теоретически аллергическую реакцию может спровоцировать практически что угодно.
История аллергии человека всегда должна оцениваться до иммунизации, однако очень редко бывают случаи, когда вакцины не следует вводить. Вакцину не следует вводить при наличии в анамнезе анафилаксии на ингредиент вакцины, за исключением анафилаксии на яйца и вакцины против гриппа, или на предыдущую дозу той же вакцины. Вакцина может быть введена, если прошлые реакции не были анафилаксией, например реакции, поражающие только кожу.
вакциновые добавки:
-Адъювант
- Адъювант поощряет более сильный иммунный ответ на вакциновый антиген
-Эктаксипиенты
- . Способность, кроме активного, включенного в ActiveNient, включенный в ActiveNient, включенный в ActiveNient, включенный в ActiveNient, включенный в ActiveNient, включенный в Activeing Sociping Complysident. фармацевтический продукт.
Краткая история вакцин: от оспы до наших дней
Сохранить цитату в файл
Формат:
Резюме (текст) PubMedPMIDAbstract (текст) CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Невозможно загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Не удалось загрузить делегатов из-за ошибки
Повторите попытку
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Электронное письмо:
(изменить)
Который день?
Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый будний день
Который день?
ВоскресеньеПонедельникВторникСредаЧетвергПятницаСуббота
Формат отчета:
SummarySummary (text)AbstractAbstract (text)PubMed
Отправить максимум:
1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
Создайте файл для внешнего программного обеспечения для управления цитированием
. 2013; Спец. №: 33-7.
Дженнифер Л Хсу
1
принадлежность
- 1 Отделение инфекционных заболеваний, кафедра внутренних болезней, Санфордская школа медицины, Университет Южной Дакоты, Су-Фолс, США.
PMID:
23444589
Дженнифер Л Хсу.
С Д Мед.
2013.
. 2013; Спец. №: 33-7.
Автор
Дженнифер Л Хсу
1
принадлежность
- 1 Отделение инфекционных заболеваний, кафедра внутренних болезней, Санфордская школа медицины, Университет Южной Дакоты, Су-Фолс, США.
PMID:
23444589
Абстрактный
Современная история вакцин началась в конце 18 века с открытия Эдвардом Дженнером иммунизации против оспы. Этот ключевой шаг привел к существенному прогрессу в профилактике инфекционных заболеваний с помощью инактивированных вакцин против многих инфекционных заболеваний, включая брюшной тиф, чуму и холеру. Каждое продвижение приводило к значительному снижению заболеваемости и смертности, связанных с инфекциями, формируя, таким образом, наши современные культуры.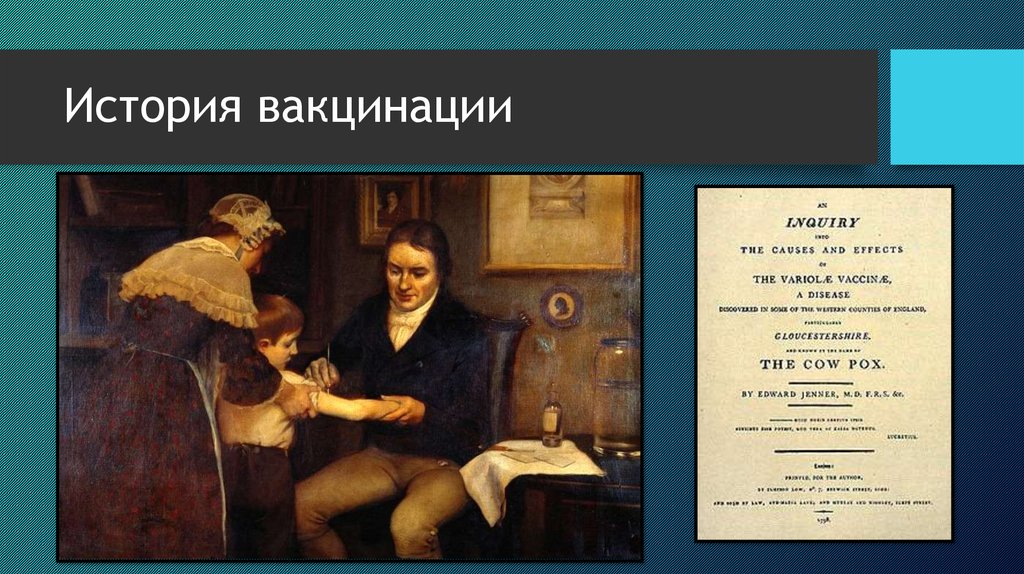 По мере роста знаний в области микробиологии и иммунологии в течение 20 века были разработаны методы выращивания клеточных культур вирусов. Это позволило добиться быстрого прогресса в профилактике полиомиелита, ветряной оспы, гриппа и других заболеваний. Наконец, недавние исследования привели к разработке альтернативных вакцинных стратегий за счет использования векторных антигенов, субъединиц патогенов (очищенных белков или полисахаридов) или генетически модифицированных антигенов. Поскольку наука о вакцинологии продолжает быстро развиваться, знание прошлого делает дополнительный акцент на важности разработки безопасных и эффективных стратегий профилактики инфекционных заболеваний в 21 веке.
По мере роста знаний в области микробиологии и иммунологии в течение 20 века были разработаны методы выращивания клеточных культур вирусов. Это позволило добиться быстрого прогресса в профилактике полиомиелита, ветряной оспы, гриппа и других заболеваний. Наконец, недавние исследования привели к разработке альтернативных вакцинных стратегий за счет использования векторных антигенов, субъединиц патогенов (очищенных белков или полисахаридов) или генетически модифицированных антигенов. Поскольку наука о вакцинологии продолжает быстро развиваться, знание прошлого делает дополнительный акцент на важности разработки безопасных и эффективных стратегий профилактики инфекционных заболеваний в 21 веке.
Похожие статьи
Эдвард Дженнер и открытие вакцинации — призыв к музею Эдварда Дженнера.
Морган А.Дж., Польша, Джорджия.
Морган А.Дж. и др.
вакцина. 2013 9 октября; 31 (43): 4933-4. doi: 10.1016/j.vaccine.2013.07.046. Epub 2013 2 августа.
2013 9 октября; 31 (43): 4933-4. doi: 10.1016/j.vaccine.2013.07.046. Epub 2013 2 августа.
вакцина. 2013.PMID: 23911851
Аннотация недоступна.
[Ликвидация оспы. Первые большие успехи вакциноиммунологии.
Скинхой П.
Скинхой П.
Угескр Лаегер. 2000 3 января; 162 (1): 36-7.
Угескр Лаегер. 2000.PMID: 10658490
датский.
Аннотация недоступна.«Бросая вызов провидению»: благотворный новый взгляд на историю оспы.
Морабия А.
Морабия А.
JR Soc Med. 2013 Сентябрь;106(9): 373-4. дои: 10.1177/0141076813499295.
JR Soc Med. 2013.PMID: 24137785
Бесплатная статья ЧВК.Аннотация недоступна.
Возвращаясь к тайнам Дженнера, роли лимфы Божанси в эволюционном пути древних вакцин против оспы.

Дамасо CR.
Дамасо КР.
Ланцет Infect Dis. 2018 Февраль;18(2):e55-e63. doi: 10.1016/S1473-3099(17)30445-0. Epub 2017 18 августа.
Ланцет Infect Dis. 2018.PMID: 28827144
Рассмотрение.
Эдвард Дженнер, доктор медицины, и бич, который был.
Уайт П.Дж., Шакелфорд П.Г.
Уайт П.Дж. и др.
Am J Dis Чайлд. 1983 г., сен; 137 (9): 864-9. doi: 10.1001/archpedi.1983.02140350038010.
Am J Dis Чайлд. 1983.PMID: 6351592
Посмотреть все похожие статьи
Цитируется
Обзор инструментов и мер по расследованию недоверия к вакцинам за десятилетний период: предварительный обзор.
Одуволе Э.О., Пиенаар Э.Д., Магомед Х., Вийсонге К.С.
Oduwole EO, et al.
Вакцины (Базель). 2022 27 июля; 10 (8): 1198. doi: 10.3390/vaccines10081198.
Вакцины (Базель). 2022.PMID: 36016086
Бесплатная статья ЧВК.Рассмотрение.
Ликвидация оспы в Ширазе в течение 1926 по 1941 год.
Надим М., Заргаран А.
Надим М. и др.
Иран J Общественное здравоохранение. 2019 май;48(5):991-993.
Иран J Общественное здравоохранение. 2019.PMID: 31523663
Бесплатная статья ЧВК.Аннотация недоступна.
Векторные генетически модифицированные вакцины: использование наследия Дженнера.
Рамезанпур Б., Хаан И., Остерхаус А., Клаассен Э.
Рамезанпур Б. и соавт.
вакцина. 7 декабря 2016 г.; 34 (50): 6436-6448. doi: 10.1016/j.vaccine.2016.06.059. Epub 2016 28 октября.
вакцина. 2016.
2016.PMID: 28029542
Бесплатная статья ЧВК.Рассмотрение.
Hib-вакцины: прошлое, настоящее и перспективы на будущее.
Zarei AE, Almehdar HA, Redwan EM.
Зарей А.Е. и соавт.
Дж. Иммунол Рез. 2016;2016:7203587. дои: 10.1155/2016/7203587. Epub 2016 20 января.
Дж. Иммунол Рез. 2016.PMID: 26904695
Бесплатная статья ЧВК.Рассмотрение.
Компетентные к репликации пенистые вирусные вакцинные векторы в качестве новых эпитопных каркасов для иммунотерапии.
Лей Дж., Осен В., Гардян А., Хотц-Вагенблатт А., Вей Г., Гиссманн Л., Эйхмюллер С., Лехельт М.
Лей Дж. и др.
ПЛОС Один. 2015 23 сентября; 10 (9): e0138458. doi: 10.1371/journal.pone.0138458. Электронная коллекция 2015.
ПЛОС Один. 2015.PMID: 26397953
Бесплатная статья ЧВК.

 2013 9 октября; 31 (43): 4933-4. doi: 10.1016/j.vaccine.2013.07.046. Epub 2013 2 августа.
2013 9 октября; 31 (43): 4933-4. doi: 10.1016/j.vaccine.2013.07.046. Epub 2013 2 августа.

 2016.
2016.