Содержание
В XX веке оспа унесла жизни 300 миллионов, а полиомиелит держал в страхе родителей всего мира! Как удалось взять эти и другие болезни под контроль?
Отделение для пациентов с оспой в больнице Хэмпстед, Лондон. С помощью большого количества окон, в том числе расположенных высоко под потолком, можно было регулировать вентиляцию. 1871 год
DDP / Vida Press
Вакцины уже помогли нам практически избавиться от полиомиелита, снизить вероятность развития некоторых видов рака и спасти миллионы жизней. Вместе с международной биофармацевтической компанией MSD рассказываем историю этих препаратов.
Екатерина II, доярки и натуральная оспа
Человечество знакомо с оспой как минимум три тысячи лет, и только в XX веке эта болезнь, по данным ВОЗ, унесла жизни 300 миллионов человек. Считается, что первые попытки бороться с оспой предприняли в Китае, Индии и других частях Азии задолго до официального изобретения вакцинации. Людей намеренно пытались заразить небольшой дозой вируса, чтобы пациент легче перенес болезнь. Для этого брали гной из оспенного пузырька и вводили его здоровому человеку. Где-то это делали через нос, где-то — с помощью иглы, протыкая кожу в разных местах, позже начали пропускать под кожей нитку, смоченную в гное.
Для этого брали гной из оспенного пузырька и вводили его здоровому человеку. Где-то это делали через нос, где-то — с помощью иглы, протыкая кожу в разных местах, позже начали пропускать под кожей нитку, смоченную в гное.
Такой метод называли вариоляцией, и в XVIII веке он приобрел популярность в Европе. Смертность при вариоляции составляла примерно 2%, но от самой оспы умирали в разы чаще, поэтому этот метод все равно использовали. В октябре 1768 года английский врач Томас Димсдейл защитил с помощью вариоляции от оспы Екатерину II, а вскоре и ее сына — будущего императора Павла I. После Екатерина II начала прививочную кампанию в России: сначала врачи стали применять вариоляцию от оспы среди придворных, а после Екатерина разослала врачей по всей стране. Императрица выпустила манифест, в котором рассказывала о том, как сама перенесла эту процедуру, и призывала людей не бояться прививок. К 1780 году число защищенных от оспы по всей России составляло более 20 тысяч человек. Между тем во Франции вариоляция была запрещена, там к ней относились со страхом, притом что в 1774 году от оспы погиб король Людовик XV.
Эдвард Дженнер проверяет руку доярки, зараженной коровьей оспой
Wikimedia Commons
Историю современной вакцинации против оспы принято отсчитывать с 1796 года, когда английский врач Эдвард Дженнер провел свой знаменитый эксперимент. Дженнер заметил, что доярки, которые заражались коровьей оспой, обычно не болели натуральной оспой во время вспышек этой болезни. Он предположил, что коровья оспа, с одной стороны, достаточно сильно отличалась от натуральной оспы, поэтому вызывала у людей лишь сравнительно легкие симптомы, но, с другой стороны, была достаточно похожа на эту болезнь, чтобы защищать против нее. 14 мая 1796 года Дженнер извлек гной из пузырька у доярки, которая болела коровьей оспой, и затем втер его в царапины на руке восьмилетнего мальчика по имени Джеймс Фиппс. Примерно через месяц Дженнер попытался заразить его натуральной оспой, но ничего не вышло. Так благодаря опасному эксперименту Дженнеру удалось создать первую в мире вакцину, чья эффективность подтвердилась.
Открытие первой вакцины и разработка новых способов вакцинации позволили в XX веке полностью избавиться от оспы — в 1977 году ВОЗ зафиксировала в Сомали последний «дикий» случай заболевания.
Бешенство, туберкулез и ослабленные бактерии
Победить оспу у людей помог вирус коровьей оспы, но как быть с другими инфекциями? Французский химик и микробиолог Луи Пастер первым предположил и доказал, что изобрести вакцины можно от многих других болезней. В 1877 году он изучал куриную холеру и пришел к выводу, что ее можно ослабить (или снизить заразность), используя кислород. Исследуя споры сибирской язвы, Пастер выяснил, что кислород на них не действует, зато срабатывает тепло. Эти эксперименты позволили ученому в 1881 и 1885 годах разработать вакцины против сибирской язвы и бешенства. Он изучал препараты на животных, поскольку не был врачом, но 6 июля 1885 года использовал вакцину от бешенства для лечения девятилетнего мальчика, которого укусила бешеная собака. Ребенку ввели 14 прививок в течение 11 дней, что позволило ему выжить.
Ребенку ввели 14 прививок в течение 11 дней, что позволило ему выжить.
Луи Пастер, французский химик и микробиолог, наблюдает за вакцинацией против бешенства в своей лаборатории. 1886 год
Historia / Shutterstock / Vida Press
Этот успех привел к открытию пастеровских станций сначала в Париже, а потом и по всему миру. Одесская пастеровская станция была второй в мире и первой в России, а инициаторами ее создания выступили известный биолог и лауреат Нобелевской премии в области физиологии и медицины Илья Мечников и российский врач и микробиолог Николай Гамалея.
Луи Пастер сначала в теории, а потом на практике показал, что ослабление микроорганизмов может работать для вакцинации и защиты от болезней. В начале XX века французский врач Альбер Кальметт и ветеринар Камиль Герен смогли по его стопам разработать вакцину против туберкулеза, известную сейчас как БЦЖ (бацилла Кальметта — Герена). Они также ослабляли штамм бактерии крупного рогатого скота — выращивали бактерии в питательных средах и отбирали каждый раз более слабые версии. Вакцина БЦЖ была впервые испытана 18 июля 1921 года на новорожденном, мать которого умерла от туберкулеза. Даже сейчас туберкулез является одной из самых смертельных инфекций в мире. Вакцина не предотвращает инфицирование бактерией, но ее изобретение помогло снизить смертность, защитив детей от тяжелых форм туберкулеза. Кроме этого, БЦЖ научились использовать и для других медицинских задач: выяснилось, что она подходит для лечения рака мочевого пузыря в рамках иммунотерапии.
Вакцина БЦЖ была впервые испытана 18 июля 1921 года на новорожденном, мать которого умерла от туберкулеза. Даже сейчас туберкулез является одной из самых смертельных инфекций в мире. Вакцина не предотвращает инфицирование бактерией, но ее изобретение помогло снизить смертность, защитив детей от тяжелых форм туберкулеза. Кроме этого, БЦЖ научились использовать и для других медицинских задач: выяснилось, что она подходит для лечения рака мочевого пузыря в рамках иммунотерапии.
«Железное легкое», борьба с полиомиелитом и другими вирусами
Еще одна болезнь, от которой практически удалось избавиться в XX веке, — это полиомиелит. Эта вирусная инфекция поражает нервную систему и может привести к параличу. А болеют чаще всего дети до пяти лет. Вирус передается фекально-оральным путем: им заражаются, например, через загрязненную воду и контакт с калом через грязные руки. У многих переболевших этой болезнью в детстве паралич поражал мышцы, необходимые для дыхания, из-за чего им требовались «железные легкие». Это камера, где давление то понижается, то повышается, помогая делать вдох и выдох. Даже сейчас в мире остаются люди, использующие эти приспособления, поскольку вылечить осложнения от полиомиелита врачи все еще не способны.
Это камера, где давление то понижается, то повышается, помогая делать вдох и выдох. Даже сейчас в мире остаются люди, использующие эти приспособления, поскольку вылечить осложнения от полиомиелита врачи все еще не способны.
В начале XX века полиомиелит держал в страхе родителей: эпидемии постоянно вспыхивали в городах, а болезнь часто становилась причиной инвалидности среди детей. Поэтому спасения от инфекции очень ждали. Американские вирусологи Джонас Солк и Альберт Сейбин параллельно разрабатывали вакцину против полиомиелита. Солк убивал вирус формальдегидом и создал первую версию препарата в 1955 году, а Сейбин делал живую ослабленную вакцину, которая появилась в 1962 году. Вакцину Сейбина можно было закапывать в рот самостоятельно, что позволило проводить вакцинацию без участия врачей. Кроме этого, живая оральная вакцина Сейбина «работает» в кишечнике. Дикий вирус попадает именно в желудочно-кишечный тракт человека, а такая вакцина не позволяет ему размножиться в организме. Это значит, что вакцинированный человек не только не заболеет сам, но и не сможет заразить других полиомиелитом.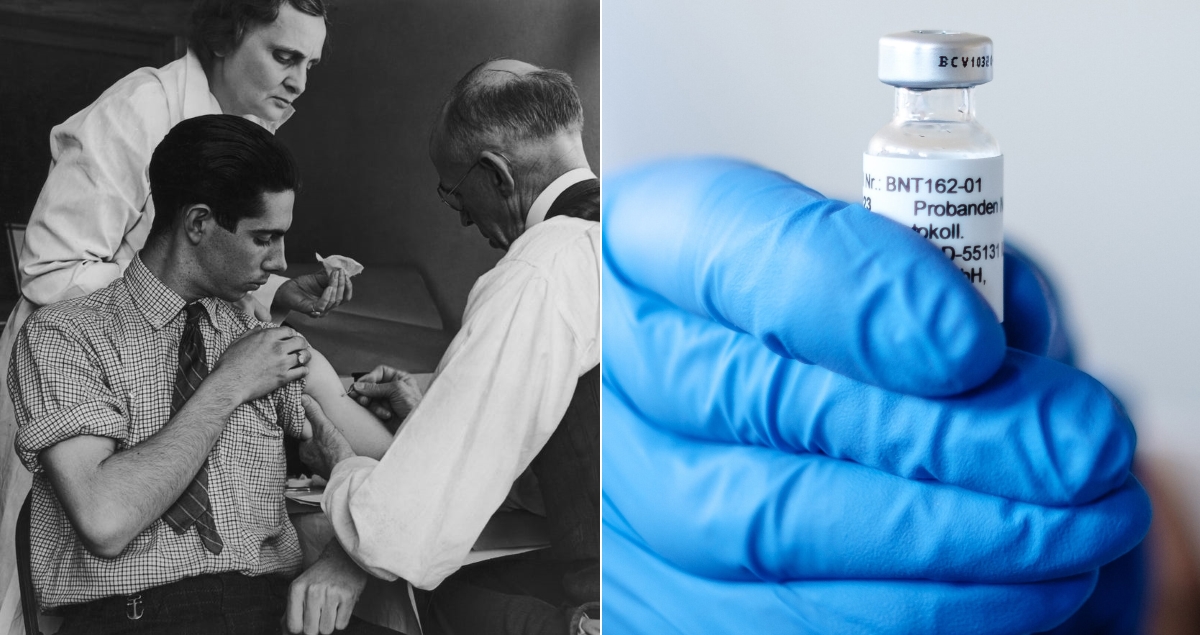
Джонас Э. Солк, американский врач, разработавший первую эффективную вакцину против полиомиелита, прививает ребенка. Около 1955 года
Everett / Shutterstock / Vida Press
Доктор Альберт Сейбин вводит оральную вакцину против вируса полиомиелита двоим детям. 1966 год
Photo 12 / Alamy / Vida Press
Вакцина, которую придумал Солк, является инактивированной и содержит лишь убитые вирусы. Она тоже не позволяет человеку заболеть, поскольку у него в крови остаются антитела к полиомиелиту. Но размножение вируса в кишечнике может произойти, а значит, человек может стать носителем дикого вируса и заразить кого-то. Поэтому для контроля дикого вируса и его уничтожения в странах, где происходили вспышки, использовали именно живую вакцину. А в тех местах, где болезнь удалось победить, чаще используют инактивированную вакцину или их комбинацию.
Сегодня полиомиелитом почти не болеют: в 2018 году было зафиксировано 33 случая в мире. Из трех штаммов дикого полиовируса 2-й тип был ликвидирован в 1999 году, а последнее заражение диким 3-м типом случилось в Нигерии в ноябре 2012 года. В 2020 году ВОЗ объявила, что передача дикого полиовируса осталась лишь в двух странах мира — Пакистане и Афганистане. Вакцинация детей против полиомиелита продолжается везде: очаги болезни все еще есть, а значит, существует и угроза распространения вируса в тех странах, где от него удалось избавиться. Но кажется, что совсем скоро и эта болезнь останется лишь в наших воспоминаниях, как оспа.
В 2020 году ВОЗ объявила, что передача дикого полиовируса осталась лишь в двух странах мира — Пакистане и Афганистане. Вакцинация детей против полиомиелита продолжается везде: очаги болезни все еще есть, а значит, существует и угроза распространения вируса в тех странах, где от него удалось избавиться. Но кажется, что совсем скоро и эта болезнь останется лишь в наших воспоминаниях, как оспа.
Антипрививочное движение и вспышки болезней
К XXI веку ученые придумали вакцины, способные предотвратить свыше 20 заболеваний, угрожающих жизни людей. Большинство из них входят в национальные календари вакцинации стран по всему миру. Какие-то вакцины спасают от болезней, которые быстро и легко передаются (вроде кори и ветряной оспы), и помогают предотвратить их вспышки. Другие защищают от вирусов, которые повышают риски развития некоторых видов рака. Например, вакцину против вируса папилломы человека используют для профилактики рака шейки матки, а прививка от гепатита В снижает шансы заболеть раком печени. Третьи предотвращают смерть после заражения, как вакцины от бешенства.
Третьи предотвращают смерть после заражения, как вакцины от бешенства.
Существование вакцины само по себе не способно защитить от вспышек болезней. Например, в Самоа в конце 2019 года случилась эпидемия кори. Родители в стране отказывались прививать своих детей от этой болезни из-за гибели двух младенцев в июле 2018 года. Их смерть произошла из-за случайной ошибки медсестер, вводивших вакцину от кори. На этом фоне и не без участия противников вакцинации общество накрыла волна страхов. В итоге в стране в 2019 году вакцинацию прошли менее трети младенцев, что позволило кори быстро распространиться среди населения. В результате большое количество людей заболело, а некоторые дети умерли от болезни.
Ira Lichi / Shutterstock
В Пакистане полностью искоренить полиомиелит мешают теории заговора о том, что вакцины вызывают бесплодие, а другие страны специально хотят снизить рождаемость мусульман. Эти слухи распространяют в том числе священнослужители, из-за чего местное население отказывается от вакцинации, а медицинские работники, делающие прививки, подвергаются преследованиям.
Ложные суждения распространяются в любых странах, даже процветающих. Некоторые люди верят в теорию заговоров фармацевтических компаний, которые якобы лишь зарабатывают деньги на вакцинах и поэтому их продвигают. Другие считают, что вакцины опасны и безопаснее переболеть дикой болезнью. Кто-то не верит, что вакцины действительно спасают от болезней. Конечно, это все не так, но, увы, такие точки зрения часто продвигаются противниками вакцинации очень напористо. Они пугают родителей, давят историями из личной жизни (иногда даже выдуманными) и заставляют усомниться в пользе вакцинации.
Новые технологии вакцинации и COVID-19
Раньше для прививок чаще всего использовали убитый (инактивированные вакцины) или ослабленный возбудитель инфекции (живые вакцины), как в препаратах против оспы и полиомиелита. Потом ученые научились делать вакцины на базе анатоксинов, которые включают в себя особым образом обработанные токсины бактерий (они не могут вызвать болезнь у организма, но вызывают иммунный ответ). К ним относятся вакцины от столбняка, дифтерии. Следующий вариант — методы, которые знакомят иммунную систему не с целым микроорганизмом или его токсином, а с какой-то его частью. Такие вакцины называют субъединичными. Для их создания ученые берут белок конкретного возбудителя, на который организм может среагировать.
К ним относятся вакцины от столбняка, дифтерии. Следующий вариант — методы, которые знакомят иммунную систему не с целым микроорганизмом или его токсином, а с какой-то его частью. Такие вакцины называют субъединичными. Для их создания ученые берут белок конкретного возбудителя, на который организм может среагировать.
Самые свежие разработки — ДНК- или РНК-вакцины. Они даже не требуют помещения патогена или его белков в тело человека. Все, что нужно, — это ввести человеку часть генетического кода, который заставит клетки производить белки вируса. На них среагирует иммунная система и в дальнейшем будет распознавать патоген. Кроме них, сейчас существуют и векторные вакцины. Они похожи на РНК-вакцины, но в них есть вирус-носитель (обычно аденовирус). Он служит носителем генетической информации вируса, проникает в клетки человека и помогает им начать производить нужный белок патогена. Именно такие новые вакцины сегодня чаще всего используют для вакцинации против COVID-19.
Gorodenkoff / Shutterstock
Процесс создания новой вакцины в среднем занимает 10–15 лет. Компании проходят долгий путь, прежде чем подтвердить эффективность и безопасность вакцины: доклинические испытания, несколько фаз клинических испытаний, прохождение регистрации. Кроме этого, нужно наладить производственный процесс и постклинические исследования. Но из-за чрезвычайных условий мировое научное общество смогло выпустить несколько вакцин от COVID-19 примерно за год. Стандарты сохранились, но сократились по времени, производство постарались запустить как можно быстрее, лаборатории делились разработками — все это позволило очень быстро начать вакцинацию. Пример COVID-19 показывает, как важны для системы здравоохранения вакцины, почему нужно продолжать разрабатывать новые методы их создания и готовить общественность к их использованию. Способы лечения многих вирусных болезней пока неизвестны — в этих условиях вся надежда на вакцины и профилактику заболеваний.
Компании проходят долгий путь, прежде чем подтвердить эффективность и безопасность вакцины: доклинические испытания, несколько фаз клинических испытаний, прохождение регистрации. Кроме этого, нужно наладить производственный процесс и постклинические исследования. Но из-за чрезвычайных условий мировое научное общество смогло выпустить несколько вакцин от COVID-19 примерно за год. Стандарты сохранились, но сократились по времени, производство постарались запустить как можно быстрее, лаборатории делились разработками — все это позволило очень быстро начать вакцинацию. Пример COVID-19 показывает, как важны для системы здравоохранения вакцины, почему нужно продолжать разрабатывать новые методы их создания и готовить общественность к их использованию. Способы лечения многих вирусных болезней пока неизвестны — в этих условиях вся надежда на вакцины и профилактику заболеваний.
По данным ВОЗ, иммунизация каждый год спасает от смерти от двух до трех миллионов людей. В течение 130 лет компания MSD создает и производит лекарственные препараты и вакцины для борьбы с тяжелыми болезнями.
Сделано в продано!
Необходима консультация специалиста здравоохранения
RU-NON-00596, 07.2021
Информация предоставлена при поддержке ООО «МСД Фармасьютикалс», Россия, 119021, Москва, ул. Тимура Фрунзе, 11, к. 1, бизнес-центр «Демидов». Тел.: +7 (495) 916 -711-00, факс: +7 (495) 916-70-94, www.msd.ru
Оспа. История поражений и побед
Оспа… Казалось бы, эта болезнь канула в Лету, но нет, весной 2022-го года мир снова вздрогнул от ужаса перед угрозой ее распространения. Рассказываем, о том насколько опасна оспа, как проявляется, как ее удалось победить в прошлом веке и существует ли реальная угроза ее распространения по всему миру сейчас.
Первый случай заражения оспой обезьян в Европе был выявлен 7 мая этого года в Великобритании. Вопрос: откуда он мог появиться в благополучной островной стране, где не водятся дикие обезьяны? Оказалось, что заразившийся англичанин недавно вернулся из Нигерии, откуда и привез опасную болезнь.
Очаг распространения оспы обезьян — страны Центральной и Западной Африки, где вирус был идентифицирован в 1958 году. Первое заражение человека датируется 1970 годом, но никогда ранее оспа обезьян не распространялась за пределы стран-эндемиков. На сегодняшний день в мире подтверждены уже более 100 случаев заражения оспой обезьян, больше всего — в Испании, Португалии и Великобритании.
Первое заражение человека датируется 1970 годом, но никогда ранее оспа обезьян не распространялась за пределы стран-эндемиков. На сегодняшний день в мире подтверждены уже более 100 случаев заражения оспой обезьян, больше всего — в Испании, Португалии и Великобритании.
История оспы: от египетских фараонов до индейцев майя
Фото: Wikipedia.org
Сопроводительные рисунки к тексту из Флорентийского кодекса (1540—1585 гг.) индеец науа страдает от оспы (эпоха завоеваний испанцами центральной Мексики)
Название «оспа» произошло от старославянского слова «сыпь». В Европе эту болезнь называют научным термином variola vera. Это одна из древнейших болезней человечества.
Следы оспы были обнаружены археологами на лице мумии фараона Рамзеса V, правившего Древним Египтом в 1146 -1142 годах до н. э. В Индии даже существовала богиня оспы — злобная Мариатале, которая швырялась в людей своими ожерельями, и, якобы, там, где бусины касались тела, вмиг вспухали и наполнялись гноем оспенные пустулы. А в Корее эпидемии, по преданию, приносил дух, которого называли «уважаемый гость оспа».
А в Корее эпидемии, по преданию, приносил дух, которого называли «уважаемый гость оспа».
Во многих странах оспу считали карой богов. Первым, кто описал оспу как болезнь, стал персидский врач, алхимик Разес (Абу Бакр Мухаммад ибн Закария ар-Рази, живший в 865-925 годах). Считается, что именно он призвал держаться от заболевшего оспой подальше, чтобы не допустить эпидемии.
Фото: Wikipedia.org
Портрет ар-Рази
В Старый Свет оспа была завезена по морю в связи с появлением быстроходных кораблей, члены команды и пассажиры которых просто не успевали за время путешествия погибнуть или выздороветь от оспы, перенося вирус на новые континенты.
В эпоху великих географических открытий натуральная оспа попала в Южную Америку, где устроила настоящий апокалипсис. В XVI веке из-за испанского конкистадора Эрнана Кортеса, в отряде которого, видимо, оказался больной солдат, на территории Мексики умерло почти 3,5 миллиона человек и погибла древняя цивилизация майя.
Спустя два века вспышка оспы накрыла уже Северную Америку.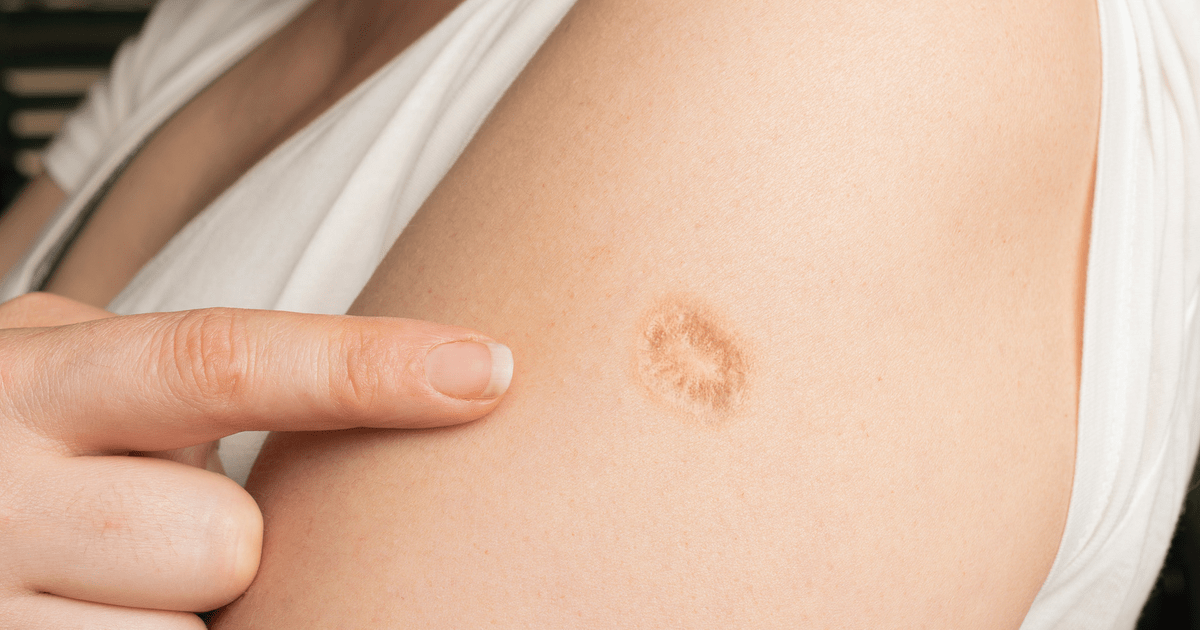
Первое биологическое оружие: XVIII век
Фото: akg/North Wind Picture Archives/EAST NEWS
Многие историки связывают первый в истории случай применения бактериологического оружия именно с оспой, с британскими военными во время осады форта Питт (на территории современного Питтсбурга) летом 1763 года.
Согласно легенде положение дел британцев было плачевным, английская колония оказались буквально вырезана коренным населением. И тогда Уильям Трент предпринял попытку заразить индейцев оспой.
К тому моменту в госпитале форта скопилось много вещей, принадлежавших оспенным пациентам. Коварный план предполагал вручение «дружественных» даров вождю племени оттава на предстоящих мирных переговорах. Предполагается, что были переданы одеяла и платки зараженных оспой англичан. Но в официальных отчетах упоминается лишь о еде и напитках.
Как бы там ни было, оспой индейцы инфицировались, но форт взять не смогли по другой причине: к британцам пришло подкрепление.
Симптомы, течение и варианты оспы
Следы оспы: родовое имя
Фото: East News
Оспа оставляет свой след не только на теле человека. В энциклопедическом словаре Брокгауза и Ефрона сказано, что в России в XVII-XVIII веках распространилось около десятка фамилий, которые связаны с оспой. Такие как Рябовы и Рябцевы, Корявины и Шадрины.
В книге «Ономастикон. Древнерусские имена, прозвища и фамилии» советского историка Степана Веселовского есть упоминание о фамилии Шадрин, которую носил чуть ли не каждый десятый опричник еще при Иване Грозном. А пошла она от древнерусского слова «шадровитый», то есть рябой.
Вспышки оспы веками уносили жизни людей разных стран по всему миру. В XVII- XVIII веках от оспы погибал каждый третий зараженный. Болезнь не знала иерархии, кося всех — от детей простолюдинов до высокопоставленных вельмож.
В 1730 году оспа унесла жизнь юного императора России Петра II — внуку царя Петра I было всего 14 лет.
Вакцинация: как это было в России и в мире в самом начале
Фото: Wikipedia.org
Томас Димсдейл — английский врач, вызванный из Лондона в 1768 году для введения в России прививок от натуральной оспы и Екатерина II
Уже было известно, что оспа передается через одежду, белье и контакт с инфицированным. Но главным стал факт — переболевшие становились невосприимчивыми к вирусу. Так появилась идея обмануть заразу.
Турецкие лекари попробовали брать корочки и гной из пустул оспенных больных и втирать инфицированный субстрат через небольшие надрезы в районе пупка, лодыжек и ладоней будущим наложницам гарема. Рискованно, но болезнь протекала легче и девичьей красоты не портила.
В 1718 году на эту процедуру, под названием «вариоляция» обратила внимание супруга английского посла в Турции Мэри Уортли Монтегю, путешественница и писательница. Несмотря на риск 2% летального исхода она привила своего пятилетнего сына Эдварда, и привезла эту методику в Европу.
Крайне рискованным, но, как оказалось, очень разумным шагом, стало решение Екатерины II первой в России сделать прививку от страшной болезни себе и сыну Павлу. В октябре 1768 года, в самый разгар пандемии, вакцинацию монархам провел английский врач Томас Димсдейл, за что был удостоен императрицей титула барона.
В октябре 1768 года, в самый разгар пандемии, вакцинацию монархам провел английский врач Томас Димсдейл, за что был удостоен императрицей титула барона.
Дворянский титул, герб и приставку к фамилии «оспенный» получил и донор оспенного материала шестилетний крестьянский мальчик Саша Марков.
Чуть позже была учреждена медаль «За прививание оспы», одну сторону которой украсил облик Екатерины Великой, а другую изображение греческой богини здоровья Гигиея, покрывающей своей накидкой семерых детей.
Мало того, императрица велела отлить специальный серебряный рубль и выдавать его каждой матери, которая приведет своего ребенка на прививку.
В тоже время в других странах было популярно мнение о том, что ослабленным должен быть не вирус оспы, а организм человека, поэтому перед прививкой людей полтора месяца ослабляли голодом и кровопусканием.
Турецкая методика не оправдала надежд британцев, где летальность показала не 2, а все 40%, в результате чего погибло 25 тысяч англичан. Необходимо было искать более гуманный способ защиты от оспы.
Необходимо было искать более гуманный способ защиты от оспы.
Поиски панацеи
Фото: East News
В конце XVII века простой английский врач Эдвард Дженнер обратил внимание, что дояркам передается вирус оспы коров, но болезнь проходит в легкой форме, по крайней мере, без смертельного исхода. А вот обычной оспой они потом не заболевают. Для проверки этой теории на практике Дженнер выбрал восьмилетнего сына своего слуги Фиппса.
«Вакцина» — от латинского «vacca» — «корова».
14 мая 1796 года Дженнер на глазах общественности ввел материал, полученный из оспенной корочки доярки. Мальчик перенес инфицирование в легкой форме. Но доктору необходимо было удостовериться, что иммунитет сработает и при инфицировании натуральной оспой. И спустя семь недель он снова провел вариоляцию, теперь уже применив материал опасной оспы. Юный Фиппс не заболел ни в тот раз, ни за пять последующих лет, в течении которых Дженнер несколько раз прививал ему черную оспу.
Фото: East News
Портерт Эдварда Дженнера
В 1978 году Дженнер опубликовал результаты опыта в отдельной брошюре, там же впервые упомянув термин «вакцина», от латинского «vacca» — «корова». Казалось бы, открытие панацеи от страшной болезни должно быть встречено овациями. Но общество решило, что вакцина превратит человека в корову. Доктор подвергся насмешкам, а привитые стали объектом карикатур. Смех утих в ближайшую пандемию, когда вакцинированные выжили, а оппоненты теории получили уродливые шрамы или умерли.
Казалось бы, открытие панацеи от страшной болезни должно быть встречено овациями. Но общество решило, что вакцина превратит человека в корову. Доктор подвергся насмешкам, а привитые стали объектом карикатур. Смех утих в ближайшую пандемию, когда вакцинированные выжили, а оппоненты теории получили уродливые шрамы или умерли.
Первая международная кампания по вакцинации: живая цепочка детей-сирот
Когда люди стали реже болеть оспой, встала проблема, где брать свежий материал для создания вакцин и как их перевезти в Южную Америку. Выход нашел в 1804 году личный врач испанского короля — Франциско Хавьер де Бальмис. Он предложил метод «живой цепочки». Довольно-таки жестокий, так как опять в нем задействовали детей.
Принцип строился на том, что пока судно месяц идет к берегам Америки, дети будут заражать друг друга. В сиротском приюте отобрали 22 мальчиков, не болевших оспой, двоих сирот привили перед отплытием, а после появления пустул, брали из них материал, которым прививали следующую пару детей.
Перекрестное заражение
Фото: East News
Несложно предположить, что все вышеперечисленные методики, мягко говоря, гигиеничностью не отличались. Вследствие чего возникла серьезная проблема перекрестного заражения. Материал не проходил обработку, а значит вместе с ним от донора можно было подхватить и другие болезни. Например, туберкулез.
Поэтому с 1898-о года приняли решение использовать материал только от специальных сертифицированных коров с известной родословной, а саму вакцину производить в лабораторных условиях.
Немецкий врач, микробиолог Роберт Кох предложил обрабатывать лимфу и корочки донорских коров глицерином. Метод дал хорошие результаты и его стали использовать повсеместно, от Европы до Америки и России.
Впоследствии, в 1936-ом году, уже Советский Союз первым в мире смог ликвидировать оспу на всей территории страны. Ни один очаг оспы не вспыхнул даже в период Великой Отечественной войны.
На грани
Шли годы, «железный занавес» еще стоял, но некоторым советским людям заграница приоткрыла свои двери. Одним из них стал мэтр плакатного цеха, художник Алексей Кокорекин. В 1961-ом году он съездил в Индию, откуда и привез оспу, хотя был привит.
Одним из них стал мэтр плакатного цеха, художник Алексей Кокорекин. В 1961-ом году он съездил в Индию, откуда и привез оспу, хотя был привит.
Мужчину госпитализировали с диагнозом грипп. На сыпь, характерную для натуральной оспы, обратила внимание молодая ординатор, но ее мнение в расчет не взяли и поместили больного в палату к гриппозным пациентам.
Почему прививка не сработала, неизвестно, то ли вакцина оказалась некачественной, то ли отметка в медкарте была поддельной. В конце декабря 1959 года Кокорекин скончался, а его тело кремировали.
История получила новый поворот. Патологоанатом заподозрил, что убила художника не оспа, а токсичная форма чумы. Однако эта версия не подтвердилась. Но, спустя пару недель Боткинскую больницу закрыли на карантин, так как и у других пациентов выявили тельца Пашена — вируса натуральной оспы.
Фото: Wikipedia.org
Боткинская больница
Угроза распространения эпидемии снова стала реальной. Милиция начала выявлять всех, кто находился в контакте с художником после его возвращения из Индии. Привезенные им сувениры были изъяты и сожжены, нашли подаренные друзьям вещи, и даже сданную в комиссионку безделушку.
Привезенные им сувениры были изъяты и сожжены, нашли подаренные друзьям вещи, и даже сданную в комиссионку безделушку.
Отследили все передвижения первого пациента вплоть до минуты с момента прилета. Всех, кто имел с ним контакт, включая летевших с ним пассажиров рейса, таможенников, таксиста, друзей и родных, участкового врача, пациентов и персонала больницы отправили на карантин.
Эти экстренные меры помогли предотвратить новую эпидемию страшной болезни.
Последний случай натуральной оспы в мире зафиксирован в Эфиопии в 1978 году. А уже в 1980-ом ВОЗ официально объявила о победе над оспой.
В настоящее время образцы оспенного биоматериала тщательно хранятся всего в двух лабораториях России и США.
Фото: Wikipedia.org
Фото вируса оспы под микроскопом
Но, к сожалению, утверждать, что оспа побеждена навсегда и абсолютно не приходится.
Народ Республики Конго, похоже, не собирается отказываться от приема в пищу мяса обезьян.
Кто знает, может в 2022-ом это и стало причиной возникновения случаев оспы обезьян у жителей Европы, Австралии, Канады, США и Израиля. Носителями могли стать и путешественники, и любители экзотической охоты, в случае укуса их зараженным приматом.
Носителями могли стать и путешественники, и любители экзотической охоты, в случае укуса их зараженным приматом.
А лекарства для лечения оспы по-прежнему нет.
Интересные факты
В Советском Союзе вакцинация против оспы была обязательна до 1980-го года, поэтому можно предположить, что часть населения России и союзных республик иммунизированы.
На фамильном гербе донора биоматериала для вакцинации Екатерины Великой и наследника империи Павла Саши Маркова изображена рука с явно выраженной оспенной пустулой.
Историки считают, что желание скрыть увечья кожи, пораженной оспой, привело к развитию косметической индустрии и моде на пудру, белила и румяна.
Нарушения координации рук и ног, а также следы на лице Иосифа Сталина (Джугашвили) — последствия перенесенной им в шестилетнем возрасте черной оспы.
По материалам передачи телеканала «Наука» «Истории болезней: натуральная оспа».
Пять историй о нулевых пациентах
Три случая, когда прививка могла не попасть к людям и это бы плохо кончилось
Стоит ли бояться пандемии оспы обезьян
Искоренение оспы | Smithsonian Institution
Чтобы пропустить текст и перейти непосредственно к объектам, НАЖМИТЕ ЗДЕСЬ
Вирусная оспа распространилась по торговым путям в Африке, Азии и Европе, достигнув Америки в 16 веке. Поскольку для выживания оспы требуется человек-носитель, она тлела в густонаселенных районах, вспыхивая полномасштабной эпидемией каждые десять лет или около того. Везде, где она появлялась, оспа вызывала слепоту, бесплодие, рубцевание и смерть.
Поскольку для выживания оспы требуется человек-носитель, она тлела в густонаселенных районах, вспыхивая полномасштабной эпидемией каждые десять лет или около того. Везде, где она появлялась, оспа вызывала слепоту, бесплодие, рубцевание и смерть.
В Африке и Азии оспу традиционно сдерживали путем вариоляции — преднамеренного заражения человека контролируемым случаем оспы для обеспечения пожизненного иммунитета. Вариоляция распространилась из Азии и Африки в Европу и Америку в 18 веке. У этой практики были свои опасности, поскольку у реципиентов вариоляции мог развиться полномасштабный случай оспы.
В 1798 году английский врач Эдвард Дженнер разработал более безопасную методику: прививку от коровьей оспы (вакка на латыни означает корова). Он основывал свое «открытие» на существующих народных знаниях, но предоставил научное доказательство его достоверности, испытав вакцину на маленьком ребенке.
В 1809 году, после опубликованного Дженнером отчета об успешном использовании вакцинации для предотвращения оспы, город Милтон, штат Массачусетс, предложил бесплатную вакцинацию всем своим жителям. В ходе трехдневной июльской кампании было привито более трехсот человек. Затем городские власти предприняли смелый шаг, устроив публичную демонстрацию, чтобы без сомнения доказать, что вакцина против коровьей оспы обеспечивает защиту от оспы. В октябре двенадцати детям, отобранным из привитых в июле, сделали прививку свежей вирулентной оспы. Пятнадцать дней спустя они были выписаны без признаков заражения оспой. Успех эксперимента побудил сторонников Милтона объявить «Он убит», предвосхитив идею «победить» оспу навсегда.
В ходе трехдневной июльской кампании было привито более трехсот человек. Затем городские власти предприняли смелый шаг, устроив публичную демонстрацию, чтобы без сомнения доказать, что вакцина против коровьей оспы обеспечивает защиту от оспы. В октябре двенадцати детям, отобранным из привитых в июле, сделали прививку свежей вирулентной оспы. Пятнадцать дней спустя они были выписаны без признаков заражения оспой. Успех эксперимента побудил сторонников Милтона объявить «Он убит», предвосхитив идею «победить» оспу навсегда.
Карточка, посвященная проверке эффективности вакцинации двенадцати детей в Милтоне, штат Массачусетс, 1809 г. В ответ производители инструментов разработали и запатентовали множество оригинальных вакцинаторов. Многие из этих инструментов использовали спусковой механизм; медицинские работники нажали на курок, выпустив иглу и вакцину. Врачи, которые получали небольшую плату за вакцинацию, также проводили вакцинацию руками, соскребая гной с вакцинированной руки, чтобы использовать его для другого пациента.
Патентная модель вакцинатора Джона Зирбеса, 1872 г. Патентная модель автоматического инструмента для вакцинации У. Гордона, ок. 1857 г. Вместо этого коровью оспу часто собирали непосредственно у коров и сушили на таких наконечниках из слоновой кости. Врачи использовали наконечники из слоновой кости и могли носить вакцину в переноске для парши, подобной этой, которая принадлежала врачу из Балтимора.
Деревянная коробка с наконечниками из слоновой кости, используемая для крупномасштабной вакцинации против оспы. Переносчик вакцинации против парши, доктор Ф. Э. Чатар, ок. 1826–1888 гг. Доктор Ф. Э. Чатард из Балтимора использовал этот небольшой золотой футляр для переноски струпьев, которыми его пациенты вакцинировались от оспы. Внутренняя часть содержит воск, чтобы сохранить паршу влажной. Парша предоставила вирусный материал, который использовался во время инокуляции.
По мере того, как угроза оспы отступала, люди иногда успокаивались, а уровень вакцинации снижался. Когда это происходило, часто возникали эпидемии оспы, в результате чего целые общины спешили пройти вакцинацию. Последняя вспышка оспы в Соединенных Штатах произошла в Нью-Йорке в 1947 году. Эксперты в области общественного здравоохранения остановили вспышку в течение нескольких недель, при этом погибло всего два человека, благодаря их быстрой вакцинации почти 6 миллионов жителей Нью-Йорка.
Когда это происходило, часто возникали эпидемии оспы, в результате чего целые общины спешили пройти вакцинацию. Последняя вспышка оспы в Соединенных Штатах произошла в Нью-Йорке в 1947 году. Эксперты в области общественного здравоохранения остановили вспышку в течение нескольких недель, при этом погибло всего два человека, благодаря их быстрой вакцинации почти 6 миллионов жителей Нью-Йорка.
Хотя оспа еще не была «убита», как уверенно заявляли жители Милтона в 1809 г., болезнь была на смертном одре к середине 20-го века. В 1958 году Всемирная организация здравоохранения взяла на себя обязательство искоренить болезнь во всем мире.
Д. А. Хендерсон, ведущий эпидемиолог, участвовавший в кампании ВОЗ по ликвидации оспы, пожертвовал многие предметы, собранные им во время кампании, Национальному музею американской истории.
Среди этих объектов божества оспы с Индийского субконтинента и народа йоруба из Нигерии. Шапона, бог йоруба, лелеял людей, давая им зерна, которые поддерживали жизнь, но он также использовал оспу (которая вызывала зернистые пустулы), чтобы наказывать людей. Хендерсон и другие эксперты в области общественного здравоохранения получили эти статуи на конференции ВОЗ. Шитала (Шитала), богиня оспы с Индийского субконтинента, использовала оспу, чтобы наказывать людей, когда они отказывались поклоняться ей. Когда люди согласились признать ее, она исцеляла больных оспой и даже воскрешала умерших.
Хендерсон и другие эксперты в области общественного здравоохранения получили эти статуи на конференции ВОЗ. Шитала (Шитала), богиня оспы с Индийского субконтинента, использовала оспу, чтобы наказывать людей, когда они отказывались поклоняться ей. Когда люди согласились признать ее, она исцеляла больных оспой и даже воскрешала умерших.
Слева, Сопона, бог оспы. Правильно, Шитала Мата, богиня оспы.
Плакат кампании Всемирной организации здравоохранения по вакцинации, 1966–1977 гг. Карточка идентификации оспы Всемирной организации здравоохранения, 1966–1977 гг. и требовалось меньше вакцины, чем другие методы вакцинации. Лучше всего то, что эти иглы можно стерилизовать и использовать повторно. Wyeth Laboratories, разработавшая раздвоенную иглу, отказалась от своих гонораров.
Раздвоенные иглы, 1965–1977 гг.
В 1967 г. работники ВОЗ вакцинировали 25 миллионов человек, но многие люди в восприимчивых районах остались непривитыми. Эскалация ликвидации (E2) теперь сосредоточена на сдерживании вспышек оспы в октябре, естественном сезонном минимуме передачи оспы. Предупреждение хотя бы одного случая за этот период может навсегда разрушить цепочку заболеваемости оспой. Успех E2 в разрыве цепей оспы сделал ликвидацию оспы возможной.
Эскалация ликвидации (E2) теперь сосредоточена на сдерживании вспышек оспы в октябре, естественном сезонном минимуме передачи оспы. Предупреждение хотя бы одного случая за этот период может навсегда разрушить цепочку заболеваемости оспой. Успех E2 в разрыве цепей оспы сделал ликвидацию оспы возможной.
В 19В 80 году ВОЗ провозгласила: «Оспа мертва!» В начале 2000-х опасения, что террористы могут захватить образцы вируса оспы из контролируемой лаборатории и выпустить их, заставили Соединенные Штаты реинвестировать в вакцину против оспы. Эти опасения оказались необоснованными, и пополненные запасы противооспенной вакцины так и остались неиспользованными.
Вакцина против оспы, ок. 1983 г., и раздвоенные иглы в стерильном дозаторе, ок. 1983 г.
Сегодня не только эти вакцины, но и сама оспа ушли в историю.
Рахима занимает особое место в истории оспы спустя годы после ее ликвидации: NPR
Рахима Бану, изображенная со своей матерью в Бангладеш в 1975 году, зарегистрирована как больная последним известным естественным случаем смертельной формы оспы.
Даниэль Тарантола/ВОЗ
скрыть заголовок
переключить заголовок
Даниэль Тарантола/ВОЗ
Рахима Бану, изображенная со своей матерью в Бангладеш в 1975 году, зарегистрирована как больная последним известным естественным случаем смертельной формы оспы.
Даниэль Тарантола/ВОЗ
Спустя более двух лет пандемии COVID-19 люди привыкают к мысли, что вирус не исчезнет. Ученые предсказывают, что COVID, вероятно, станет эндемическим заболеванием, постоянной частью нашей жизни, с которой нам придется научиться жить и справляться с ней.
На самом деле только одна человеческая болезнь была полностью искоренена: оспа.
«Оспа была одной из самых разрушительных болезней с тех пор, как человечество помнит свою историю», — говорит Даниэль Тарантола, который в 1970-х годах был медицинским работником программы Всемирной организации здравоохранения по искоренению оспы.
Даниэль Тарантола анализирует карту района Бангладеш 1975 года, на которой показаны места, где были обнаружены случаи оспы в регионе.
CDC/ВОЗ/Стэнли Фостер
скрыть заголовок
переключить заголовок
CDC/ВОЗ/Стэнли Фостер
Даниэль Тарантола анализирует карту района Бангладеш в 1975 году, на которой показаны места, где были обнаружены случаи оспы в регионе.
CDC/ВОЗ/Стэнли Фостер
У людей, зараженных оспой, появляется болезненная сыпь по всему телу. Самый смертоносный штамм вируса под названием Variola Major, убил почти треть своих жертв. Те, кто выздоравливал, обычно получали шрамы, а иногда и ослепляли на всю жизнь.
Самый смертоносный штамм вируса под названием Variola Major, убил почти треть своих жертв. Те, кто выздоравливал, обычно получали шрамы, а иногда и ослепляли на всю жизнь.
«Когда мы начали ликвидацию оспы, люди говорили: «Вы сумасшедшие, вы никогда не сможете искоренить оспу», — говорит Алан Шнур, эпидемиолог программы ВОЗ по борьбе с оспой.
В 1975 году Тарантола и Шнур базировались в Бангладеш, которая была последней страной в мире, где были зарегистрированы случаи Большая оспа. А осенью 1975 года они отправились в отдаленную деревню на острове в Бенгальском заливе, чтобы встретить недавно заболевшего малыша.
Этой малышкой была Рахима Бану, и ей предстояло занять выдающееся место в истории, как последнему известному человеку в мире, заразившемуся природной смертельной оспой.
После тысяч лет и миллионов смертей
Оспа циркулирует более 3000 лет. Самые ранние известные свидетельства болезни обнаружены на мумифицированных телах нескольких древнеегипетских фараонов, чья кожа усеяна характерными бугорками. По оценкам, в 20 веке вирус убил не менее 300 миллионов человек во всем мире.
По оценкам, в 20 веке вирус убил не менее 300 миллионов человек во всем мире.
В 1796 году английский врач доктор Эдвард Дженнер разработал вакцину от оспы — самую первую в мире вакцину. К началу 1950-х годов благодаря кампаниям вакцинации оспа была ликвидирована на Западе, но эта болезнь оставалась эндемичной во многих частях мира.
Это было изображение на карточке распознавания оспы, которую ВОЗ использовала в 1970-х годах, чтобы показать людям, как выглядит оспа.
ВОЗ
скрыть заголовок
переключить заголовок
ВОЗ
Это изображение на карточке распознавания оспы, которая использовалась ВОЗ в 1970-х годах, чтобы показать людям, как выглядит оспа.
ВОЗ
Затем, в 1967 году, Всемирная организация здравоохранения решила полностью искоренить вирус.
Врачи и эпидемиологи со всего мира путешествовали из страны в страну, где они сотрудничали с местными работниками здравоохранения. Они посещали рынки и ходили по домам, показывая людям фотографии оспы и спрашивая информацию о вспышках. Где бы они ни находили больного оспой, они изолировали его и вакцинировали всех в окрестных домохозяйствах.
К осени 1975 года Бангладеш была единственной страной, в которой еще оставались случаи Variola Major 9.0124, смертельная форма оспы. Но когда вы пытаетесь избавиться от болезни, как вы узнаете, что закончили?
Ликвидация оспы в Бангладеш
В Бенгалии оспа была известна как guti boshonto , или «весенняя сыпь», в честь сезона, когда передача инфекции была наиболее высокой.
Даниэль Тарантола, французский врач, был принят на работу в программу ВОЗ по борьбе с оспой в Бангладеш в начале 1970-х годов. Он присоединился к команде медицинских работников из более чем 20 стран, включая США и Советский Союз.
Он присоединился к команде медицинских работников из более чем 20 стран, включая США и Советский Союз.
В ноябре 1975 года Тарантола и несколько его коллег собрались в Дакке, чтобы отпраздновать важное событие: за два месяца их команда не получила ни одного сообщения об оспе.
«Кампания по искоренению оспы была изнурительной, — сказал Тарантола Радио Дневникам. «Итак, мы праздновали окончание очень трудного пути».
Штаб-квартира ВОЗ провела пресс-конференцию, чтобы объявить миру, что, по их мнению, они видели последний случай Variola Major 9.0124 . На следующий день Тарантола получил три телекса. Первые два были поздравительными.
Затем пришло третье сообщение от их коллег с острова Бхола в Бенгальском заливе.
«В поселке Куралия обнаружен один активный случай оспы», — гласило сообщение. «Дата обнаружения 14.11.75… подробности следуют».
«Это была довольно драматичная неудача, — говорит Тарантола.
Рахима Бану займет особое место в истории.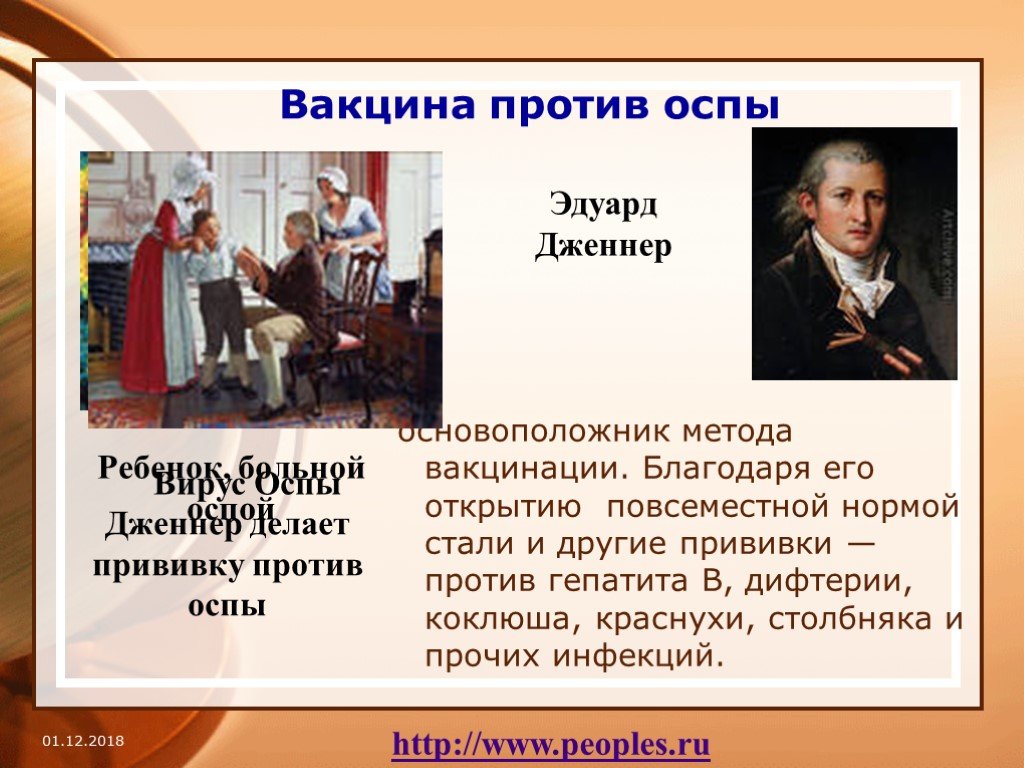
Даниэль Тарантола/ВОЗ
скрыть заголовок
переключить заголовок
Даниэль Тарантола/ВОЗ
Рахима Бану займет особое место в истории.
Даниэль Тарантола/ВОЗ
Телекс, который получил Тарантола, был о Рахиме Бану, малыше из отдаленной деревни Куралия. Ее семья жила в доме, построенном из листьев рогоза и с земляным полом. Ее отец был поденщиком, рыбачил и рубил деревья, а мать была домохозяйкой. Она была их первым ребенком.
Бану был частью цепи передачи оспы, которая оставалась незамеченной медицинскими работниками в течение нескольких недель. Первым заболел ее 10-летний дядя, который жил с семьей Бану.
«Я подошел к нему, прыгнул на него и начал играть с этими отметинами на его теле», — сказал Бану Radio Diaries через переводчика. «Той же ночью мама увидела, как у меня на лбу вылезли три прыща, а к утру они были у меня по всему телу».
Алан Шнур, американский эпидемиолог, посетил дом Бану вместе со Стэнли Фостером, главой программы ВОЗ по оспе в Бангладеш, чтобы подтвердить, что ее инфекция была оспой.
Алан Шнур разговаривает с бангладешскими эпидемиологами в 1975 году.
CDC/ВОЗ/Стэнли Фостер
скрыть заголовок
переключить заголовок
CDC/ВОЗ/Стэнли Фостер
Алан Шнур беседует с бангладешскими эпидемиологами в 1975 году.
CDC/ВОЗ/Стэнли Фостер
«В то время были гражданские беспорядки, поэтому было объявлено, что весь международный персонал ВОЗ находится в Дакке, — вспоминает Шнур. «Мы сели в джип и сгорбились. Я накинул на голову какую-то ткань, чтобы они не увидели, что этот международный сотрудник ВОЗ нарушает правила».
«Мы сели в джип и сгорбились. Я накинул на голову какую-то ткань, чтобы они не увидели, что этот международный сотрудник ВОЗ нарушает правила».
Путешествие включало ночной катер, поездку на катере и, наконец, прогулку до дома Бану.
Тарантола прибыл вскоре после этого и нашел мать Бану, сидящую на бамбуковой кровати, держащую своего ребенка, чье лицо, руки и ноги были покрыты белыми пятнами. Бану, испугавшись посетителей, заплакала. Тарантола сделал несколько черно-белых фотографий Бану, плачущей на руках у матери.
«Моя мама была в шоке, — говорит Бану. «Она не могла сказать ни слова».
Вопрос о сдерживании
Медицинские работники объяснили семье, что нужно сделать, чтобы болезнь не распространилась на соседей. Вся семья была изолирована в своем доме, а отцу Бану платили, чтобы ему не приходилось уходить на работу.
Соседи Бану были наняты, чтобы охранять дом ее семьи, ограничивать количество посетителей и следить за тем, чтобы все посетители были вакцинированы перед входом.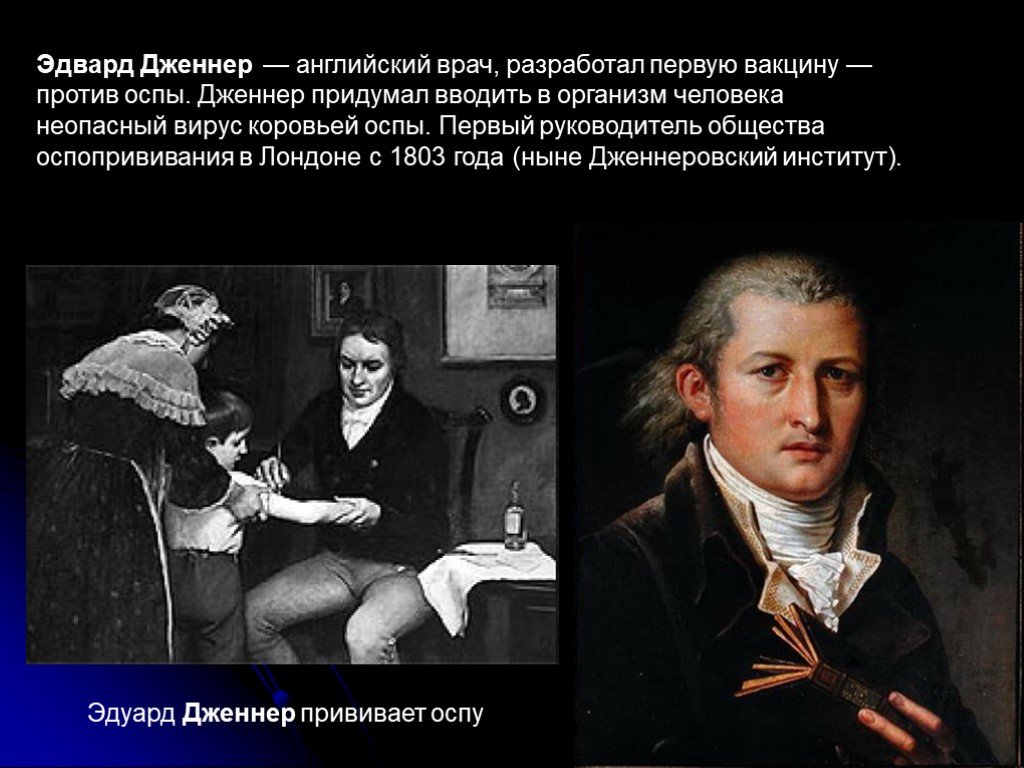
Дом, в котором вырос Рахима Бану, 1975 год.
Даниэль Тарантола/ВОЗ
скрыть заголовок
переключить заголовок
Даниэль Тарантола/ВОЗ
Дом, в котором вырос Рахима Бану, 1975 год.
Даниэль Тарантола/ВОЗ
«Они разбили три лагеря вокруг нашего дома, — говорит Бану. «Все в этом районе заработали на этом деньги».
Медицинские работники также наняли местных жителей в качестве волонтеров-вакцинаторов. В течение нескольких часов их обучали делать прививки своим соседям с помощью так называемой раздвоенной иглы, новшества в программе искоренения, которое позволяло успешно вакцинировать человека, используя всего лишь небольшую каплю вакцины.
После обучения команды приступили к вакцинации всех жителей в радиусе 1,5 миль от дома, в том числе более 18 000 человек.
Чтобы убедить местных жителей в безопасности вакцин, медицинские работники делали прививки на их глазах.
«Должно быть, я сделал себе прививку 10 000 раз в Бангладеш за то время, что был там», — говорит Тарантола. Поскольку он уже был привит, эти дополнительные прививки не оказали на него никакого действия.
Раздвоенная игла была инновацией, которая помогла победить оспу.
ВОЗ
скрыть заголовок
переключить заголовок
ВОЗ
Раздвоенная игла была инновацией, которая помогла победить оспу.
ВОЗ
Бригады вакцинаторов ходили от дома к дому среди ночи, чтобы убедиться, что они прибудут, когда люди вернутся с работы в поле.
«Я помню один дом, — говорит Шнур. «Это был двухэтажный дом, и этот парень открыл окно и сказал: «Ты с ума сошел? Два часа ночи. Что ты здесь делаешь? Уходи». Но Шнур продолжал стучать, объясняя они не могли уйти, пока все в доме не будут вакцинированы. В конце концов мужчина впустил их.
Конец оспы
После вакцинации и обыска в районе дома Бану в течение нескольких недель медицинские работники пришли к выводу, что поблизости не было других активных больных оспой.
Тем не менее, медицинские работники продолжали поиск случаев заболевания в Бангладеш еще два года, и только в декабре 1977 года оспа была объявлена ликвидированной в Бангладеш раз и навсегда. В течение этих двух лет в Эфиопии, а затем в Сомали была искоренена гораздо более легкая форма оспы, получившая название Variola Minor .
Оспа объявлена ликвидированной в мае 1980 года.
ВОЗ
скрыть заголовок
переключить заголовок
ВОЗ
Оспа объявлена ликвидированной в мае 1980 г.
ВОЗ
Наконец, в мае 1980 года Всемирная организация здравоохранения объявила, что оспа во всех ее формах исчезла навсегда. Вирус сейчас существует только в двух лабораториях, одна в России, другая в США.
Несмотря на усилия по искоренению других болезней человека, включая полиомиелит и малярию, по сей день программа ликвидации оспы остается единственной успешной во всем мире. И Тарантола, и Шнур объясняют это отчасти тем фактом, что оспа была очень заметным заболеванием без скрытых случаев.
«Вы могли это видеть, — говорит Шнур. «И именно поэтому COVID-19 так трудно контролировать, потому что люди ходят без симптомов и распространяют болезнь».
Рахима Бану (справа) и ее мать, сфотографированные в этом году.
Дил Афроуз Джахан
скрыть заголовок
переключить заголовок
Дил Афроуз Джахан
Рахима Бану (справа) и ее мать, фото этого года.
Дил Афроуз Джахан
Только когда она была подростком, Рахима Бану узнала, что она известна тем, что у нее был последний известный случай природного происхождения Variola Major в мире.
Бану вылечилась от оспы, и у нее не было долгосрочных проблем со здоровьем, кроме точечных шрамов по всему телу. По ее словам, из-за этих шрамов она подвергалась социальной дискриминации.
«Я не выгляжу красивой с этими шрамами», — говорит Бану. «Если бы у меня не было этой болезни, честно говоря, я мог бы выйти замуж за богатую семью».
Но Бану вышла замуж. Это был брак по расчету, и муж не видел ее до свадьбы, но принял. «Он любит меня такой, какая я есть», — говорит она.
Муж Бану работает поденщиком, водит фургон и работает на ферме; а Бану, как и ее мать, домохозяйка. У них четверо детей, младший из которых учится в восьмом классе. Семья живет в деревне недалеко от той, где она выросла. У нее есть несколько животных, в том числе много гусей, которые обеспечивают семью яйцами.
У нее есть несколько животных, в том числе много гусей, которые обеспечивают семью яйцами.
Рахима Бану возле своего дома с дочерью и мужем.
Дил Афроуз Джахан
скрыть заголовок
переключить заголовок
Дил Афроуз Джахан
Рахима Бану возле своего дома с дочерью и мужем.
Дил Афроуз Джахан
У семьи очень ограниченные финансовые ресурсы. Во время карантина из-за COVID-19 Бану иногда оставалась без еды, и она не может позволить себе отвести к врачу одну из своих дочерей, которая страдает от болезни, из-за которой у нее отекают руки.
Тем не менее Бану с благодарностью рассказывает о своей жизни.

