Содержание
Лихорадка Денге: симптомы, возбудитель, пути передачи
Лихорадка Денге – инфекционное заболевание, переносчиком которого являются насекомые. Патология имеет четкую географическую привязку и чаще возникает в странах Юго-Восточной Азии, регионах с субтропическим климатом на территории Австралии и Южной Америки. Из-за интенсивного развития туризма в указанных регионах случаи заболевания отмечаются и в других государствах, но они носят единичный характер. Ежегодно лихорадка Денге диагностируется у сотен тысяч жителей планеты, часть из которых не имеет возможности получить своевременную медицинскую помощь и вынуждена мириться с серьезными осложнениями инфекции.
Причины лихорадки Денге
Возбудитель заболевания – арбовирус Денге, который может находиться в организме москитов и членистоногих. Существует несколько его серотипов, каждый из которых дает в организме человека приблизительно одинаковую картину заболевания. Возбудитель устойчив к воздействию климатических факторов, однако, быстро погибает под воздействием УФ излучения и при резком повышении температуры окружающей среды.
Механизм передачи болезни «лихорадка Денге» связан с комарами рода Aedes, которые питаются кровью человека и животных. При укусе зараженного субъекта возбудитель проникает в кровь комара, где быстро размножается без вреда для организма «хозяина». Инкубационный период может составлять до 14 дней, после чего насекомое и его укусы становятся заразными. Достаточно одного контакта переносчика лихорадки Денге со здоровым организмом, чтобы вирус попал в его кровь, и началось интенсивное развитие заболевания.
В организме человека инкубационный период вируса длится около 7-15 дней, а острый этап – от 7 до 12 дней. Течение заболевания волнообразное и состоит из двух пиков повышения температуры тела, между которыми наблюдается ослабление симптомов. Однако это не повод прекращать начатое лечение, иначе риск рецидива и осложнений возрастает в разы.
Симптомы заболевания
После укуса комара вирус проникает в клетки лимфоузлов и сосуды, где начинается его интенсивная репликация.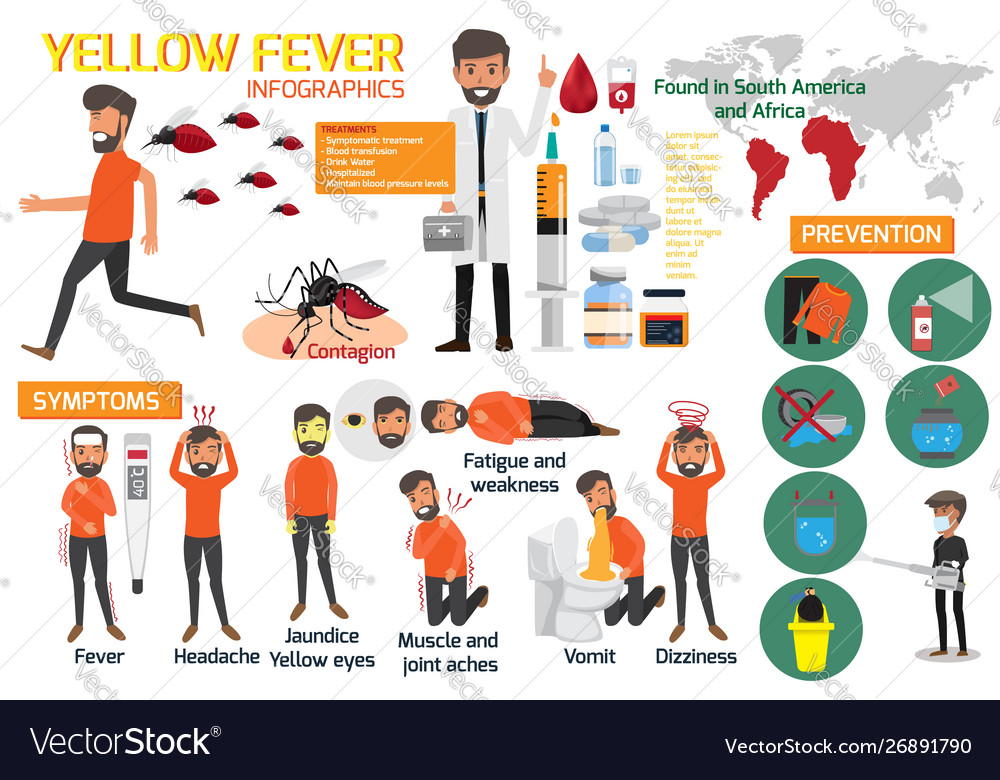 По мере увеличения объема патогенных частиц они распространяются по организму и проникают во внутренние органы, частично блокируя их функционирование. Возникает интоксикационный синдром, первым признаком которого является лихорадочное состояние.
По мере увеличения объема патогенных частиц они распространяются по организму и проникают во внутренние органы, частично блокируя их функционирование. Возникает интоксикационный синдром, первым признаком которого является лихорадочное состояние.
Также в числе симптомов лихорадки Денге:
- головная боль;
- обильные выделения из дыхательных путей;
- ломота в мышцах и суставах;
- рвота и тошнота, другие признаки расстройства пищеварительной системы;
- диарея;
- падение уровня артериального давления.
Формы заболевания
Симптоматическая картина позволяет классифицировать заболевание следующим образом:
Классическая форма лихорадки Денге. Чаще наблюдается при первичном поражении. Характерные симптомы – значительное повышение температуры тела, которое через 3 дня сменяется нормализацией состояния пациента, после чего лихорадка повторяется вновь.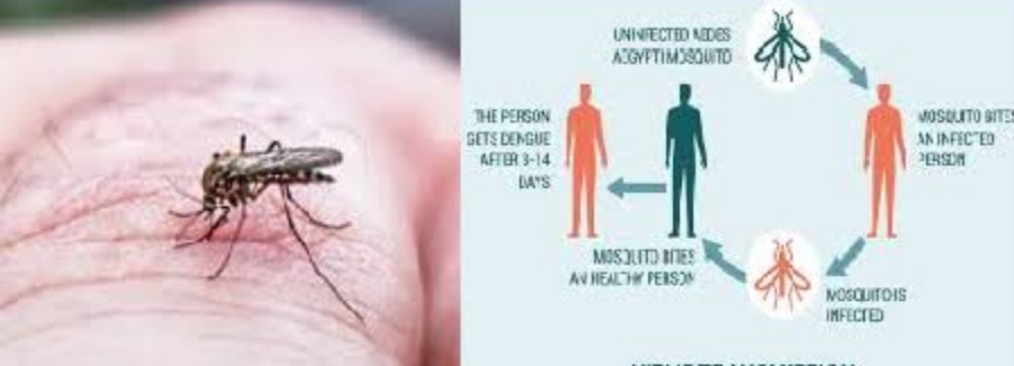 Также на заболевание указывают признаки интоксикации, боль в мышцах, дискомфортные ощущения в позвоночнике, отечность лица, неврологические нарушения в виде головокружения и бессонницы. Сыпь на теле, возникшая на начальном этапе заболевания, проходит спустя 3-7 дней. Высыпания могут напоминать скарлатину, иметь вид мелких кровоизлияний или выглядеть как волдыри.
Также на заболевание указывают признаки интоксикации, боль в мышцах, дискомфортные ощущения в позвоночнике, отечность лица, неврологические нарушения в виде головокружения и бессонницы. Сыпь на теле, возникшая на начальном этапе заболевания, проходит спустя 3-7 дней. Высыпания могут напоминать скарлатину, иметь вид мелких кровоизлияний или выглядеть как волдыри.
Геморрагическая форма. Чаще наблюдается у лиц, вторично инфицированных возбудителем лихорадки Денге. Инкубационный период может длиться до 10 дней, после чего проявляются симптомы в виде интоксикации, заторможенности и характерных высыпаний. Последние могут иметь вид от нескольких точек до обширного пятна, которое часто имеет осложнения в виде носовых кровотечений и внутренних кровоизлияний. Частицы крови наблюдаются в кале и моче пациента.
Лихорадка Денге у детей. В детском организме возбудитель дает о себе знать смазанными симптомами, что осложняет диагностику и не позволяет вовремя принять меры по лечению. Чаще у пациентов отмечаются такие симптомы лихорадки Денге, как синдром интоксикации, повышение температуры тела и сыпь, сухой кашель и осложненное дыхание. Длительность заболевания составляет около 7 дней.
Чаще у пациентов отмечаются такие симптомы лихорадки Денге, как синдром интоксикации, повышение температуры тела и сыпь, сухой кашель и осложненное дыхание. Длительность заболевания составляет около 7 дней.
Вероятность осложнений
Отказ пациента от обращения к врачу за помощью при лихорадке Денге может вызвать:
- отек и поражение головного мозга;
- воспаление нервов;
- отит;
- тромбофлебит;
- признаки токсического шока;
- преждевременные роды или внутриутробную гибель плода для беременных женщин.
Методы диагностики
Предварительный диагноз врач ставит уже на этапе первичного осмотра и сбора анамнеза. Безошибочными признаками лихорадки являются высыпания на коже, увеличение лимфоузлов, боль в суставах и мышцах, а также волнообразное развитие лихорадочного состояния. Если пациент недавно находился в странах, «опасных» с точки зрения заражения, его немедленно направляют на лабораторные исследования:
Точно установить факт заражения позволяет дифференцированная диагностика. Ее цель — исключить малярию, грипп, корь и краснуху, которые на начальном этапе заболевания имеют схожие симптомы.
Ее цель — исключить малярию, грипп, корь и краснуху, которые на начальном этапе заболевания имеют схожие симптомы.
Установить геморрагическую форму лихорадки Денге позволяет так называемая жгутиковая проба. На верхнюю конечность пациента накладывается жгут, после снимания которого спустя пять минут на коже можно заметить новые участки высыпаний.
Лечение
Обязательным требованием для пациента при лечении лихорадки Денге является немедленная госпитализация. Лечение осуществляется под строгим контролем врача и включает прием следующих препаратов:
- Обезболивающие и противовоспалительные средства.
- Снотворные и успокаивающие составы.
- Глюкокортикостероиды для устранения симптомов интоксикации.
- Антибиотики, уничтожающие возбудителей заболевания.
- Поливитаминные комплексы для поддержки иммунной системы.
Для предотвращения обезвоживания при лечении симптомов лихорадки Денге рекомендованы обильное питье и инфузионная терапия (капельницы) с препаратами глюкозы.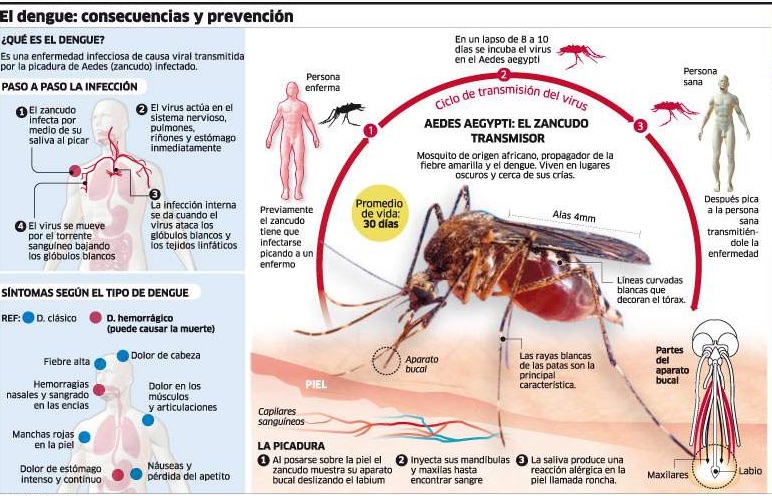
Диагностика и лечение лихорадки Денге в клинике АО «Медицина»
Обнаружив у себя признаки опасного заболевания после возвращения из стран тропического региона Азии, немедленно запишитесь на прием к инфекционисту клиники АО «Медицина». К вашим услугам собственный диагностический центр и амбулатория, где можно пройти лечебный курс под наблюдением специалиста. Каждому посетителю гарантировано внимательное отношение, конфиденциальность, полный спектр необходимых диагностических и лечебных процедур. Запись на прием осуществляется в онлайн-режиме и по указанным телефонам в рабочие часы.
Вопросы и ответы
Как передается лихорадка Денге?
Источник инфекции – кровь заболевшего человека, обезьян или летучих мышей. При укусе комара рода Aedes зараженная кровь попадает в организм насекомого, где возбудитель инфекции быстро размножается в благоприятных для себя условиях. При укусе здорового животного или человека инфекция проникает в организм пострадавшего, где скоро дает о себе знать характерными опасными симптомами.
Чем опасна лихорадка Денге?
При отсутствии своевременной медицинской помощи лихорадка Денге может стать причиной серьезных осложнений со стороны мозга, нервной системы и тканей печени. У заболевших могут развиться признаки следующих заболеваний:
- менингит, энцефалит;
- воспаления нервов;
- состояние острого психоза;
- отит;
- тромбофлебит;
- состояние токсического шока.
Для беременных заболевание опасно риском преждевременных родов и внутриутробной гипоксии плода.
Как диагностируется лихорадка Денге?
Для постановки диагноза «лихорадка Денге» часто бывает достаточно осмотра врача-инфекциониста. На заболевание указывают характерные признаки – увеличенные лимфоузлы, ярко-красная сыпь, боль в суставах и мышцах. Для подтверждения диагноза проводятся исследования крови методом полимеразной цепной реакции и серологическими методами. Узнать степень поражения внутренних органов позволяет биохимический анализ крови.
Узнать степень поражения внутренних органов позволяет биохимический анализ крови.
Рекомендации для туристов, выезжающих в страны с экваториально-тропическим климатом
Рекомендации для туристов, выезжающих в страны с экваториально-тропическим климатом
С каждым годом растет число тех, кто предпочитает проводить новогодние праздники в теплых экзотических странах. Из холодной российской зимы отдыхающие устремляются в страны Юго-Восточной Азии, Океании, Южной Америки, Карибского бассейна, Африки. Однако при планировании таких поездок важно помнить о том, что в странах с экваториально-тропическим климатом широко распространены инфекционные и паразитарные заболевания, многие из которых не встречаются или стали редкими в Российской Федерации.
Распространенные опасные инфекционные заболевания на популярных туристических направлениях это:
Таиланд – холера, малярия, мелиоидоз, корь, бешенство, лихорадки Денге, Зика, Чикунгунья;
Турция – лихорадки Конго-Крымская, Западного Нила;
Вьетнам – малярия, мелиоидоз, японский энцефалит, корь, лихорадка денге;
Филиппины – корь, бешенство, лихорадка Денге;
Доминиканская Республика – холера, малярия, лихорадки Денге и Зика;
Бали – малярия, лихорадки Денге и Зика;
Индия – холера, малярия, японский энцефалит, лептоспироз, сибирская язва, лихорадки Денге, Зика, Чикунгунья, Конго-Крымская.
Теплый влажный климат способствует длительному выживанию микроорганизмов в окружающей среде, активному размножению насекомых и гельминтов. Чаще всего инфекционные и паразитарные заболеваний передаются через воду, загрязненные и недостаточно обработанные продукты питания, кровососущих насекомых (комаров, блох, слепней, москитов, мошек, клещей и других), при контакте с больным человеком или загрязненным объектом окружающей среды, а также половым путем. Тропические инфекции часто сопровождаются поражением кишечника, кожи, глаз, различных систем и органов человека, нередко протекают в тяжелой форме и трудно поддаются лечению. Кроме того, в странах с жарким климатом имеется множество ядовитых растений и животных, способных нанести существенный и непоправимый вред здоровью человека. Чтобы отдых был полезным и страна пребывания оставила хорошие впечатления, важно заблаговременно уточнять сведения об эпидемиологической ситуации в стране куда планируется ехать на отдых.
Предлагаем для сведения информацию об основных путях передачи и мерах профилактики некоторых инфекционных болезней, имеющих международное значение.
Желтая лихорадка передается комарами, заразиться ею можно как в природных условиях, так и в городах. В природных очагах возбудитель может передаваться комарами человеку от обезьян и от больного. Инкубационный период, от момента заражения до первых признаков заболевания, составляет от 3 до 6 дней. Заболевание характеризуется высокой лихорадкой, геморрагической сыпью, поражением почек, печени, с развитием желтухи и острой почечной недостаточности. Течение болезни крайне тяжелое и в большинстве случаев имеет смертельный исход. По данным ВОЗ, ежегодно регистрируется примерно 200 тыс. больных, у 30 тыс. из них болезнь заканчивается летальным исходом. При выезде в страны Южно-Американского и Африканского континентов, где требуется обязательное проведение профилактических прививок, являющихся единственной мерой предупреждения этого опасного заболевания, необходимо получить однократную прививку, которая проводится не позднее, чем за 10 дней до выезда, иммунитет сохраняется в течение 10 лет, после чего проводится повторная прививка. Без международного свидетельства о вакцинации против желтой лихорадки выезд в неблагополучные страны (а это 47 эндемичных стран Африки и Центральной и Южной Америки), запрещается. Для жителей Костромской области вакцинация против желтой лихорадки с оформлением международного сертификата осуществляется в прививочных кабинетах МЧУ ДПО «Клиника Медекс Кострома» (г. Кострома, ул. Шагова, д. 205, ул.Малышковская, 38).
Без международного свидетельства о вакцинации против желтой лихорадки выезд в неблагополучные страны (а это 47 эндемичных стран Африки и Центральной и Южной Америки), запрещается. Для жителей Костромской области вакцинация против желтой лихорадки с оформлением международного сертификата осуществляется в прививочных кабинетах МЧУ ДПО «Клиника Медекс Кострома» (г. Кострома, ул. Шагова, д. 205, ул.Малышковская, 38).
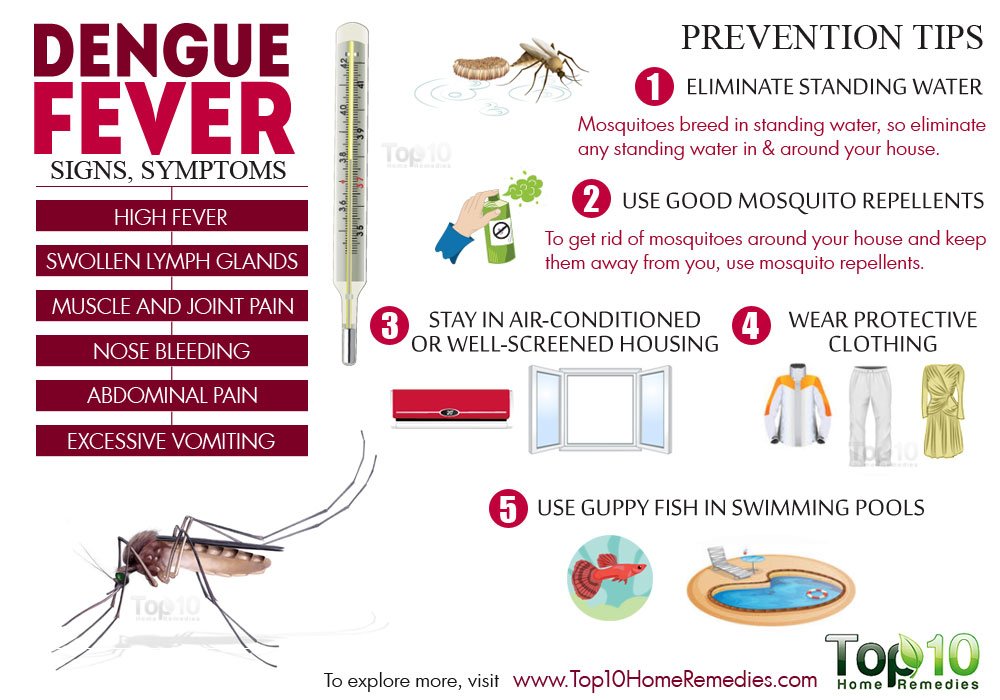
Лихорадка Денге — в настоящее время 128 стран Юго-Восточной Азии, Океании, Западной части Тихого океана, Африки, Америки, включая Карибский бассейн, являются эндемичными по лихорадке Денге. Многие из этих стран пользуются особой популярностью у российских туристов. Заражение происходило при посещении Таиланда, Танзании, Вьетнама, Мальдивских островов. Основными переносчиками лихорадки Денге являются комары определенного вида. В отсутствии переносчика больной человек не представляет эпидемиологической опасности. Для предупреждения заражений (малярии, лихородок: Денге, Зика, Западного Нила и других) необходимо обеспечить в помещениях засетчивание окон и дверей от проникновения переносчиков и защита от их укусов. Для личной профилактики от укусов насекомых следует использовать репелленты и электрофумигаторы, в жарких странах необходимо ночевать под пологом, обработанным перметрином, если в помещении отсутствует кондиционер. При возникновении лихорадочного состояния, тошноты, рвоты, жидкого стула, сыпи на кожных покровах и слизистых Вам следует немедленно обратиться к врачу для медицинского осмотра и обследования на инфекционные и паразитарные заболевания.
Для личной профилактики от укусов насекомых следует использовать репелленты и электрофумигаторы, в жарких странах необходимо ночевать под пологом, обработанным перметрином, если в помещении отсутствует кондиционер. При возникновении лихорадочного состояния, тошноты, рвоты, жидкого стула, сыпи на кожных покровах и слизистых Вам следует немедленно обратиться к врачу для медицинского осмотра и обследования на инфекционные и паразитарные заболевания.
Холера — географическая распространенность – по данным ВОЗ — Азия (Индия, Япония, Филиппины), Африка (Бенин, Бурунди, Гвинея, Зимбабве, Камерун, Конго, Малави, Мозамбик, Нигер, Сенегал, Танзания, Уганда, Чад). Источник инфекции – больной человек или носитель. Из организма человека возбудитель выделяется с испражнениями и рвотными массами. Заражение возможно при употреблении недоброкачественной воды, немытых овощей и фруктов, также через предметы обихода. Инкубационный период составляет 3 – 5 дней. Для холеры характерен жидкий стул, рвота. Каловые массы напоминают рисовый отвар. Постепенно у больного нарастает слабость, головокружение. Быстро развивается обезвоживание организма, температура обычно нормальная или понижена. Холера может проявляться и легким расстройством кишечника. Заболевание можно предупредить, соблюдая правила личной гигиены, мыть руки с мылом перед едой, после посещения туалетов, соблюдать требования к обработке овощей и фруктов, употреблять воду гарантированного качества.
Каловые массы напоминают рисовый отвар. Постепенно у больного нарастает слабость, головокружение. Быстро развивается обезвоживание организма, температура обычно нормальная или понижена. Холера может проявляться и легким расстройством кишечника. Заболевание можно предупредить, соблюдая правила личной гигиены, мыть руки с мылом перед едой, после посещения туалетов, соблюдать требования к обработке овощей и фруктов, употреблять воду гарантированного качества.
Малярия — тяжелое паразитарное заболевание, широко распространенное в странах с тропическим и субтропическим климатом. Заражение происходит при укусах малярийных комаров. Известны 4 формы малярии, из которых наиболее тяжелая — тропическая, распространенная в странах Африки. Инкубационный период составляет от 7 дней до 1 месяца при тропической малярии и до 3-х лет при других формах. Симптомы заболевания — повышение температуры, озноб, сильное потоотделение, головная боль, слабость. При тропической малярии без проведения своевременного лечения возможен смертельный исход в очень короткий срок от начала заболевания.
При возникновении заболевания по возвращению из-за рубежа, следует немедленно вызвать врача на дом, предупредить медицинского работника о пребывании за рубежом.
Управление Роспотребнадзора по Костромской области рекомендует учитывать данную информацию при планировании поездок.
Призыв к действию в случае отказа от вакцины против лихорадки денге
Emerg Infect Dis. 2013 авг.; 19(8): 1335–1337.
doi: 10.3201/eid1908.121864
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Редактору: Денге — одно из самых распространенных инфекционных заболеваний в мире; передача в настоящее время происходит в 128 странах. Хотя стратегии борьбы с вирусом денге (DENV) нацелены на борьбу с переносчиками и эпиднадзор за болезнями, разработка эффективной вакцины является святым Граалем профилактики.
Разработка вакцины против лихорадки Денге длилась многие десятилетия. Вакцина-кандидат (Санофи Пастер, Свифтуотер, Пенсильвания, США), содержащая все 4 серотипа DENV, проходит расширенные клинические испытания. Однако при введении школьникам в Таиланде эта живая аттенуированная четырехвалентная химерная вирусная вакцина против желтой лихорадки денге 17D показала значительную, но неполную эффективность против 3 из 4 серотипов DENV (DENV 1 [61,2%], DENV-3 [81,3%]. %] и DENV-4 [89,9%]) в группе, получавшей лечение, но без защиты от DENV 2, наиболее патогенного из серотипов DENV ( 1 ).
Однако при введении школьникам в Таиланде эта живая аттенуированная четырехвалентная химерная вирусная вакцина против желтой лихорадки денге 17D показала значительную, но неполную эффективность против 3 из 4 серотипов DENV (DENV 1 [61,2%], DENV-3 [81,3%]. %] и DENV-4 [89,9%]) в группе, получавшей лечение, но без защиты от DENV 2, наиболее патогенного из серотипов DENV ( 1 ).
Два наблюдения, полученные в ходе испытания эффективности в Таиланде, дают представление о защитном иммунитете, который может значительно улучшить вакцины второго поколения. Первое наблюдение заключалось в том, что однократная доза 4 живых аттенуированных химерных DENV, введенная подкожно в одно место, не смогла повысить типоспецифический защитный иммунитет против 4 серотипов DENV, и 2) дозы 2 и 3 вакцины Санофи Пастер, введенные детям в течение 1 года не удалось улучшить результаты эффективности. Эти результаты были получены, хотя 9У 1% детей до вакцинации были циркулирующие антитела к лихорадке денге или японскому энцефалиту, ко всем 4 DENV вырабатывались нейтрализующие антитела, а титры нейтрализующих антител повышались в 2–3 раза после введения 3 доз вакцины у 80–90% привитых детей.
Неспособность смеси из 4 химерных вирусов денге вызывать первичный ответ первичных нейтрализующих антител у нечеловеческих приматов и восприимчивых людей была выявлена в ходе доклинических испытаний и объяснена явлением интерференции ( 2 ). Хотя защитный иммунитет повышался у восприимчивых макак-резусов, инокулированных всеми 4 DENV в одном месте, инокуляция 4 химерных вирусов денге в 1 или 2 местах не приводила к нейтрализующему гуморальному ответу на все 4 DENV ( 3 ). Исследования первичных иммунных реакций человека на инфекцию лихорадки денге выявили важные участки прикрепления к вириону для нейтрализующих антител ( 4 ). Образцы сыворотки от детей, получивших ≥1 дозы химерной вакцины против лихорадки денге, теперь можно тестировать на первичные нейтрализующие антитела к каждому из 4 DENV. В качестве альтернативы можно выделить клетки, секретирующие антитела, и идентифицировать их продукты с помощью методов, описанных для детей, инфицированных лихорадкой денге, в Никарагуа (9). 0013 5 ).
0013 5 ).
Инфекции, вызванные двумя различными DENV, могут защитить от тяжелого заболевания при последующих инфекциях ( 6 ). Поэтому предполагается, что лица с нейтрализующими антителами к DENV защищены от инфекции. При клинических испытаниях вакцины Санофи Пастер неспособность нескольких бустерных доз обеспечить защиту была неожиданной, поскольку дети уже были в значительной степени невосприимчивы к предшествующему воздействию вакцины DENV или вакцины против японского энцефалита. Когда четырехвалентную химерную вакцину против лихорадки денге вводили детям и взрослым с частичным иммунитетом против денге на Филиппинах, после введения всего 2 доз вакцины наблюдался обширный ответ нейтрализующих антител (9).0013 7 ).
Мы считаем, что непредвиденные результаты испытания эффективности вакцины против лихорадки денге в Таиланде требуют новых методов оценки иммунитета против лихорадки денге. Миелоидные клетки являются основными мишенями инфекции денге у людей.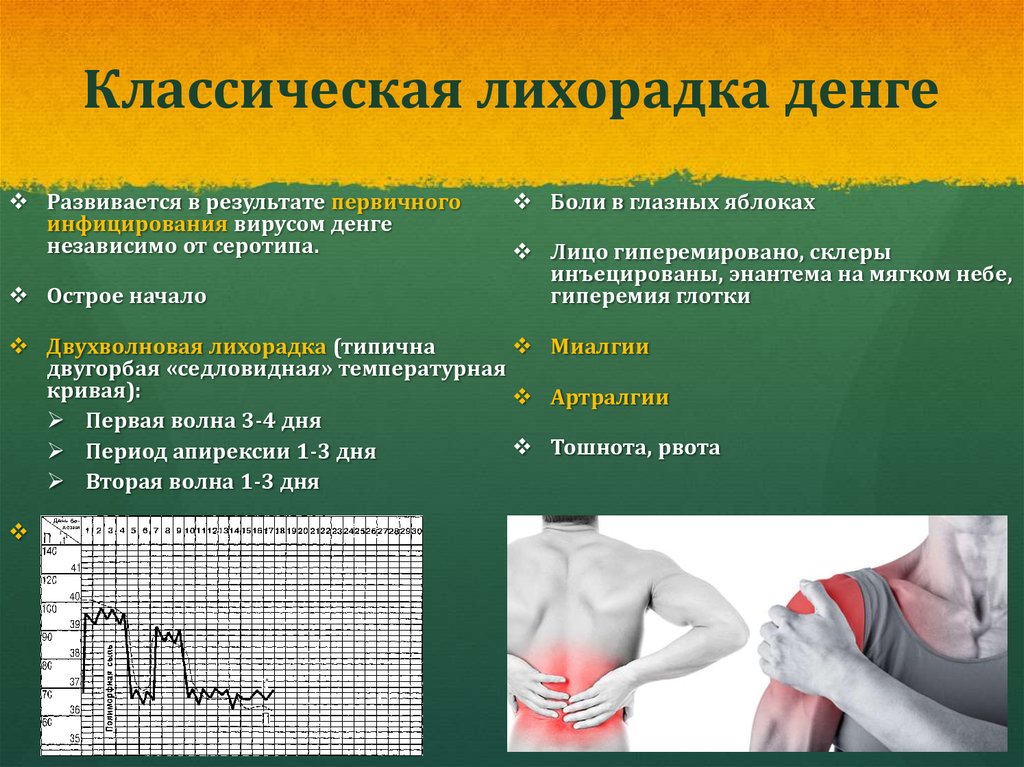 Мы и другие описали уникальные биологические реакции, когда комплексы вирус денге-антитело представлены миелоидным клеткам ( 8 ). Имеются данные о том, что титры нейтрализации DENV различаются при анализе одних и тех же антител в эпителиальных клетках и клетках, несущих Fc-рецептор (9).0013 8 ). Недавняя работа предполагает, что первичные моноциты и макрофаги могут по-разному реагировать на инфекцию иммунными комплексами DENV ( 8 ). В литературе существует несколько соответствующих исследований, и большинство из них сосредоточено на DENV-2. Детальные исследования врожденных иммунных ответов в миелоидных клетках человека с различными иммунными комплексами денге должны быть продолжены в ближайшее время.
Мы и другие описали уникальные биологические реакции, когда комплексы вирус денге-антитело представлены миелоидным клеткам ( 8 ). Имеются данные о том, что титры нейтрализации DENV различаются при анализе одних и тех же антител в эпителиальных клетках и клетках, несущих Fc-рецептор (9).0013 8 ). Недавняя работа предполагает, что первичные моноциты и макрофаги могут по-разному реагировать на инфекцию иммунными комплексами DENV ( 8 ). В литературе существует несколько соответствующих исследований, и большинство из них сосредоточено на DENV-2. Детальные исследования врожденных иммунных ответов в миелоидных клетках человека с различными иммунными комплексами денге должны быть продолжены в ближайшее время.
Насколько нам известно, только один раз тест in vitro правильно предсказал, какие дети будут восприимчивы или будут иметь латентные инфекции, сопровождающие вторую гетеротипную инфекцию денге ( 9 ). Это было определено путем использования образцов сыворотки, собранных до второй инфекции денге, и тестирования этих образцов сыворотки в низких разведениях на их способность защищать первичные моноциты человека от инфекции DENV-2 или антителозависимой усиленной инфекции.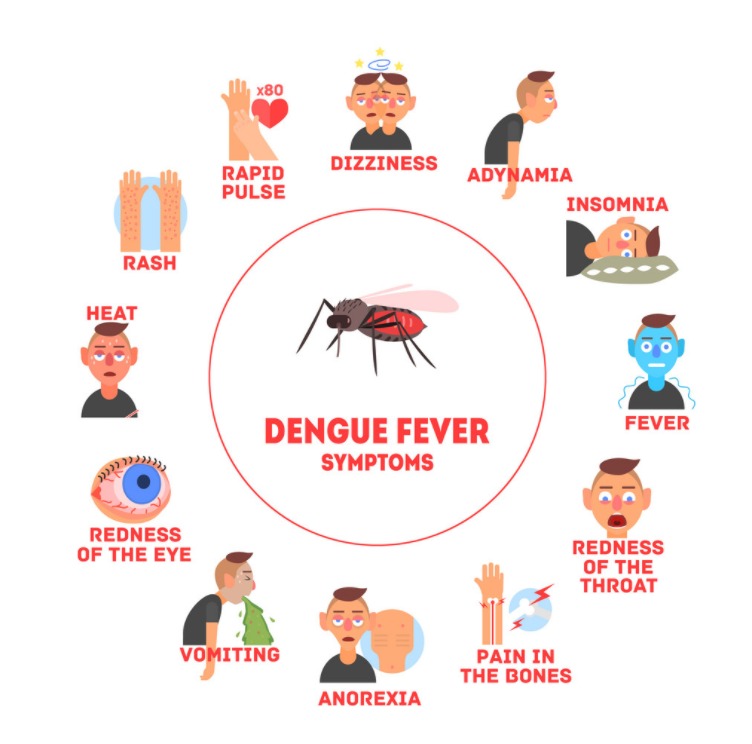 Во время разработки четырехвалентной химерной вакцины против лихорадки денге компании Санофи Пастер образцы сыворотки вакцинированных лиц регулярно тестировались на нейтрализацию DENV в эпителиальной клеточной линии ( 10 ). В дополнение к анализу антител, направленных на четвертичный сайт, описанному de Alwis et al. ( 4 ), мы предлагаем протестировать образцы сыворотки вакцинированных лиц на предмет нейтрализации всех DENV в первичных миелоидных клетках человека.
Во время разработки четырехвалентной химерной вакцины против лихорадки денге компании Санофи Пастер образцы сыворотки вакцинированных лиц регулярно тестировались на нейтрализацию DENV в эпителиальной клеточной линии ( 10 ). В дополнение к анализу антител, направленных на четвертичный сайт, описанному de Alwis et al. ( 4 ), мы предлагаем протестировать образцы сыворотки вакцинированных лиц на предмет нейтрализации всех DENV в первичных миелоидных клетках человека.
Хотя клеточные линии Fc-рецепторов человека могут быть удобны для анализа антител к DENV, решение об их использовании следует отложить до тех пор, пока не будет показано, что они моделируют первичные миелоидные клетки. Поскольку титры антител часто снижаются после вакцинации, способность образцов сыворотки вакцинированных лиц защищать от инфицирования миелоидных клеток 4 DENV следует изучать в течение многих лет. Изменения в системах измерения иммунного ответа in vitro после вакцинации против лихорадки денге могут обеспечить лучший суррогат защиты за счет приведения систем измерения антител в соответствие с нашим современным пониманием патогенеза этого сложного заболевания.
Рекомендуемая ссылка для этой статьи : Махалингам С., Херринг Б.Л., Холстед С.Б. Призыв к действиям в случае неудачи вакцины против лихорадки денге [письмо]. Emerg Infect Dis [Интернет]. 2013 август [ дата процитирована ]. http://dx.doi.org/10.3201/eid1908.121864
1. Sabchareon A, Wallace D, Sirivichayakul C, Limkittikul K, Chanthavanich P, Suvannadabba S, et al.
Защитная эффективность рекомбинантной живой аттенуированной четырехвалентной вакцины против лихорадки денге у тайских школьников: рандомизированное контролируемое исследование фазы 2b.
Ланцет. 2012;380:1559–67 . 10.1016/S0140-6736(12)61428-7 [PubMed] [CrossRef] [Google Scholar]
2. Guy B, Barban V, Mantel N, Aguirre M, Gulia S, Pontvianne J, et al.
Оценка интерференции между серотипами вакцины против лихорадки денге на модели обезьян.
Am J Trop Med Hyg. 2009;80:302–11. [PubMed] [Google Scholar]
3. Halstead SB, Casals J, Shotwell H, Palumbo N. Исследования по иммунизации обезьян против лихорадки денге. I. Защита от одиночных и последовательных вирусных заражений.
I. Защита от одиночных и последовательных вирусных заражений.
Am J Trop Med Hyg. 1973;22:365–74. [PubMed] [Google Scholar]
4. de Alwis R, Smith SA, Olivarez NP, Messer WB, Huynh JP, Wahala WM, et al.
Идентификация человеческих нейтрализующих антител, которые связываются со сложными эпитопами на вирионах денге.
Proc Natl Acad Sci U S A. 2012;109:7439–44. 10.1073/pnas.1200566109 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
5. Zompi S, Montoya M, Pohl MO, Balmaseda A, Harris E. Доминантный перекрестно-реактивный В-клеточный ответ во время вторичной острой лихорадки денге вирусная инфекция человека. PLos Negl Trop Dis. 2012;6:e1568. [Бесплатная статья PMC] [PubMed]
6. Гиббонс Р.В., Каланарой С., Джарман Р.Г., Нисалак А., Вон Д.В., Энди Т.П. и соавт.
Анализ повторных госпитализаций по поводу лихорадки денге для оценки частоты третьей или четвертой инфекции денге, приводящей к госпитализации и геморрагической лихорадке денге, а также последовательностей серотипов.
Am J Trop Med Hyg. 2007;77:910–3. [PubMed] [Google Scholar]
7. Capeding RZ, Luna IA, Bomasang E, Lupisan S, Lang J, Forrat R, et al.
Живая аттенуированная четырехвалентная вакцина против лихорадки денге у детей, подростков и взрослых в стране, эндемичной по лихорадке денге: рандомизированное контролируемое исследование фазы I на Филиппинах.
вакцина. 2011;29: 3863–72. 10.1016/j.vaccine.2011.03.057 [PubMed] [CrossRef] [Google Scholar]
8. Halstead SB, Mahalingam S, Marovich MA, Ubol S, Mosser DM. Внутреннее антителозависимое усиление микробной инфекции в макрофагах: регуляция заболевания иммунными комплексами.
Ланцет Infect Dis. 2010;10:712–22. 10.1016/S1473-3099(10)70166-3 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
9. Kliks SC, Nisalak A, Brandt WE, Wahl L, Burke DS. Антителозависимое усиление роста вируса денге в моноцитах человека как фактор риска геморрагической лихорадки денге.
Am J Trop Med Hyg. 1989;40:444–51. [PubMed] [Google Scholar]
10. Guy B, Barrere B, Malinowski C, Saville M, Teyssou R, Lang J. От исследований к фазе III: доклиническая, промышленная и клиническая разработка четырехвалентной вакцины Санофи Пастер против лихорадки денге.
Guy B, Barrere B, Malinowski C, Saville M, Teyssou R, Lang J. От исследований к фазе III: доклиническая, промышленная и клиническая разработка четырехвалентной вакцины Санофи Пастер против лихорадки денге.
вакцина. 2011; 29:7229–41. 10.1016/j.vaccine.2011.06.094 [PubMed] [CrossRef] [Google Scholar]
Вакцина против лихорадки денге: что нужно знать
Зачем делать прививку?
Вакцина против денге может помочь защитить от денге людей, переболевших денге в прошлом.
Денге вызывается одним из четырех вирусов, передающихся через укус инфицированного комара. Человек может заразиться любым из четырех вирусов денге. Заражение одним вирусом денге не защищает от заражения тремя другими вирусами. Ежегодно лихорадкой денге заражаются до 400 миллионов человек. Почти половина населения земного шара проживает в районах с риском заражения лихорадкой денге.
Большинство людей, инфицированных лихорадкой денге, не имеют симптомов или переносят заболевание в легкой форме.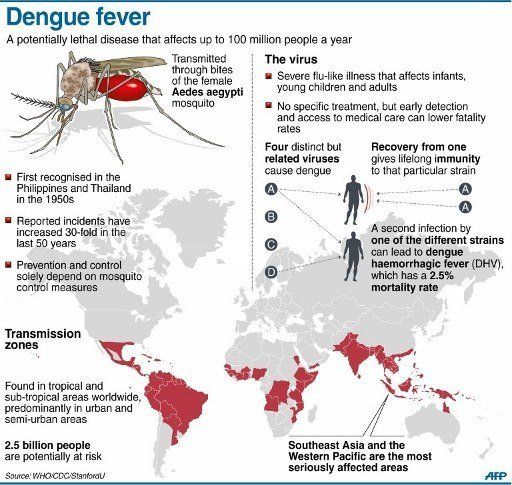
У некоторых людей, заболевших лихорадкой денге, внезапно возникает лихорадка с тошнотой, рвотой, сыпью и болью в глазах, мышцах, суставах или костях.
У меньшего числа людей с лихорадкой денге заболевание будет тяжелым. Тяжелая лихорадка денге требует неотложной медицинской помощи, требующей немедленной медицинской помощи в больнице. Госпитализация с лихорадкой денге чаще всего встречается у детей старшего возраста и подростков. Предупреждающие признаки тяжелой лихорадки денге появляются через 12–24 часа после исчезновения лихорадки и включают боль и болезненность в желудке, рвоту, кровотечение из носа или десен, кровь в рвотных массах или стуле, а также сильную усталость или беспокойство.
В редких случаях лихорадка денге может иметь серьезные последствия для печени, сердца, центральной нервной системы, почек, глаз, мышц или костного мозга. Тяжелая форма денге также может привести к смерти.
вакцина против денге
Вакцина против денгарета рекомендуется для детей от 9 до 16 лет ВОЗ:
.
 район, где лихорадка денге распространена , включая территории США Пуэрто-Рико, Американское Самоа и Виргинские острова США, а также свободно ассоциированные государства, включая Федеративные Штаты Микронезии, Республику Маршалловы Острова и Республику Палау
район, где лихорадка денге распространена , включая территории США Пуэрто-Рико, Американское Самоа и Виргинские острова США, а также свободно ассоциированные государства, включая Федеративные Штаты Микронезии, Республику Маршалловы Острова и Республику Палау
Вакцина против денге НЕ рекомендуется для путешественников.
Для получения вакцины ваш ребенок должен переболеть лихорадкой денге в прошлом, что должно быть подтверждено анализом крови. Вакцина может увеличить риск тяжелой формы денге и госпитализации у детей, у которых ранее не было денге, если они заразятся денге после вакцинации.
Детям необходимо 3 дозы вакцины против лихорадки денге. Вторую дозу следует ввести через 6 месяцев после первой дозы, третью дозу — через 6 месяцев после второй дозы.
Вакцину против лихорадки Денге можно вводить одновременно с другими вакцинами.
Поговорите со своим поставщиком медицинских услуг
Сообщите своему поставщику вакцин, если человек, получающий вакцину:
У него была аллергическая реакция после предыдущей дозы вакцины против лихорадки денге или у него есть какие-либо серьезные, опасные для жизни аллергии
Имеет ослабленную иммунную систему
Если женщина, получающая вакцину, беременна или кормит грудью, она должна обсудить преимущества и потенциальные риски вакцинации против лихорадки денге со своим лечащим врачом.
В некоторых случаях ваш лечащий врач может принять решение отложить вакцинацию против лихорадки денге до следующего визита.
Вакцинации могут быть подвергнуты люди с легкими заболеваниями, такими как простуда. Людям со средним или тяжелым заболеванием обычно следует подождать, пока они выздоровеют, прежде чем делать прививку от лихорадки денге.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риск реакции на вакцину
Болезненность, покраснение или отек в месте укола, усталость или слабость, лихорадка, головная боль, усталость или мышечная боль могут возникнуть после вакцинации против лихорадки денге.
Если человек, который никогда не болел лихорадкой денге в прошлом, получает вакцину против денге, он подвергается повышенному риску тяжелого заболевания, если заразится денге в будущем.
Люди иногда теряют сознание после медицинских процедур, включая вакцинацию. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный человек покинет клинику. Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните по номеру 9.0009 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие симптомы, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему отчетности о побочных эффектах вакцин (VAERS). Обычно этот отчет подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетите веб-сайт VAERS или позвоните по телефону 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и сотрудники VAERS не дают медицинских консультаций.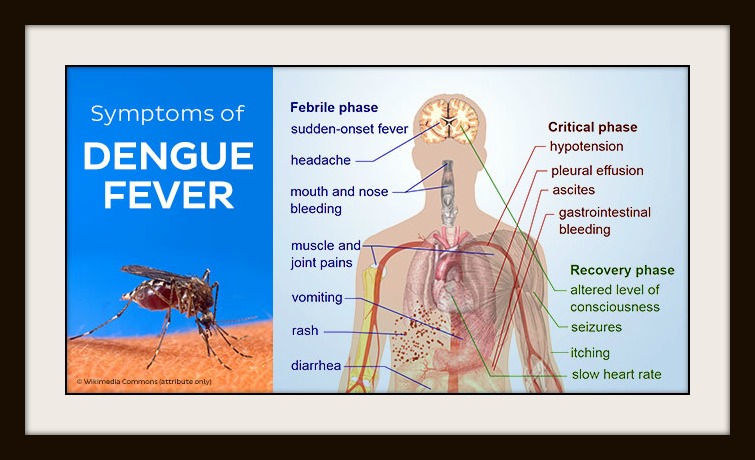

 район, где лихорадка денге распространена , включая территории США Пуэрто-Рико, Американское Самоа и Виргинские острова США, а также свободно ассоциированные государства, включая Федеративные Штаты Микронезии, Республику Маршалловы Острова и Республику Палау
район, где лихорадка денге распространена , включая территории США Пуэрто-Рико, Американское Самоа и Виргинские острова США, а также свободно ассоциированные государства, включая Федеративные Штаты Микронезии, Республику Маршалловы Острова и Республику Палау