|
|
||||||||||
|
Как проявляется аллергия на вакцину от кори? Аллергическая реакция на прививку от кориКак проявляется аллергия на вакцину от кори?
ПричиныВакцины сами по себе не могут быть аллергенами, причина кроется в их составляющих. Ответ иммунной системы человека в виде аллергической реакции происходит на такие компоненты вакцины, как:
Существует международный консенсус – «Аллергические реакции на вакцины» (ICON), опубликованный в 2016-м году Всемирной Организацией Аллергии (WAO). Это результат исследований специалистов в области аллергии со всего мира. Там говорится, что вакцина содержит элементы яичного белка, но в очень маленьком количестве (менее 1 нанограмма). Таким образом, наличие аллергии на яичный белок, не может быть противопоказанием к использованию вакцины, и перед вакцинацией не нужно проводить предварительную диагностику аллергии. Следовательно, аллергия на прививку от кори не рассматривается, как реальная угроза жизни и здоровью. СимптомыПроявления аллергии могут быть такими:
Аллергия на вакцину от кори, как правило, проявляется в течение нескольких минут – часов с момента её введения. Для учета риска здоровью достаточно вести наблюдение за прививаемым ребенком (или взрослым) на протяжении данного времени и, в случае подозрений на аллергическую реакцию, быстро обратиться к врачу. О противопоказаниях для детейЕсли обратиться к мировой практике проведения вакцинации, то существует очень мало реальных противопоказаний, у нас же их намного больше, включая много достаточно спорных. Самое значимое из них – это знаменитое ОРВИ и «красное горло». Учитывая то, что в первые годы жизни ребенка его иммунитет только формируется, наличие таких заболеваний вполне можно считать нормальным явлением. Но, так как дети часто болеют, их не прививают вовремя. Очень распространено заблуждение о том, что перед прививкой нужно сдавать общий анализ крови и мочи, в результате чего тратится много времени на бессмысленные походы в поликлиники. Факт существования аллергии на прививку от кори не должен препятствовать вакцинации, так как проблемы, вызванные инфекционными заболеваниями, могут иметь более высокую опасность для жизни, чем проявления аллергии. allergick.com Вакцинация во время вспышки кори: Кому необходима повторная прививка. Противопоказания и аллергия29.01.2018 – Главный детский иммунолог Киева рассказал, как не заболеть корью и как ее лечить. Вспышки кори распространяются во всех украинских регионах. Только в течение первых двух недель 2018 года корью заболели уже 74 пациента, тогда как за весь прошлый год было зафиксировано 114 таких случаев. Каковы шансы, что болезнь перерастет в эпидемию, и как это предотвратить? Как защитить себя и семью от тяжелого инфекционного заболевания, спасет ли прививка в период вспышки инфекции, и которых вакцин следует остерегаться? Как часто делать прививку от кори? Есть ли противопоказания к вакцинации, и как не заболеть людям, которые ее не прошли? Как лечат болезнь, и какие осложнения она может дать? На все эти и многие другие вопросы в эфире программы «Время Online» ответил доцент кафедры детских инфекционных болезней и детской иммунологии НМАПО имени П.Л. Шупика, кандидат медицинских наук Федор Лапий. Читайте также: Врач-инфекционист Федор Лапий: Дифтерия придет в нашу жизнь внезапно, а не будет разгоняться медленно, как корь – На данный момент в Украине эпидемия или вспышки кори? Какая разница между этими терминами? Это игра слов. Это, знаете, как мы придумаем себе называть то, что происходит в Украине. Есть определенные определения терминов. Меры, принимаемые во время вспышки эпидемии – абсолютно одинаковые. Мы должны вакцинировать не привитых людей, изолировать пациента. Пациент становится заразным через пять дней от момента появления сыпи и до того он тоже может быть заразным. Собственно, от того, как мы будем называть это – эпидемия или вспышка – суть ситуации абсолютно не меняется. Мы имеем трагические смертельные случаи, имеем рост заболеваемости корью. То, что люди сейчас пошли вакцинироваться и защищать своих детей – это очень хорошо, потому что это немножко сдерживает появление новых случаев кори. Это не означает, что корь у нас сегодня или завтра закончится. Я не пугаю, упаси Боже. Вы можете вакцинировать своего ребенка и завтра идти в бассейн, школу, садик – и ваш ребенок будет защищен. Если это сделает максимальное количество людей, значит, мы даем меньше шансов вирусу кори циркулировать среди нас и вызвать новые заболевания и новые летальные случаи. – Возможна ли аллергическая реакция на вакцину? Возможна. Аллергия – это понятие очень-очень специфическое. Вы можете иметь аллергию на конкретные вещества и на много аллергенов не иметь аллергии. Аллергическая реакция на вакцину может быть именно на компоненты вакцины. Они случаются – но такие случаи аллергической реакции – очень-очень редко выявлены. На самом деле, у вас гораздо больше шансов получить удар молнии, чем получить тяжелую аллергическую реакцию на вакцину. Если брать определенные мифы, то в состав вакцины от кори-паротита-краснухи (КПК) может входить следовое (очень минимальное) количество яичного белка – овальбумина или вирус кори (вирус эпидемического паротита). Для той вакцины, которую мы используем сегодня, его (вирус) выращивают с использованием фибробластов – клеток куриных эмбрионов, поэтому какое-то остаточное количество куриного белка туда может попасть. Вместе с тем, исследование, которое мы имеем на сегодня, и руководство, которое применяется, например, в Великобритании, Соединенных Штатах, Израиле, четко говорит: наличие тяжелой аллергической реакции от употребления куриного белка не является противопоказанием для вакцинации против кори, краснухи и свинки. Никакой взаимосвязи между аллергией на куриный белок и самой вакциной не существует, поэтому, сегодня в этих странах есть четкая рекомендация вакцинировать, даже если есть тяжелая аллергическая реакция при употреблении куриного яйца. В Украине это четко не прописано. Я надеюсь, что в 2018 году у нас будет внедрено много реформ, которые дадут нам возможность жить лучше, но если брать такие нюансы относительно противопоказаний для применения вакцинации, то уже сейчас рабочая группа работает для того, чтобы дать больше детализации на вопросы по аллергии на куриный белок. Если мы говорим, может ли быть, аллергическая реакция на саму вакцину, то ответ – да, может быть. Но это крайне редкие случаи. И проводить параллели «я употребляю куриное яйцо – у меня будет аллергическая реакция на вакцину», по современным данным, это абсолютно не связанные вещи. – Можно ли гарантировать, что не будет рецидива кори или проявлений аллергических реакций на вакцину у ребенка? Кто должен нести ответственность за такие случаи? Вероятнее всего, в этом конкретном случае речь идет о атипичном дерматите. Дело в том, что атипичный дерматит дебютирует у детей старше двух-трех месяцев, и это никак не зависит от вакцинации. Кроме того, скажу вам, что много родителей, например в Литве, верят в то, что вакцинация лечит атипичный дерматит. И действительно, вакцинация может влиять на ход атипичного дерматита – уменьшить его проявление. Это абсолютно два разные, независимые друг от друга события. Атипичный дерматит, как правило, дебютирует у детей старше трех месяцев и обостряется осенью, зимой – в так называемую холодную пору года. Я сейчас объясню, почему родители в Литве считают, что вакцинация лечит атипичный дерматит. В Украине ждут ремиссии, когда кожа будет чистой. И, как правило, она становится чистой летом, когда много ультрафиолета, много солнца. А когда начинается вакцинация осенью (а это период для обострения атипичного дерматита), родители потом обвиняют врачей, что после того, как была ремиссия, вакцинация спровоцировала у них обострение атипичного дерматита. В Литве не ждут ремиссии – они вакцинируют весной, когда атипичный дерматит еще не вошел в ремиссию, кожа еще имеет поражение и после этого родители говорят: «Слушайте, нам после вакцинации так было хорошо! В течение теплого периода у нас была чистая кожа». Правильно, потому что впереди было лето. Это параллельные друг другу, абсолютно не связанные между собой события. Но, к большому сожалению, совпасть – это вполне возможно, и детей с атипичным дерматитом в Украине достаточно много. – Раньше во время эпидемии врачи не советовали делать вакцинацию, потому, что тогда неизвестно, инфицирован человек или нет. Как вы прокомментируете такой тезис? Никогда врачи такого не советовали. Это миф. И я вам приведу пример. Когда мы говорим, что есть травма, есть инфицированная травма, то мы после травмы делаем экстренную профилактику столбняка. Если есть укус животного, возможно бешеного, мы проводим экстренную профилактику бешенства. Если мы говорим о кори, то очень хорошо было продемонстрировано, и это такая рутинная рекомендация, что если вакцинация сделана в первые 72 часа после контакта с больным корью, и вы заразились, вакцина эффективно предупредит у вас болезнь. Поэтому вы не заболеете, а если и заболеете, то очень легко. Если вы уже инфицированы, вакцинация отнюдь не усложнит течения вашего заболевания. – Объясните, что такое вакцина от КПК, как она действует, и почему иммунитет начинает защищать нас. Что происходит в организме человека? В довакцинальный период – до того, как вакцина стала доступной, – а это случилось в конце 60-х годов, и была введена в календарь прививок в Советском Союзе в 70-е годы (конец 1960-х годов и начале 1970-х годов), корью болели все. Это была обязательная инфекция. Так же, как на сегодня ветрянка. Никуда вы от нее не убежите, и тем более, когда у вас появятся свои дети, они вам ветрянку принесут из садика, если вы не переболели в детстве. К большому сожалению, вы встретитесь с ветрянкой во взрослом возрасте. То же было и с вирусом кори. Когда вы контактируете с вирусом кори, у вас формируется естественный иммунитет. В результате болезни вы дважды не болеете. Но за этот естественный иммунитет вы платили вторую цену, эта цена – жизнь. Умирали, и тогда один из 100 случаев заканчивался смертью, не только осложнениями. Было необходимо создать вакцину, и над этим начали работать. Сначала разработали вакцину, которая содержала убитые (инактивированные) вирусы кори, то есть неживые. И дети все равно болели. Вакцина оказалась неэффективной. От этой идеи сейчас отказались. И создали так называемую, ослабленную вакцину, вакцину, содержащую живые, но ослабленные вирусы кори. Есть определенные возможности ослабить возбудитель заболевания. Это явление открыл в конце XIX века французский ученый Луи Пастер – что микроорганизмы не размножаются у нас в организме, а в пробирке (если говорить по-простому, по-народному), то они теряют способность вызывать заболевание, но могут сохранить способность контактировать с иммунной системой и формировать иммунитет. Это именно называется атенуация. Когда это явление открыли, это стало поводом для того, чтобы создать такие живые вирусные вакцины. И, еще раз подчеркиваю, это специально подобранные вирусы, которые размножались вне организма человека – в так называемых условиях in vitro. Они при этом теряли способность вызывать заболевание, но сохраняли способность контактировать с иммунной системой, учить ее бороться, вырабатывать иммунитет того, как это происходит во время заболевания. На сегодня мы используем комбинированную вакцину от трех инфекционных заболеваний – против кори, краснухи и «свинки», или, как говорят медики – эпидемического паротита. Против всех этих трех инфекций используют живую вакцину, содержащую живые, но ослабленные вирусы, специально отобранные и ослаблены для того, чтобы не вызвать заболевания, но на них вырабатывался иммунитет. Мы можем спорить, что там может быть немного ниже уровень антител, как иммунный ответ, но он защищает от повторных случаев совсем не хуже, чем перенесенная болезнь. Значит, мы платим небольшую цену за то, чтобы получить иммунитет, но не платим цену жизни за приобретенный естественный иммунитет. Мы на сегодня используем именно живые ослабленные вирусы. Когда мы говорим о том, что мы эти вирусы вводим подкожно (можно вводить внутримышечно, но традиционно вакцину вводят подкожно), иммунная система распознает вирусы. Вирусы могут давать не больше двух генераций размножения. Далее они генетически запрограммированы, больше не размножаться. Наша иммунная система их распознает и формирует иммунитет, который сохраняется у нас десятки лет, а считают – пожизненно. Нужно ли третью дозу (рутинную) обычно вводить? Сейчас таких данных нет. Есть достаточно надежные данные, которые свидетельствуют: двух доз достаточно. Если вы ответили на вакцину, а это соответствует 98% на две дозы, то этого хватит, чтобы приобрести иммунитет, подобный тому, который формирует естественная инфекция. – Надо ли повторять вакцинацию тем, кто делал ее еще с советских времен в школах? Нет, не надо, правда, здесь есть определенные особенности, связанные с тем, когда вы родились. В Советском Союзе вакцину сначала вводили для детей до 1 года – это менее эффективно, но, учитывая тяжесть заболевания, хотели как-то уберечь детей первого года жизни от кори. Но, еще раз подчеркиваю: это менее эффективно, чем делать вакцину после года. Потом долгое время была однодозовая схема вакцинации. Она неплохо работала, потому что многие люди еще получали вирус из природы. Вирус активно циркулировал – это было на протяжении 70-х и 80-х годов, и только практически в конце 80-х и уже в 90-е годы была введена двухдозовая схема вакцинации в СССР и Украине. Это когда ребенок должен получить две дозы вакцины, и у нас было регламентировано в 12 месяцев (правда, в период от 12 до 15 месяцев), а вторая доза у нас традиционно была рекомендована в шесть лет. Сейчас эта рекомендация остается в силе, когда вторую дозу мы вводим в шесть лет. При этом вторую дозу мы вводим не как ревакцинацию (для усиления иммунитета). Вторая доза нужная для подчистки тех, кто не ответил на первую дозу. Например, в Австрии, Германии, Франции или Швейцарии ребенок получает вторую дозу через месяц после первой. Обычно, на втором году жизни. Вторая доза подчищает тот процент, который не ответил на первую дозу. Во многих странах Европы вторую дозу вводят с трех-четырех лет или от трех до пяти или шести лет. Это такой возрастной интервал, когда вводят вторую дозу. В США вторую дозу вводят от четырех до шести лет. Но она не является ревакцинальной дозой для восстановления или усиления иммунитета, подобно ревакцинации против дифтерии-столбняка. Против дифтерии-столбняка взрослый человек должен каждые десять лет проходить ревакцинацию. Там совершенно другие принципы. Здесь – именно подчистки. – Что указывает на то, что человек не ответил на первую дозу вакцины? Если мы говорим о взрослых, и человек не знает, имеет ли он иммунитет, а бывают еще ситуации, когда существуют противопоказания к вакцинации, можно проверить наличие антител, а именно – иммуноглобулина G к вирусу кори. Если они есть, значит, вы имели контакт или с вакциной вируса, с диким вирусом. Этот контакт был – значит, вы уже имеете иммунитет. А если мы говорим про рутинную процедуру, то есть вторая доза подчищает и, конечно, в условиях целой страны никто не может себе позволить обследовать всех, кто был вакцинирован и кто не ответил на первую дозу. Представьте себе: ежегодно в Украине без неподконтрольных территорий рождается 400 000 детей. Если они были вакцинированы, то все эти 400 тысяч должны быть обследованы после первой дозы, чтобы найти 5%, которые не ответили на первую дозу. Но это никак не проявляется, поэтому это невыгодно даже с экономической точки зрения, поскольку такой анализ стоит дороже, чем вакцина. К тому же, надо брать венозную кровь. Гораздо проще подчистить и обеспечить ребенку защиту путем введения второй дозы, чем сначала обследовать, потом найти 5%, чтобы их вакцинировать. Практически нет таких стран, которые могут себе такое позволить. Но если у вас есть сомнения, что вы были вакцинированы, что вы получили одну дозу и не знаете, есть ли у вас иммунитет, вы можете в индивидуальном порядке проверить наличие иммунитета к кори. – Как это можно сделать? Государство сегодня обеспечивает контроль над корью. Это так называемый мониторинг за случаями кори. Существуют лабораторные центры, которые отбирают образцы крови специально с расчетами – у кого, когда, как для того, чтобы установить, что у нас происходит с корью. Или это корь, сколько случаев кори, чтобы она была лабораторно подтверждена. Если мы говорим о вашем собственном желании проверить у себя иммунитет к кори, вы обращаетесь в частный медицинский центр, частную лабораторию, потому что это – ваше желание проверить у себя иммунитет. Этого не надо делать для рутинной вакцинации, для программы иммунизации. Если у вас есть иммуноглобулин G – значит, вы имеете иммунитет к кори. – Если ребенка только что вакцинировали, является ли она носителем кори? Он не является носителем болезни. У вакцинированных людей, действительно, удавалось выделить из слюны вирус краснухи, но не доказано, и даже опровергнуто, что вакцинированный является источником инфекции. Можно выделить вирус, да. Передать вирус другому человеку – нет. Поэтому в мире вакцинированных людей против кори, краснухи и «свинки» не изолируют от не вакцинированных. Даже от людей, которые имеют очень тяжелые нарушения иммунитета, которым «живая» вакцина – противокоревая, противокраснушная, против эпидемического паротита противопоказана, их не изолируют и им разрешено контактировать, потому что можно выделять вирус, но передачи нет, он не является источником инфекции. – Какие могут быть последствия вакцинации и кому она противопоказана? Можно ходить в бассейн, можно заниматься спортом. 99,9% не ощущают никаких последствий, кроме того, что их укололи. Может немного болеть место инъекции. Но это не связано с вакциной, это связано с инъекцией. Так же, когда вы загнали занозу в палец – вы будете чувствовать определенный дискомфорт от раны, от инъекции. Очень незначительный процент – это 1-2% – могут иметь не раньше четвертого дня повышение температуры, которое за сутки проходит. В 1-2% может появиться сыпь, не ранее четвертого дня, которая за сутки проходит. Это очень незначительная цена за то, чтобы не болеть в течение нескольких недель, не иметь осложнений и не умереть от кори. – Нужно ли обращаться в случае таких проявлений к врачу? Конечно. Но обращаться к врачу нужно не потому, что вы были вакцинированы, а потому что вы имеете симптомы. Если у вас очень высокая температура, которая плохо сбивается; другие симптомы – судороги, кашель, нарушение сознания, вы должны обратиться к врачу. Особенно актуально для детей – это тяжелая диарея и тяжелый понос. Вы должны обратиться к медикам, независимо от вакцинации. Корь можно увидеть и пациента можно изолировать, если болезнь протекает с клиникой. Есть и не очень выраженные клинические симптомы кори – у некоторых пациентов вы можете выделять вирус и ходить в поликлинику. Когда есть полнота клиники (заболевания), то конечно, пациент будет изолирован. А вот краснуха у детей очень часто протекает субклинически, без явных клинических проявлений. Вы выделяете вирус и здесь, действительно, ваш ребенок будет источником инфекции. Для женщины второй-третьей беременности, не иметь иммунитета к краснухе, это опасно. Краснуха для беременных очень опасна, потому что вирус может поразить ребенка, которого она вынашивает. Ваш ребенок будет источником инфекции для вас или для другой беременной, которая будет стоять рядом, в садике для беременной воспитательницы, которая не имеет иммунитета к краснухе. У нас примерно 15-20% женщин того периода, когда они могут забеременеть, и не имеют иммунитета к краснухе. Краснуха протекает достаточно легко именно у многих детей, и обнаружить ее просто так нельзя. Но ребенок будет контактировать со многими женщинами, которые могут быть беременны. – В Украине уже зафиксированы случаи, когда врачи, что работали с больными корью, заражались инфекцией. Как можно это объяснить? Дело в том, что у нас нет обязательной вакцинации врачей, в отличие от других стран. Моя коллега работает акушером в Канаде. Там медиков обязательно ежегодно вакцинируют против гриппа, КПК, гепатита В, чтобы они, контактируя с беременными, не подвергали их опасности. Кроме того, у врачей высокие шансы заболеть, потому что они контактируют с биологическими жидкостями и могут подхватить гепатит В. Это уже определенные профессиональные риски. Врачей там (в Канаде) не допускают к работе не вакцинированных. Это обязательно. У нас такой обязательности нет. Но дело в том, что большинство людей, которым за 40, и которые родились в начале 1970-х годов, в 1960-е годы, должны иметь иммунитет, приобретенный путем болезни или однократной вакцинации. Многие из тех, кто родился позже, были вакцинированные или вакцинированы одной дозой и среди тех, младше 45 лет, много медицинских работников. Они действительно могут не иметь иммунитета к кори и составлять ту долю больных, что сейчас есть в Украине. Например, есть сообщение о смерти медсестры 47 лет… – Возможна ли смерть человека после вакцинации? Если вы попадете под автомобиль – да. Через 90 лет – да, от онкологии в 70 лет – да. Чем опасна вакцина? Как и другие лекарственные средства, вероятен анафилактический шок. Мы уже говорили о тяжелых аллергических реакциях. Их вероятность намного меньше, чем шансы получить удар молнией. Но, если говорить о молнии, мы также имеем определенные оговорки – не разговаривать по телефону, не стоять под деревом во время грозы. Когда мы говорим о вакцинации и о редких случаях, которые случаются один на миллион, то у вас под рукой должен быть адреналин. Если появляются симптомы, угрожающие жизни, а они появляются буквально в первые секунды-минуты после момента введения вакцины. Поэтому мы говорим, что 30 минут стоит оставаться в медицинском учреждении. Потому что, когда что-то произойдет, этот случай один на миллион, он должен произойти в медицинском учреждении, и это происходит буквально на кончике иглы. Это такие редкие случаи! У нас, в Украине, были случаи смерти в стоматологическом кресле от анафилактического шока, во время введения обезболивающего препарата. Были случаи смерти в гинекологических отделениях, где женщина приходила на прием, ей проводили определенные процедуры, обезболивали препаратами, возникал анафилактический шок, и врачи не имели под рукой адреналина и не могли оказать помощь. Это медицинская халатность, это преступление. Когда мы говорим о вакцинации, то приказы регламентируют, мы учим, мы проверяем, и каждый раз говорим: пусть оно никогда не понадобится – ни через 20, ни через 30, ни через 50 лет, но у вас под рукой должен быть адреналин. Точка. – Мы говорили о том, что после шести часов от момента открытия вакцины ее уже нельзя использовать, она становится вредной. Какова симптоматика? Что может произойти? Вакцина КПК не содержит веществ, которые будут убивать бактерии, если вдруг они туда попадут. Это так называемая контаминация, потому что мы придерживаемся максимальной стерильности, берем отдельную стерильную иглу, протыкаем крышку, набираем. Мы говорим: «Не оставляйте иглы. Вы должны набрать дозу, иглу достать и после этого поставить вакцину в холодильник в темное место». Но вакцина не содержит консерванта. Она не защищена от бактерий. И если она будет стоять дольше, и возможно, через иглу при проколе, из-за нарушения целостности крышки туда проникнет какая-то бактерия, это будет подобно тому, как произошло заражение продукта и его ввели вам в инъекции. Последствиями могут быть абсцессы, но это связано с нарушением, когда вакцину хранят на следующий день. А это очень редкие случаи. Опять-таки, мы отмечаем, что там, где проводят вакцинацию и хранят вакцину, не должны хранить никаких других лекарственных средств. Мы имеем отдельные кабинеты прививок. Мы постоянно об этом говорим. Пользуясь, случаем, обращусь к «тайным покупателям». Если вы увидите, что там, где хранится вакцина, стояли какие-то другие лекарственные средства, пожалуйста, жалуйтесь. Сообщайте письменно, говорите о том, что в конкретном месте, вам показалось (я не говорю, что это точно), выявлен такой факт. Писать можно в Департамент здравоохранения, экспертный центр, Государственную службу лекарственных средств. О таких случаях надо сообщать. Таким способом мы выявим халатность. – Через какое время после введения вакцины КПК вырабатывается поствакцинальный иммунитет? Очень быстро. Я уже отмечал, что вакцина уже может иметь эффективность даже после того, как у вас состоялся контакт, возможно, произошло инфицирование. Если провести вакцинацию в первые 72 часа от момента контакта, вакцина очень эффективна. Дальше идут очень сложные иммунологические понятия, потому что есть клеточный иммунитет, имеется иммунологическая память, есть авидность и аффинность антител, это специфичность антител, но если мы даже проведем вакцинацию после контакта в первые 72 часа, она сработает. – У ребенка после прививки комплексной вакциной в полугодовалом возрасте начались эпилептические судороги. Лечить это пришлось 2,5 года. Надо ли делать ему прививки? Считаю, что надо. На сегодня у нас много опыта, и я имею в виду не только в Украине, а в мире, о том, что надо и безопасно делать вакцинацию пациентам с эпилепсией. Опять-таки, я понимаю мнение родителей, которые считают, что после вакцинации появились эпилептические приступы, но есть много исследований и есть практика. Я консультирую большое неврологическое отделение в Киеве, меня вызывают на разные случаи, на эпилептические припадки в том числе. В Украине было много периодов, когда вакцины не было, и многих детей не вакцинировали, а эпилепсия никуда не исчезла и дебютировала в три, четыре, шесть месяцев у не вакцинированных детей. Есть прекрасный пример Японии, где в 1970-е годы благодаря политикам врачи не были на стороне этого решения, вся вакцинация по стране была смещена на два года. Детей в первые два года жизни в Японии не вакцинировали. Никуда не исчезли ни симптомы внезапной смерти малышей, ни неврологические заболевания. Они дебютировали и совпадали раньше с вакцинацией, ни эпилепсия, которая дебютировала в три, четыре, пять, шесть месяцев жизни, которая раньше совпадала с вакцинацией. Это был замечательный пример для всего мира, потому что в Японии все те проблемы, в которых обвиняли вакцины, не исчезли, а они вакцинировали с двух лет. К ним пришел коклюш в 1989 году. Тогда 41 ребенок умер от коклюша. На сегодня в Японии вернули вакцинацию в первый год жизни. Эпилепсия и вакцинация – это параллельные и независимые друг от друга процессы. К большому сожалению, эпилепсией болеют как вакцинированные люди, так и не вакцинированные. И вакцина не могла вызвать эпилептические судороги. Мы об этом рассуждали в 70-е годы. Тогда считали, что вакцина может быть причиной энцефалита (поражения нервной системы, воспаления головного мозга). Тогда у нас было недостаточно данных, а на сегодня их достаточно, и мы уже отрицаем аллергии, подобные яичному белку. Значит, мы уже имеем достаточно надежные данные, что вакцина не вызывает энцефалита. Единственная вакцина, что может быть причиной энцефалита – и это доказано – это вакцина против натуральной оспы, которую прекратили использовать в 1979 году, потому что исчез вирус натуральной оспы. Но, опять-таки, надо взвесить риски и выгоды. От натуральной оспы 50% больных умирали. Мы выбрали для себя вакцинацию, и мы предотвращали смерти от натуральной оспы. Были очень редкие случаи – где-то один на несколько сотен тысяч, где вакцинальный вирус натуральной оспы – ветрянки – мог поразить нервную систему. Но в 1979 году мы сделали последние прививки против натуральной оспы. Вируса не существует, поэтому даже эти редкие побочные эффекты исчезли. – Какая разница между одноразовыми прививками для тех, кто родился в начале 1970-ых годов и тех, кто родился позже? В советские времена (я сразу извиняюсь, могу немного ошибиться с годами) начали вводить вакцину до 1 года, но дело в том, что до года у многих детей могут еще циркулировать материнские антитела, перешедшие от матери во время беременности через плаценту к ребенку. Эти антитела будут влиять на формирование иммунитета. И много детей не выработали иммунитет. Кроме того, вакцину усовершенствовали, она становилась более термостабильной, более качественной, лучше формировала иммунитет, и на замену той вакцине, которую использовали в конце 1960-х – 1970-х годах, пришла более качественная, лучшая вакцина в плане формирования иммунитета. И на то время однодозовая схема советской вакцины была менее термостабильной. Она была эффективной, но она не так хорошо формировала иммунитет, чем вакцина, которую мы имеем на сегодня. – Когда ввели двух дозовую вакцинацию? С 1987 года примерно, но я могу ошибиться. Именно поэтому те, кто был вакцинирован в советские времена, защищены в меньшей степени. Если у вас есть подозрения или беспокойство, можно провериться, есть ли иммунитет. – Сейчас, если иммунитета нет, надо делать двукратную вакцинацию? Детям мы проводим двукратную вакцинацию. Взрослым – если вы сомневаетесь, что у вас есть иммунитет, или ваши данные потеряны; вы знаете, что вы болели корью; у вас нет возможности проверить иммунитет, можно сделать одну дозу и, в принципе, можно считать, что вы защищены. Она не повредит. Исследования, которые есть в мире, свидетельствуют о том, что третья доза для рутинной иммунизации (по календарю) не нужна. Но с точки зрения индивидуального подхода, то есть, если вы попали в 2%, не ответили на первые две дозы, она вам поможет «подчистить» в небольшом проценте, добавить еще какую-то долю в иммунитет. – Если первую прививку сделали в четырехлетнем возрасте, когда сделать следующую? Зависит от того, где вы проживаете. Во многих странах вам сделают прививку в возрасте от четырех до шести лет. У нас предусмотрена вакцинация в шесть лет. Если у вас нет известных контактов с больным корью, ваше окружение вакцинировано, в вашем окружении (например, в детском садике) нет случаев кори, сделайте в шесть лет. Это плановая вакцинация второй дозой. Но если в вашем садике, и на это есть рекомендация Минздрава на сегодня, в вашем окружении есть больной корью, то вторую дозу вы можете сделать раньше. Эти рекомендации доведены медицинским работникам приказом №1082 от сентября 2017 года. Указано: если был контакт с больным корью у ребенка, который имеет одну дозу, вторую дозу можно сделать раньше, чем в шесть лет. Это может быть в два, три или пять лет, и ее зачисляют как вторую дозу в шесть лет. – Есть ли какие-то болезни, которые могут быть противопоказаниями для прививки? Могут быть болезни и состояния, при которых вакцинация КПК противопоказана, например – беременность. Это не означает, что мы имеем данные, что вакцинация опасна. Это наши теоретические рассуждения. Естественно, что специальных исследований, чтобы вакцинировать беременных, наблюдать за ними, никто не проводил, но случаи, когда женщину случайно прививали – были. И это не единичные случаи, когда вирус, который был в вакцине, не влиял на течение беременности. Но беременность – это противопоказание. Если женщина родила ребенка и кормит его грудью, ее можно вакцинировать. Это если мы говорим о состояниях. Мы говорим о том, что у детей до 12 месяцев может плохо сформироваться иммунитет и это есть предостережение, или условно – противопоказание. Поэтому мы вакцинируем с 12 месяцев. Если вакцинацию проводят в 12 месяцев, она не засчитывается. Противопоказанием является тяжелая аллергическая реакция, но здесь не столько на компоненты вакцины, с которыми вы сталкивались в вакцинах, например – куриный белок или желатин. Сейчас во многих цивилизованных странах четко указано, что наличие тяжелой аллергической реакции от употребления куриного яйца или пищевых продуктов, содержащих желатин, не является противопоказанием для вакцинации. Если уже происходит реакция, то это аллергическая реакция на саму вакцину и тогда уже дальше, действительно, вакцинировать нельзя. Но риск таких реакций – один на миллион. Есть такое противопоказание, как тяжелый иммунодефицит, химиотерапия при онкологических заболеваниях или при трансплантации костного мозга. Если вам делали трансплантацию костного мозга по каким-либо причинам (будь то врожденные нарушения иммунитета, онкологическое заболевание), то вакцинация против КПК разрешена через два года после трансплантации костного мозга. Есть еще такой нюанс – если человеку вводили препараты крови, например свежезамороженную плазму во время операции или иммуноглобулины по каким-либо причинам, то вакцинацию необходимо отложить минимум на три месяца. Это прописано в приказе. Бронхиальная астма не является противопоказанием к вакцинации. Приведу, к сожалению, неприятный случай. Умер ребено businessforecast.by Аллергия и прививка от кори: malyshiВсем здравствуйте! Имеется мальчик 1 год 5 месяцев. Четыре месяца назад у него неожиданно случился отек и мы с ним попали в больницу под капельницы. Я не знаю был ли это просто отек или отек Квинке, или все отеки считаются Квинке,? т.к. никто мне такой диагноз не озвучивал. Выписку я не видела... Распишу подробнее как это случилось: сын был с бабушкой в гостях . Бабушка решила, что ребенок голодный и сделала ему омлет, до этого я давала сыну только желток. Где то через пол часа бабушка заметила, что у ребенка подпух глаз. Решили вызвать скорую, т.к. ничего от аллергии в доме не было. Скорая ехала около 30 минут, может даже больше. Звонили - ругались, но в скорой отвечали - раз не задыхается, то ничего страшного. После того как сделали укол супрастина ребенок опух сильно, отекло лицо и ножки и ручки. Так мы попали в больницу. Было решено, что у сына аллергия на белок. Аллерголог сказала не давать ничего яйцесодержащего и дала медотвод от прививки ККП на 6 месяцев, т.к. вакцина содержит следы яйца. Прошло некоторое время и бабушка всмпомнила, что после омлета еще давала ребенку шоколадный кекс, домашний на какао. Она говорит, что шла с ребенком на руках, мимо стола на котором стоял кекс, и отщипнула немного и дала ребенку. Т.е. это было после омлета и где-то минут через 10 он начал отекать. Потом мы еще вспомнили, что давали как то ребенку начинку от блина, а она содержала вареное яйцо. Я это к тому - что может аллергии на яйцо и нет? Почему вообще меня это так волнует - у нас в городе сейчас много случаев заболевания корью. А корь проходит с высоченной температурой, а у моего сына на высокую температуру были фебрильные судороги. Педиатр сказала идти к аллергологу и решать вопрос с этой аллергией. И лучше бы нам привиться.До этого отека никаких проявлений аллергии не было. После него стала иногда появляться сыпь, то на руках, то на ногах или по бокам. На щеках есть пару шершавых пятнышек, почти не видных.Кто был в такой ситуации? Про анализ по крови читала, что не информативен в таком возрасте. Что за анализ на IgE ? Чем аллергия отличается от непереносимости? Может кто поделится ссылками по теме?Всем спасибо! malyshi.livejournal.com Прививка от кори - Parents.ruКорь – вирусная инфекция. Заразиться ею просто: вирус кори легко преодолевает расстояние в несколько десятков метров и может с потоком воздуха путешествовать, например, по лестничным пролетам многоэтажного дома. По этой причине корь наряду с ветрянкой и краснухой относится к так называемым летучим вирусным инфекциям. Большинство людей переболевают ими в детстве и приобретают пожизненный иммунитет.  Но лучше все-таки корью не болеть. Эта «детская» инфекция чревата тяжелейшими осложнениями, да и само течение болезни легким не назовешь. Вирус кори попадает в организм через слизистую оболочку дыхательных путей или конъюктиву глаза. До появления первых симптомов болезни проходит от 8 до 12 дней. Первые проявления болезни напоминают ОРВИ: общее недомогание, повышенная температура, вялость, насморк, сухой кашель. Опытный врач опознает корь по внешнему виду заболевшего: одутловатое лицо, покрасневшие, слезящиеся глаза. Затем температура повышается до 39-40°С, и никакими жаропонижающими препаратами ее снизить не удается. На 1-2 день после появления симптомов болезни на слизистой щек появляются белесоватые пятна. Их появление позволяет еще до образования сыпи подтвердить все подозрения и уверенно сказать, что это корь. С 4-5 дня болезни по телу начинает распространяться сыпь. Сначала она появляется за ушами, на лице, шее, затем покрывает уже все туловище и руки и в конце концов – ноги. Коревая сыпь – это мелкие красные пятнышки, которые могут сливаться в большие пятна. В промежутках между ними видна здоровая кожа. В период распространения сыпи ребенок по-прежнему страдает от высокой температуры, а у некоторых малышей в первые дни болезни может развиться тяжелая коревая пневмония. В следующие 3-4 дней симптомы уменьшаются, температура снижается. Вирус кори сильно ослабляет иммунную систему, вот почему часто к вирусной присоединяется еще и бактериальная инфекция. У ребенка могут развиться такие осложнения, как средний отит (воспаление среднего уха), ларингит вплоть до отека гортани (коревой круп), бактериальная пневмония. У 1 ребенка на 1-2 тысячу заболевших корь осложняется поражением головного мозга. Чаще всего осложнения бывают у детей младше 5 лет. Коварство вируса кори еще и в том, что до появления сыпи заболевший может и не знать, что болен корью, но опасность для окружающих он представляет. Заразным человек становится за 4 дня до появления сыпи и еще 4 дня после ее появления. Так как первые симптомы недуга – насморк, кашель, повышенная температура, напоминают простуду, взрослые довольно часто не обращают на них внимания и со спокойной душой работают, ходят в гости и т.д. Между тем, восприимчивость к кори составляет почти 100%. И те, кто не болел или не прививался, обязательно корью заболеют, стоит только появиться инфицированному вирусом человеку в радиусе 10 метров от них. После того, как человек перенес корь, у него формируется пожизненный иммунитет. Потому переболевшие ею женщины во время беременности передают защитные антитела своему будущему ребенку, которые в течение примерно года защищают его от вируса. Профилактика кори Единственный эффективный способ защитить от кори себя и своих близких – прививка. Обычно в организм вводят сильно ослабленные вирусы, которые не опасны ни для самого привитого, ни для окружающих. После прививки формируются не такой сильный иммунитет, как после перенесенной болезни. По этой причине прививку повторяют несколько раз. Первая вакцинация проводится в 1 год, следующая перед школой – в 6-7 лет. Это позволяет защитить тех детей, которые не выработали достаточно сильный иммунитет. По срокам прививка от кори совпадает с вакцинацией против краснухи и паротита. Потому чаще всего прививку делают комбинированной вакциной. Ее использование снижает риск неблагоприятных реакций и побочных эффектов. В такой вакцине меньше балластных веществ, на которые чаще всего и возникает аллергическая реакция, дело ограничивается всего одним уколом, а значит процедура пройдет быстрее.  Вакцины от кори В России применяются следующие вакцины: ММР II, Приорикс, Рувакс и Вакцина коревая культуральная живая сухая. ММР II и Приорикс – комплексные вакцины, ими прививают сразу и от кори, и от краснухи, и от паротита. Рувакс и Вакцина коревая культуральная живая сухая защищают только от вируса кори. Все перечисленные вакцины содержат сильно ослабленный вирус кори, то есть являются живыми. Родителям маленьких аллергиков следует учесть, что импортные комплексные вакцины готовятся на эмбрионах куриных яиц и потому противопоказаны тем, у кого отмечалась аллергия на куриные яйца. Российские же вакцины готовятся на эмбрионах японских перепелов, аллергия на которые встречается реже. Побочные реакции прививки от кори Независимо от производителя коревая вакцина очень редко вызывает осложнения и побочные реакции. У ребенка могут повыситься температура до 38°С, появиться конъюктивит или необильная сыпь. Эти симптомы обычно проявляются с 5-6 по 12-18 день и сохраняются 2-3 дня. Это свидетельствует о том, что иммунитет активно формируется. Чтобы избежать аллергической реакции, склонным к аллергии детям рекомендуется за 10-12 дней до прививки и столько же дней после нее давать антигистаминные препараты. Противопоказания Противопоказаниями к вакцинации против кори являются: сильные осложнения или побочные реакции на предыдущую вакцинацию, аллергия на аминогликозиды (во всех коревых вакцинах содержится небольшое количество одного из антибиотиков этой группы), аллергия на птичьим яйца. При обострении хронического заболевания или во время острого заболевания, например, ОРВИ, вакцинация не проводится. Она переносится на более позднее время, пока малыш не выздоровеет или не войдет в период длительной ремиссии. На 3-4 недели переносится прививка после гриппа, инфекционного мононуклеоза. За 8 недель перед предполагаемой вакцинацией нельзя вводить препараты крови (цельную кровь, иммуноглобулин, плазму). Беременным женщинам делать прививку от кори нельзя. 14 октябрь 2015 12:00 Parents.ru Фото: GettyImages Светлана Любошиц www.parents.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

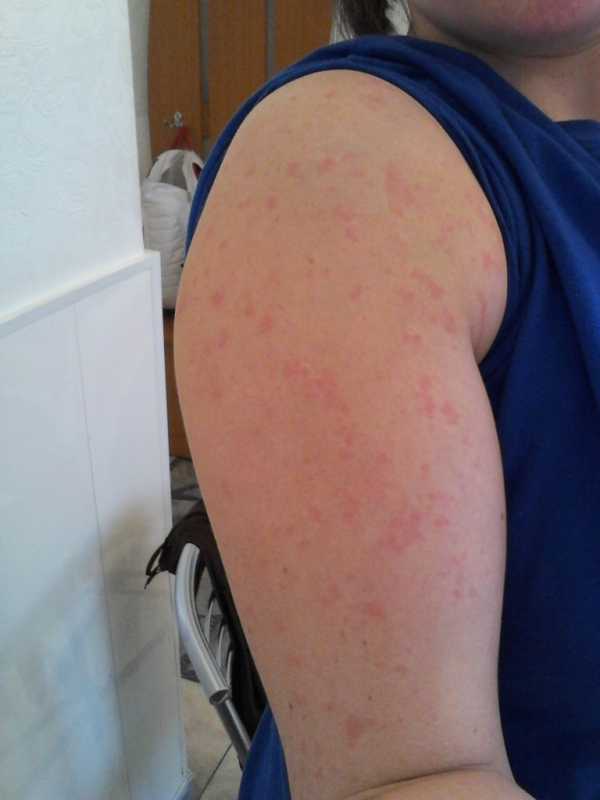
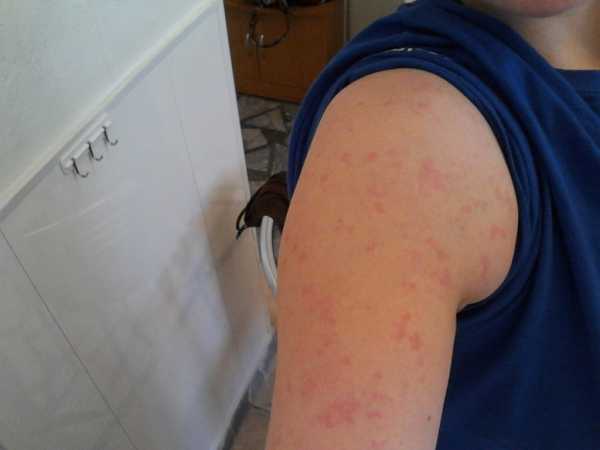
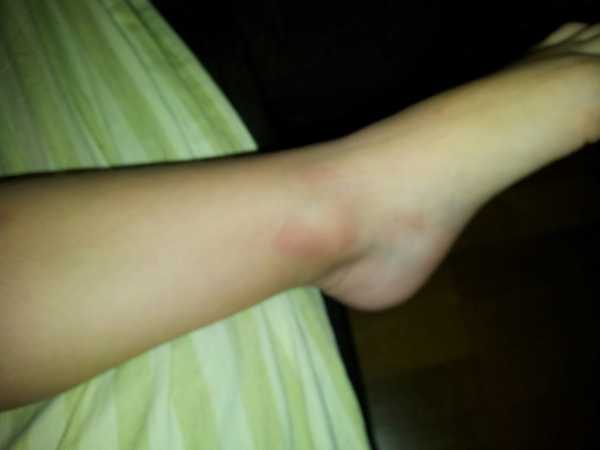
 В последнее время заболеваемость корью стала достаточно актуальной проблемой, в связи с этим остро стал вопрос по поводу проведения вакцинации от этой болезни. Сейчас для таких целей используется вакцина КПК (корь-паротит-краснуха). Аллергия на вакцину от кори является только частью целого спектра побочных реакций, которые могут быть вызваны практически любой прививкой – это и повышение температуры тела, и увеличение лимфатических узлов, и местные воспалительные явления на коже в месте укола, и проявления респираторных реакций (кашель, боль в горле, насморк). Также существуют очень редкие случаи более тяжелых проявлений. Но не стоит сильно переживать по этому поводу, так как данная вакцина относится к типу остро протекающих, и наличие различного рода иммунного ответа на ее введение в большинстве случаев считается нормальным.
В последнее время заболеваемость корью стала достаточно актуальной проблемой, в связи с этим остро стал вопрос по поводу проведения вакцинации от этой болезни. Сейчас для таких целей используется вакцина КПК (корь-паротит-краснуха). Аллергия на вакцину от кори является только частью целого спектра побочных реакций, которые могут быть вызваны практически любой прививкой – это и повышение температуры тела, и увеличение лимфатических узлов, и местные воспалительные явления на коже в месте укола, и проявления респираторных реакций (кашель, боль в горле, насморк). Также существуют очень редкие случаи более тяжелых проявлений. Но не стоит сильно переживать по этому поводу, так как данная вакцина относится к типу остро протекающих, и наличие различного рода иммунного ответа на ее введение в большинстве случаев считается нормальным.