|
|
||||||||||
|
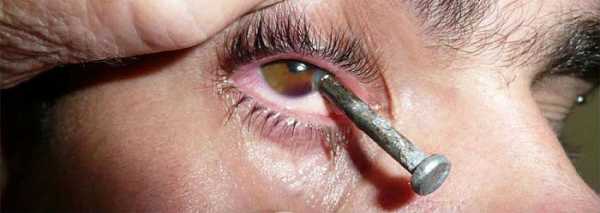
Проникающие ранения глазного яблока, как помочь пострадавшему. При проникающем ранении глазного яблока антибиотики называютсяПроникающие ранения глазного яблока - первая помощь и последствия, лечение в МосквеПроникающие ранения глазного яблока – тяжелые состояния, требующие неотложной медицинской помощи, поскольку они нередко сопровождаются травматизацией, инфицированием и выпадением внутренних глазных структур. Причиной ранений, как правило, становятся острые предметы: осколки стекла, нож, гвоздь и пр. В отдельную группу принято выделять огнестрельные ранения глаз, так как они нередко сопровождаются опасными для человеческой жизни повреждениями и отличаются особой тяжестью состояния. Виды раненийРанения глазного яблока подразделяют по местоположению проникающей травмы, выделяя:
При этом, размер и форма раны, как и объем повреждения, обусловлены видом, скоростью и размером травмирующего объекта. Изолированные ранения как роговицы, так и склеры встречаются довольно редко. Как правило, затрагиваются и структуры, которые лежат намного глубже, что сопровождается выпадение оболочек, стекловидного тела, возникновением внутриглазных кровоизлияний из разорвавшихся сосудов, повреждением хрусталика, сетчатки и пр. Диагностика ранений глазОсновным методом диагностики в случае ранений глаз, является осмотр органа зрения со щелевой лампой. В сложных случаях, при невозможности точной оценки глубины поражения роговицы, наличие подтекания из глаза жидкости выявляют с помощью вводимого раствора флуоресцеина. Более точные данные о состоянии орбиты, а также остальных структур глазного яблока, в случае потери прозрачности оптических сред, помогает получить УЗИ - ультразвуковое исследование глаза. Для исключения попадания инородного тела внутрь глаза, пациентам с проникающими ранениями органа зрения назначается рентгенография. Принципы леченияЛюбые проникающие ранения глаз являются неотложными состояниями и требую срочной хирургической обработки. Оперативное вмешательство при этом направлено на восстановление целостности анатомии глаза и ликвидацию возможности инфицирования. В случае несущественного поражения внутренних оболочек и их выпадения, выполняют вправление структур обратно. Травмированный помутневший хрусталик, обычно, удаляют, во избежание развития воспалительной реакции и повышения внутриглазного давления. Вопрос об имплантации искусственного хрусталика в процессе хирургической обработки проникающего ранения с удалением травматической катаракты, решается в каждом случае индивидуально. Главными факторами в это момент становится состояние поврежденного глаза, самочувствие пациента, объем ранения глаза и выраженность его воспаления. Если существует высокий риск возникновения осложнений (что бывает очень часто), имплантацию хрусталика на несколько месяцев откладывают. В послеоперационном периоде, обязательно проводят профилактику инфекционных осложнений. Она включает терапию антибиотиками (внутривенные и внутримышечные инъекции), уколы в прилегающие к глазу ткани, а также длительное закапывание средств с противовоспалительными и антибактериальными свойствами. В случае необходимости выполняется противостолбнячная прививка. Спустя 1,5-3 месяца, швы с роговицы могут быть сняты, что зависит от размера ранения глазного яблока, его местоположения и течения восстановительного периода. Швы со склеры не снимают, так как их закрывает конъюнктива.
Последствия проникающих ранений глазРиск последствий ранений глаза связан не только с объемом поражения, но и со сроками обращения за хирургической помощью. Проникающие ранения практически никогда не проходят бесследно. В связи с этим, хирургическая обработка раневой поверхности и дальнейшее лечение в специализированном стационаре обязательны. Заживление ран роговицы сопровождается изменением ее кривизны и возникновением полупрозрачных и непрозрачных рубцов. При центральном положении, такие рубцы существенно снижают остроту зрения. Кроме того, при любом местоположении роговичной либо корнеосклеральной раны, возникает разной степени выраженности астигматизм. Травматические изменения в анатомии глазных структур переднего отрезка, могут провоцировать повышение внутриглазного давления - развитие вторичной глаукомы. При ранениях радужки нередко наблюдается ухудшение диафрагмальной функции зрачка, возникает двоение видимых предметов. Ранения сетчатой оболочки, как правило, сопровождаются кровоизлияниями в стекловидное тело. При рубцевании ранения из-за поверхностного натяжения ткани, возможна отслойка сетчатки. Вышеописанные состояния требуют дальнейшего офтальмологического лечения - хирургического или лазерного, сроки и объемы которого определяются в каждом случае строго индивидуально. Но самым грозным и опасным последствием проникающих ранений глазного яблока, является попадание патогенных микроорганизмов во внутренние структуры глаза, что ведет к развитию массивного инфекционного процесса -эндофтальмита, который крайне опасен для глаза. В случае его развития, назначается общая и местная противовоспалительная и антибактериальная терапия, не исключено и хирургическое вмешательство - операция витрэктомии. Симпатическая офтальмияКогда во внутриутробном развитии происходит закладка тканей эмбриона, орган зрения изолируется. При этом, наша иммунная система в норме о его существовании, даже не подозревает. Однако, после тяжелых ранений глаз, когда выполняются неоднократные хирургические вмешательства, вырабатываемые глазом антигены попадают в кровь и воспринимаются иммунной системой, как чужие. Человеческая иммунная система не терпит чужаков и реагирует мощной воспалительной реакцией – симпатической офтальмией. Это аутоагрессивная, реакция организма, направленная на уничтожение собственных тканей. Коварность ее в том, что процесс воспаления протекает не только в раненом глазу, он перекидывается и на ранее здоровый, парный глаз. Наличие симпатической офтальмии определяется специальными иммунологическими тестами крови. Подобное состояние крайне тяжелое и требует незамедлительного активного лечения, как правило, в условиях специализированного стационара. Нередко, вопреки всем проводимым мероприятиям, купировать процесс воспаление так и не удается. В этом случае, с целью сохранения парного глаза, ранее травмированный глаз приходится удалять.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий. В нашей клинике прием проводится лучшими специалистами–офтальмологами с большим опытом профессиональной деятельности, высочайшей квалификацией, огромным багажом знаний. Стоимость лечения в "МГК" рассчитывается индивидуально и будет зависеть от объема проведенных лечебных и диагностических процедур. Наши врачи, которые решат Ваши проблемы со зрением:Уточнить стоимость той или иной процедуры, записаться на прием в "Московскую Глазную Клинику" Вы можете по телефону 8(499)322-36-36 или воспользовавшись формой онлайн-записи. mgkl.ru Проникающие ранения глазного яблока: классификация, симптоматика, первая помощьПроникающие травмы глаза относятся к тяжелым нарушениям здоровья. Они сопровождаются инфицированием, нарушением физиологической структуры глазницы и самого глаза, в сложных случаях может наблюдаться выпадение внутренних составляющих зрительного анализатора. При проникающем ранении в область глаза следует срочно доставить пострадавшего в медицинское учреждение. Такие травмы являются ургентными состояниями, требующими срочного вмешательства! При неоказании помощи развиваются нарушения зрения различной тяжести вплоть до полной слепоты. Причины патологии и классификация поврежденийПроникающие ранения глазного яблока бывают как бытовыми, так и производственнымиПроникающие травмы зрительного анализа могут возникнуть по разным причинам. Это падение на острый предмет, удар по голове в область глазницы, попадание стекла и воздействие колющих или режущих предметов. Отдельную строку в классификации причин занимают огнестрельные раны. По степени распространенности первое место занимают спортивные травмы. На втором месте – бытовые. Тяжесть патологии зависит от формы и плотности ранящего предмета, его линейных размеров, скорости с которой была нанесена травма. Классификация травм глаза обширна:
Признаки патологииПроникающее ранение глазного яблокаПри обследовании пациента врач должен тщательно изучить анамнез пострадавшего, так как возможно сознательное искажение информации пациентом. Диагностические мероприятия заключаются в визуальном осмотре и выявлении характерных симптомов патологии. Абсолютные признаки повреждения глазного анализатора:
Если наблюдается хоть 1 из абсолютных симптомов, то диагноз «проникающая травма» подтверждается. Косвенная симптоматика, свидетельствующая о патологии в системе зрительного анализатора:
При подозрении на проникающее ранение показано назначение рентгеновского обследования, УЗИ, томографии. Это позволит определить тяжесть патологического процесса, визуализировать наличие инородных тел в ране, определить их размер и количество. Первая помощьПроникающие ранения глазного яблока требуют оперативного вмешательстваПри повреждении системы зрительного анализатора следует срочно доставить пострадавшего в стационар. Методики оказания первой помощи при травмах глаза стандартна. Необходимые мероприятия должен и может оказать врач любой специальности. Методика оказания первой помощи:
Травмы роговицы: лечебная тактикаЭтот вид травмы характеризуется повреждением роговицы. При этом происходит истечение внутриглазной влаги, осушение камер глаза. Нередко такие травмы сопровождаются повреждением хрусталика, отрывом роговицы. Лечение проводится исключительно хирургическим путем. При выпадении роговицы, хрусталика их следует установить на место. Цель терапии – это восстановление целостности глазного яблока. Швы снимают не ранее, чем через 6 недель после вмешательства. В крайних случаях при размозжении радужки проводится ее размена. При повреждении хрусталика также рекомендована установка импланта. Травмы склерыПрогноз при травме глаза зависит от степени тяжести самой травмыТравмы белой оболочки глаза редко бывают самостоятельными. Они сопровождаются выпадением и повреждением внутренних структур глазного яблока. Лечение исключительно хирургическое. При ранениях склеры все манипуляции начиная с первичного осмотра, проводят под общим наркозом. Цели терапии – осмотр и оценка раны и раневого канала, ревизия внутренних структур и установка их на физиологическое место, извлечение инородных тел, восстановление целостности склеры. После первичного осмотра врач принимает решение об объеме хирургического вмешательства. Все манипуляции проводятся через входное отверстие в склере. При тяжелых повреждениях могут потребоваться дополнительные разрезы. После восстановления целостности оболочек показано назначение общей и местной антибиотикотерапии с целью предупреждения развития гнойных процессов в ране. Травмы с внедрением инородных предметовПри подозрении на попадание посторонних тел во внутренние структуры глаза следует провести тщательную диагностику патологии. Отличительный признак таких ран – это присутствие зияющего отверстия во внешних оболочках глазного яблока. Инородные предметы провоцируют развитие гнойных процессов, появление инфильтратов, помутнение роговицы. Сложность ситуации заключается в том, что при значительных повреждениях глаза достаточно сложно визуализировать инородное тело. Если предмет имеет крупные линейные размеры, то возможно появление таких осложнений, как выпадение внутренних структур глаза. Обязательные процедуры при диагностике травмы:
Лечение проводится хирургическим путем. Инородное тело извлекается при помощи игл, копий с магнитными наконечниками. Оперативное вмешательство проводится либо через рану, либо через дополнительный разрез в склере в месте локации постороннего предмета. Если поврежден хрусталик или инородное тело внедрилось в биологическую линзу, то показано удаление хрусталика и замена его искусственным. После вмешательства показана массивная антибиотикотерапия для предупреждения развития гнойных процессов. Огнестрельные раныПроникающее ранение глазного яблокаТакие ранения относят к исключительно тяжелым диагнозам. Огнестрельные раны можно получить не только в период военных действий, но и в мирное время. Особенностью таких травм является массивные повреждения глазного яблока, костных структур глазницы, внедрение посторонних предметов во внутренние структуры и прилегающие участки черепной коробки, инфицирование раневой поверхности. Классификация огнестрельных ран обширна и охватывает все возможные травмы глазного анализатора. Но первоначально все повреждения этого вида подразделяют на 2 группы:
Исход зависит от степени поражения глазного яблока и нервных узлов, глубины раневого канала, сопутствующих повреждений мозга и костей скелета, размеров и количеством инородных тел. Прогноз неблагоприятный. Диагностика огнестрельных ранений проводится под общим обезболиванием. Врач проводит осмотр повреждений, показаны методы диагностической визуализации – рентген, томография. После этого проводится зондирование раневого канала. Дополнительно показаны консультации невролога, отоларинголога и стоматолога. Лечение патологии исключительно хирургическое. Вмешательство проводят комплексно на всех поврежденных участках головы. Методика оперативного вмешательства при огнестрельных ранах:
Проникающие ранения глазного анализатора относят к тяжелым патологиям. Самостоятельное лечение неуместно и может закончиться печально! Что нужно сделать при травме глаза, узнаете из видеоконсультации: Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам. glaza.online Проникающие ранения глазного яблока — МегаЛекцииИзвестно, что при ранениях любого типа к анамнестическим сведениям следует относиться с определенной осторожностью. Необходимо всегда предвидеть медико-юридические последствия повреждения глаз, и это увеличивает важность подробной записи анамнеза и результатов обследования. Особенно внимательным следует быть к анамнестическим сведениям, которые дают дети. Нередко ребенок получает травму во время совершения действий, от выполнения которых его постоянно предостерегали, поэтому он скрывает ее истинную причину. Рис. 23.8.Рубец роговицы в центре после проникающего ранения. Мидриаз, афакия. Очистив рану влажным тампоном от кровяных сгустков и посторонних включений, следует осмотреть конъюнктиву, вывернув нижнее веко и приподняв (но не выворачивать) верхнее. Существенное значение имеют наличие и время появления субконъюнктивальных кровоизлияний. Кровоизлияние, возникшее непосредственно после травмы, может быть расценено и как субконъюнктивальный разрыв склеры. Кровоподтек же, появившийся через несколько дней после ранения, особенно в нижнем своде, позволяет заподозрить трещины в основании черепа («симптом очков»). Клиническая картина проникающего ранения глазного яблока характеризуется нарушением целости капсулы глаза. Наличие гипотонии, хотя и не является признаком, характерным только для проникающего ранения, так как может появиться и при контузии, все же служит важным диагностическим признаком в первый момент после проникающего ранения. Раны при проникающих ранениях роговицы могут быть линейными, лоскутными с гладкими и рваными неровными краями, зияющими с дефектом ткани, а локализация ран - центральной, меридиональной, экваториальной (рис. 23.8). Ранения роговицы и корнеосклеральной области могут осложняться выпадением и дефектом радужки, травмой хрусталика и стекловидного тела с последующим развитием травматической катаракты, гемофтальма. При инфицировании раны могут развиться иридоциклит, эндофтальмит (гнойные очаги в стекловидном теле) и в ряде случаев панофтальмит (воспаление всех оболочек глаза). Первая помощь.В экстремальных ситуациях следует наложить стерильную повязку на глаз и направить пострадавшего в специализированное учреждение. При любом ранении век и глазного яблока требуется ввести противостолбнячную сыворотку. В дальнейшем назначают седативные средства для снятия стресса и антибиотики широкого спектра действия до получения результатов бактериологического исследования отделяемого конъюнктивальной полости. Рентгенологическое исследование позволит исключить или подтвердить наличие ИТ. Ультразвуковое исследование поможет определить наличие изменений в стекловидном теле, выявить отслойку сетчатки, ИТ. В 1-е сутки после травмы производят первичную хирургическую обработку раны глазного яблока и назначают иммунодепрессанты. Обработка проникающих ран роговицы.Основной задачей хирурга является по возможности полное восстановление анатомической структуры органа или ткани с целью максимального сохранения функции. При операциях на роговице накладывают глубокие швы из некрученого однонитевого нейлона 10/0 на 2/3 ее толщины на расстоянии 1 мм от краев раны. Расстояние между швами должно быть не более 1 мм, а при небольших ранах - 2 мм. Удаление швов производят через 1,5- 2 мес. Для обработки звездчатых проникающих ран лучше всего использовать методику наложения кисетного шва, принцип которого заключается в проведении через все углы рваной раны кругового шва, чтобы стянуть его в центре, а затем обязательно накладывают отдельные швы на все участки, которые отходят от центра раны. В 1-е сутки после проникающего ранения роговицы с выпадением радужки считается целесообразным производить ее вправление с помощью мидриатиков и хирургического шпателя, если она не размозжена и не загрязнена. Предварительно радужку орошают раствором антибиотика. При проникающем ранении роговицы, сопровождающемся травмой хрусталика, рекомендуется выполнить экстракцию катаракты и наложить швы на края раны. В тех случаях, когда имеется размозженная рана роговицы и соединить ее края практически невозможно, производят пересадку роговицы. Ранения склеры и корнеосклеральной области редко бывают изолированными. Тяжесть их определяется сопутствующими осложнениями: выпадением сосудистой оболочки, кровоизлияниями в стекловидное тело и т. д. Наиболее тяжелые повреждения склеры сопровождаются дефектом ткани, причем наибольшие трудности возникают при ее субконъюнктивальных разрывах. При этом основными задачами офтальмолога являются диагностика и хирургическая обработка ранений, позволяющая восстановить герметичность глазного яблока и структурные соотношения внутри глаза. В ходе обработки раны склеры производят ревизию раны с широким разрезом конъюнктивы. В случае небольшого выпадения и ущемления в ране ресничного тела или сосудистой оболочки после орошения ткани антибиотиками рекомендуется осторожно вправить их и наложить швы. При проникающих ранениях глазного яблока любой локализации проводят местное лечение и, кроме того, принимают меры для снятия стресса у больного, профилактики инфекций, коррекции иммунологического статуса. Клиническая картина при проникающих ранениях глаза с внедрением ИТ.При подозрении на попадание ИТ в глаз большое значение имеют анамнестические данные. Тщательно собранные сведения о механизме травмы часто играют решающую роль в определении тактики лечения такого больного. В тех случаях, когда осколок проходит через склеру за пределами видимой части глаза, трудно обнаружить входное отверстие. При ранах роговицы значительных размеров может отсутствовать передняя камера или наблюдаются кровоизлияния в нее. Если осколок внедрился в глаз не по центру, то при биомикроскопии не всегда можно увидеть отверстие в радужке. При центральном расположении раны ИТ может остаться в хрусталике или проникает в задний отдел глаза (см. рис. 12.6). Кровоизлияние в стекловидное тело различной интенсивности чаще наблюдается при травме цилиарного тела или сосудистой оболочки инородным телом. При внедрении ИТ больших размеров клинически определяется зияние раны роговицы или склеры с выпадением сосудистой оболочки и стекловидного тела. При биомикроскопии ИТ выявляют в передней камере, хрусталике, стекловидном теле или на глазном дне. При длительном пребывании железосодержащего ИТ в глазу проявляются симптомы сидероза. В роговице появляется пигментация коричневого цвета вокруг осколка, радужка приобретает более темную или желто-бурую окраску, в углу передней камеры при гониоскопии также обнаруживают отложения пигмента, в хрусталике наряду с помутнениями, вызванными его травмой, под передней капсулой наблюдаются отложения коричневых зерен пигмента. Рис. 23.9.Халькоз. Посттравматический мидриаз. В том случае, если в глазу длительное время находится медьсодержащее ИТ, в оболочках и жидкостях глаза появляются признаки халькоза. В роговице видны мельчайшие зерна пигмента голубого, золотисто-голубого и зеленоватого цвета. Влага передней камеры приобретает золотисто-зеленоватый оттенок. Радужка отличается по цвету от радужки другого глаза, окрашена в зеленоватый или зеленовато-желтый цвет, у зрачкового края отмечаются отложения коричневого пигмента, при гониоскопии обнаруживают усиление пигментации зоны корнеосклеральных трабекул. На передней капсуле хрусталика появляется помутнение в виде диска с желтоватым оттенком (рис. 23.9), которое в поздней стадии напоминает головку цветущего подсолнуха. Желтовато-зеленоватый оттенок приобретают фибриллы стекловидного тела, которые в более поздние сроки имеют кирпичнокрасный оттенок. Халькоз сетчатки наблюдается редко, при этом окрашивается только область желтого пятна в медно-красный цвет. Рис. 23.10.ИТ в роговице, вокруг него окалина. Удаление ИТ из роговицы.Даже очень мелкие ИТ в роговице могут стать причиной развития воспалительных инфильтратов, которые затем приводят к ее помутнению (рис. 23.10). ИТ, локализующиеся в поверхностных слоях роговицы, иногда выпадают самостоятельно. Для удаления поверхностно расположенных ИТ, кроме специальных инструментов, можно использовать иглы, пинцеты, зубной бор, осколок бритвенного лезвия. Труднее извлечь ИТ из стромы роговицы. После закапывания 1 % раствора дикаина над местом расположения осколка делают надрез роговицы линейным ножом или бритвенным лезвием. При этом нужно соблюдать осторожность, чтобы не протолкнуть осколок в переднюю камеру. Если ИТ не удается извлечь магнитом, то его удаляют копьем или иглой. Для удаления магнитных ИТ из передней камеры над осколком делают разрез, в который вводят наконечник магнита. ИТ, локализующееся в хрусталике (рис. 23.11), удаляют магнитом после вскрытия передней камеры или вместе с хрусталиком в случае амагнитной природы осколка с последующей интраокулярной коррекцией афакии. Из оболочек переднего отдела глаза ИТ удаляют через произведенный над ним разрез склеры с помощью магнита. Если ИТ не удалось извлечь магнитом, его удаляют пинцетом.
Рис. 23.11.ИТ в хрусталике. Перед трансвитреальным удалением ИТ, расположенного в оболочках заднего полюса глаза, при прозрачных оптических средах производят предварительную лазеркоагуляцию вокруг осколка для профилактики отслойки сетчатки; при мутных средах (травматическая катаракта, помутнение стекловидного тела) сначала выполняют экстракцию катаракты, витрэктомию с удалением осколка и одновременно профилактическую лазеркоагуляцию с помощью эндолазера.
Рис. 23.12.ИТ в оболочках заднего полюса глаза. В ранние сроки после ранения показаны инстилляции антисептиков и антибиотиков, а также инъекции под конъюнктиву антибиотиков широкого спектра действия (гентамицин, ампициллин, линкомицин, клафоран) для профилактики внутриглазной инфекции. Можно также принимать внутрь таривид (по 200 мг в день в течение 7-10 дней), квинтор (в дозе 250-500 мг 2 раза в день 7 дней), сумамед (по 500 мг 3 дня), максаквин (в дозе 400 мг 7- 10 дней). Местно в виде капель назначают антибиотики и глюкокортикостероидные препараты (софрадекс, макситрол, гаразон, дексагентамицин, тобрадекс, максидекс, дексапос и др.). Хороший эффект дают нестероидные противовоспалительные препараты (наклоф, дикло-Ф) в виде капель. При необходимости используют индометацин, реопирин, бутадион, метиндол, ибупрофен, вольтарен и др. (в таблетках). В зависимости от клинических проявлений процесса назначают ангиопротекторы, стимуляторы репарации, миотики или мидриатики, антигипертензивные препараты и диуретики. megalektsii.ru Ранение глаза / Ранениe / Травмы глаза / Главная страница
Каждое проникающее ранение относится к группе тяжелых и в сущности объединяет три группы:
СимптомыЖалобы на
Диагноз устанавливают на основании анамнеза, наружного осмотра (с обязательным двойным выворотом верхнего века), биомикроскопии с окрашиванием флюоресцеином, ориентировочного (по показаниям — инструментального) определения ВГД. Необходимо тщательно осматривать склеру в зоне кровоизлияний и разрывов конъюнктивы; в случае разрыва склеры характерна гипотония глаза. В сомнительных случаях присутствие инородного тела в тканях глаза и орбиты исключается с помощью УЗИ глаза, рентгенографии и КТ орбит и черепа. ДиагностикаДиагностика ранения предполагает
В случаях обнаружения инородного тела на обзорном снимке сразу делают снимок для определения локализации инородного тела. Можно проводить также магнитные пробы. Необходимо провести исследование флоры на ее чувствительность к антибиотикам.
Диагноз может быть, например, таким: ранение правого глаза, проникающее простое с неметаллическим инородным телом, роговичнолимбальное, или ранение левого глаза проникающее сложное с металлическим магнитным инородным телом, роговичное. Если ранение непроникающее, то диагноз может звучать, например, следующим образом: ранение левого глаза непроникающее, с металлическим амагнитным инородным телом, роговичное.
Простые проникающие ранения встречаются примерно в 20% случаев. Раны могут быть адаптированными и открытыми (неадаптированными, зияющими), с ровными и неровными краями.
Ранения роговицы центральной или нозальной локализации (оптические зоны) всегда сопровождаются значительным снижением остроты зрения: при адаптированных ранах оно меньше, а открытых — больше.
Ранения роговицы и склеры всегда приводят к гипотонии глаза. Важным диагностическим признаком ранения является состояние передней камеры: при ранении роговицы она в свежих случаях, как правило, даже при адаптированных (в первые часы) мелкая, а при ранениях склеры — чрезмерно глубокая.
Сложные проникающие ранения роговицы и склеры встречаются примерпо в 80% случаев. Они почти всегда сопровождаются более или менее выраженным нарушением зрительных функций. В раневом канале нередко ущемлены внутренние структуры глаза. В рану чаще выпадает сосудистая оболочка (радужка, ресничное тело, хориоидея), а также сетчатка и стекловидное тело, изредка — хрусталик. Однако при ранах небольших размеров (колотые) внутренние структуры глаза не выпадают в рану, сохраняют свою прежнюю локализацию, но оказываются поврежденными. Наиболее часто (у 20% больных) при проникающих ранениях роговицы повреждается хрусталик и возникает катаракта, а при ранениях склеры могут быть повреждены почти все внутренние оболочки и структуры глазного яблока. Повреждения внутреннего содержимого глаза могут быть выявлены не сразу, а спустя несколько дней, например, когда рассосутся кровоизлияния. Установить наличие инородных тел нередко можно с помощью биомикроскопии и офтальмоскопии. Однако при внедрении инородных тел в зоне угла передней камеры и ресничного тела, а также при наличии гемофтальма обнаружить их можно лишь при гонио- и циклоскопии, а также эхографии и рентгенографии. Первая помощь при ранении глаза
ЛечениеПроводят обзорную рентгенографию орбиты в двух проекциях для исключения инородного тела внутри глаза,а затем хирургическую обработку проникающего ранения глаза, которая заключается в щадящем иссечении выпавших в рану оболочек. В современных условиях обработку раны производят с применением микрохирургической техники. В процессе оперативного вмешательства удаляют инородные тела и производят реконструкцию поврежденных структур (удаление хрусталика, иссечение грыжи стекловидного тела, наложение швов на поврежденную радужку и ресничное тело и др.). На рану роговицы и склеры накладывают частые (через 1 мм) швы для полной ее герметизации. Парабульбарно вводят антибиотики, кортикостероиды и другие препараты, накладывают бинокулярную асептическую повязку. Перевязки делают ежедневно. В послеоперационном периоде осуществляют активное общее противомикробное и местное (через каждый час днем) анестезирующее, антибактериальное, противовоспалительное, кровоостанавливающее, регенераторное, нейротрофическое, дезинтоксикационное, десенсибилизирующее лечение. С 3-го дня назначают рассасывающую терапию (лидаза, трипсин, пирогенал, аутогемотерапия, кислород, ультразвук и др.). При обнаружении на рентгенограммах внутриглазного инородного тела необходимо произвести его рентгенлокализацию по методу Комберга-Балтина.Извлечение из глаза металлических магнитных осколков необходимо осуществлять во всех случаях в ранние сроки, явления иридоциклита затрудняют удаление осколков в поздние сроки и увеличивают вероятность послеоперационных осложнений.Магнитные осколки удаляют с помощью магнита. eyesfor.me Осложнения проникающих ранений глазаТравматическая катаракта. Проникающие ранения переднего отдела глаза часто осложняются образованием рубцов роговицы и развитием травматической катаракты, которая возникает в результате нарушения целости передней капсулы хрусталика. В связи с этим водянистая влага передней камеры попадает внутрь хрусталика, вызывая набухание хрусталиковых волокон и помутнение их уже в первые часы после травмы. Однако незначительные повреждения передней капсулы хрусталика не приводят к его помутнению благодаря быстрой регенерации капсулы. Травматическая катаракта бывает частичной или полной. Полная катаракта непосредственно после ранения случается редко, по большей части у детей и лиц молодого возраста, у которых еще не сформировалось ядро хрусталика. У них происходит быстрое набухание и выпадение хрусталиковых масс в переднюю камеру в виде серых рыхлых комочков. Это приводит к блокаде путей оттока внутриглазной жидкости и развитию вторичной глаукомы с сильным болевым синдромом. Таким больным нужна безотлагательная операция экстракция набухающей катаракты (экстракапсулярно, с применением факофрагментатора или витреотома). В послеоперационный период назначают противовоспалительную и рассасывающую терапию: антибиотики парабульбарно, сульфаниламидные препараты внутрь, с 2-3-го дня добавляют ферменты (фибринолизин парабульбарно) и кортикостероиды в виде инстиляций и субконъюнктивальных инъекций. Кортикостероиды, кроме противовоспалительного, производят сильное противоаллергическое действие, ослабляя реакцию на хрусталиковый белок, который является чужеродным для собственного организма. У большинства больных посттравматическое помутнение хрусталика развивается постепенно, такие "стационарные" катаракты удаляют в наиболее оптимальные сроки (после стихания воспалительного процесса) через 2-3 месяца после травмы, когда возможно одномоментное проведение имплантации искусственного хрусталика. Повреждения радужной оболочки, как правило, являются следствием тяжелых травм глаза. Чаще всего встречаются колобомы радужной оболочки, мидриаз, рубцовые сращения и заращения зрачка, реже иридодиализ, частичная и полная аниридия, крайне редко – кисты радужной оболочки. Реконструктивное восстановительное лечение таких больных, с включением иридофакопротезирования, возможно не ранее, чем 6 месяцев после травмы, после полного стихания посттравматического воспалительного процесса. Травматические иридоциклиты. Проникающие ранения глазного яблока нередко сопровождаются воспалительной реакцией сосудистой оболочки. Различают серозный, гнойный и фибринозно-пластический иридоциклиты. Кроме того, в зависимости от тяжести хода гнойной инфекции выделяют гнойный иридоциклит, эндофтальмит и панофтальмит. Серозный иридоциклит проявляется на 23-й день после ранения. Он является реакцией тканей глаза на травму. Основные признаки его такие: боль в глазу, перикорнеальная инъекция, болезненность при пальпации области цилиарного тела, появление преципитатов, гиперемия радужки. Степень выраженности воспаления зависит от характера травмы. Ход острого серозного иридоциклита благоприятный: под действием лечения явления воспаления стихают, глаз успокаивается. Присоединение гнойной инфекции тяжелое осложнение проникающих ранений глаза. Основным источником ее выступает микрофлора повреждающего предмета, в том числе внутриглазного инородного тела, а также микроорганизмы, которые имеются в конъюнктивальном мешке. Патогенные микробы проникают в рану непосредственно в момент травмирования или через некоторое время после него (вторичная микробная экзогенная инвазия) в результате недостаточной адаптации краев раны. Источники эндогенного инфицирования поврежденного глаза зубы, миндалины, нос и придаточные пазухи, мочевыводящие пути и другие органы. Гнойный иридоциклит проявляется на 2-3-й день после травмы усиленным раздражением глаза, интенсивной смешанной инъекцией, появлением в передней камере гипопиона. Изменяются цвет и рисунок радужки в результате гиперемии ее сосудов. В области зрачка нередко появляется серовато желтая пленка экссудата. Боль возникает даже при легком прикосновении к глазу. Лечение. Назначают интенсивную противовоспалительную терапию: антибиотики широкого спектра действия субконъюнктивально 2 раза в день, а также внутримышечно или внутривенно, гемодез, аутогемо-осмотерапию, дегидратационную и десенсибилизирующую терапию. В последнее время болезненные субкюнъюнктивальные инъекции антибиотиков заменяют антибактериальными глазными лечебными пленками (ГЛП), которые закладывают в конъюнктивальный мешок дважды на день. Если после 3-5 дней лечения явления гнойного иридоциклита не уменьшаются, показан парацентез с промыванием передней камеры и введением внутрикамерно антибиотиков. Эндофтальмит более тяжелое проявление гнойной инфекции. Кроме выраженной смешанной инъекции, появляется хемоз конъюнктивы. Во время исследования в проходящем свете с глазного дна отмечается не красный, а желтовато-зеленый или серо-зеленый рефлекс, который свидетельствует о проникновении инфекции в область стекловидного тела. Впоследствии формируется абсцесс стекловидного тела, зрение снижается до светоощущения или нуля. Прогноз, как правило, неблагоприятный. Лечение. Назначают комплексное лечение, как при гнойном иридоциклите: применяют антибиотики, сульфаниламидные и кортикостероидные препараты, неспецифическую, рассасывающую, дезинтоксикационную и общеукрепляющую терапию. Используют фибринолизин, глюкозу, гексаметилентетрамин, витамины. Назначают антистафилококковый плацентарный иммуноглобулин, который является препаратом направленного действия и быстро создает у больного пассивный иммунитет. Для обеспечения необходимого терапевтического эффекта антибиотики (гентамицин) вводят непосредственно в место локализации инфекции интравитреально; кроме того, их вводят в систему глазничной артерии ретроградно через верхнеорбитальную артерию; осуществляют непрерывную перфузию стекловидного тела соответствующим раствором антибиотиков. В последнее время более широко используют радикальный хирургический метод лечения эндофтальмита закрытую витрэктомию с интравитреальным введением гентамицина и гордокса. Если лечение оказалось неудачным, ослепший глаз удаляют методом эвисцерации. Операция заключается в удалении воспаленных внутренних оболочек и содержимого глаза специальной ложечкой. Протезируют конъюнктивную полость через 23 недели. Панофтальмит. В случае бурного развития инфекции воспалительный процесс может распространиться на все оболочки глаза. Нарастает боль в глазу, усиливается отек и гиперемия век, хемоз конъюнктивы, появляется воспалительная реакция орбитальных тканей и, как следствие, экзофтальм, ограничение подвижности глазного яблока. Роговица гнойно инфильтрирована (вплоть до полного расплавления). Появляются симптомы общей интоксикации слабость, головная боль, повышение температуры тела. При панофтальмите, как правило, глаз спасти не удается. Целью лечения является не так сохранение глаза, как профилактика менингита. Поэтому рекомендована эвисцерация глазного яблока. Фибринозно-пластический иридоциклит после проникающего ранения, как правило, протекает хронически. Невзирая на интенсивное противовоспалительное лечение, травмированный глаз воспален, сохраняется перикорнеальная инъекция, определяются преципитаты на задней поверхности роговицы, образуются задние синехии, а иногда происходит сращение или заращение зрачка. Однако внутриглазное давление снижается, глаз умеренно болезненный при пальпации, что свидетельствует о вялотекущем хроническом воспалении цилиарного тела. Предметное зрение исчезает, сохраняется лишь светоощущение, чаще с неправильной проекцией света. Такой глаз создает опасность для второго, нетравмированного, в нем может возникнуть аналогичное воспаление, которое называется симпатическим. Иридоциклит на травмированном глазу в таком случае квалифицируют как симпатизирующий. Симпатическое воспаление это своеобразная форма хронического, злокачественного воспаления сосудистой оболочки неповрежденного глаза, которое развивается в случае вялотекущего посттравматического (симпатизирующего) иридоциклита в травмированном глазу. Этиология и патогенез. Воспаление впервые было описано Mackenzie в 1835 г. под названием “симпатическая офтальмия”, однако до сих пор этиология и патогенез его не выяснены. Сначала многие ученые главную роль в возникновении воспаления отводили микробной инфекции, считая ее сугубо специфической, которая переходит из одного глаза в другой с кровью (теория Лебера). Л.Г. Беллярминов и Я.В. Зеленковский, определяя инфекционную природу заболевания, считали, что второй глаз поражается в результате перенесения бактериальных токсинов, а не самих бактерий. Согласно другой теории, симпатическое воспаление рассматривали как результат поражения нервного сегмента, который иннервирует оба глаза. Оно чаще возникает при повреждении области цилиарного тела, богатого на нервные окончания. В случае длительного раздражения окончаний при травматическом иридоциклите постоянно поступают импульсы в соответствующий сегмент, который иннервирует оба глаза, через него и возникает аналогичное поражение второго глаза. В наше время большинство офтальмологов считает, что симпатическое воспаление развивается в результате действия аутоиммунных механизмов. Эта идея была предложена С.С. Головиным в 1904 г., а впоследствии ее подтвердили исследования Еlshing (1910) и только теперь правильность ее доказана благодаря достижениям современной клинической иммунологии. Аутоиммунная теория утверждает, что при проникающих ранениях глаза, особенно с выпадением сосудистой оболочки, нарушается функция гематоофтальмического барьера. В результате аутосенсибилизации происходит выработка тканевых и гуморальных антител к собственным увеоретинальным антигенам, которые действуют на клетки как поврежденного, так и здорового глаза, что и приводит к развитию симпатического воспаления. Патологоанатомическая картина одинакова на обоих глазах, характеризуется специфичностью, образованием эпителиоидно- и гигантоклеточных гранулём с пигментом, которые локализуются в увеальном тракте, и это дает возможность дифференцировать симпатическое воспаление от увеитов другой этиологии. Симпатическое воспаление случается редко до 1910 г. его частота при проникающих ранениях не превышала 3 %, потом она снизилась и в течение последних 30 - 40 лет находится на одном уровне, составляя 0,2 %. Невзирая на это, тяжесть последствий привлекает к нему постоянное внимание офтальмологов. Возникает симпатическое воспаление чаще всего после проникающих ранений, связанных с травмой, реже после внутриглазных операций (экстракция катаракты, витрэктомия, операции по поводу отслойки сетчатки). Заболевание неповрежденного глаза может развиться в любое время после травмы или операции, однако не раньше чем через 2 недели. Клиника. Заболевание проявляется в трех формах воспаления сосудистой оболочки серозного, фибринозно-пластического иридоциклита и хориоидита, нередко сочетаясь с нейроретинитом (смешанная форма). Симпатический серозный иридоциклит характеризуется смешанной инъекцией глазного яблока, беловатыми преципитатами на задней поверхности роговицы, отеком и гиперемией радужной оболочки, помутнением стекловидного тела. При смешанной форме на глазном дне отмечается гиперемия, размытость границ диска зрительного нерва, расширение вен. Важным диагностическим признаком является увеличение слепого пятна во время кампиметрического исследования и сужения поля зрения на цвета. Фибринозно-пластическая форма иридоциклита сопровождается выраженной смешанной инъекцией глазного яблока, быстрым образованием передних и задних синехий, появлением экссудата в передней камере и в области зрачка с последующим его заращением. Вследствие этого нарушается отток водянистой влаги из задней камеры в переднюю, наступает вторичная глаукома, которая приводит к гибели глаза. Иногда при симпатическом воспалении происходит атрофия цилиарного тела, которая обусловливает снижение секреции водянистой влаги. Развивается гипотония, размеры глаза уменьшаются, потом оно сморщивается, возможна даже полная атрофия глазного яблока. Хориоидит проходит в виде типичного экссудативного хориоидита: на глазном дне образуются большие желтовато-белые очаги, прикрытые отёчной сетчаткой. Эта форма чаще всего сочетается с нейроретинитом. Диагностика симпатичного воспаления несложна, если в течение первых недель и месяцев после тяжелого проникающего ранения, осложненного вялотекущим увеитом, на втором глазу развивается характерная картина серозного, фиброзно-пластического иридоциклита или хорионейроретинита. Трудности возникают при условии стертой симптоматики или в поздние сроки после повреждения (через несколько лет). Дифференциальная диагностика. Дифференцировать симпатическое воспаление следует от симпатического раздражения, связанного с окуло-окулярными реакциями, которое проявляется слезотечением, светобоязнью, конъюнктивальной или перилимбальной инъекцией глазного яблока. Но при этом нет характерных для симпатической офтальмии объективных признаков воспаления в переднем и заднем отделе сосудистой оболочки глазного яблока. Лечение симпатического воспаления сложная задача. В связи с внедрением новых лекарственных средств, особенно кортикостероидов и иммунокорректоров, симпатическое воспаление иногда удается остановить. Это является еще одним подтверждением аутоиммунной природы данного заболевания. Кортикостероидные препараты назначают в виде субконъюнктивальных или парабульбарных инъекций, инстиляций и внутрь по схеме. Обязательно применяют антибиотики под конъюнктиву и внутримышечно; сульфаниламидные препараты, десенсибилизирующие средства, индометацин, вольтарен внутрь; мидриатики местно (атропин, мезатон) или под конъюнктиву (адреналин, мезатон). В межрецидивный период по показаниям осуществляют хирургическое лечение: антиглаукоматозную операцию, удаление надхрусталиковой пленки, экстракцию осложненной катаракты, витрэктомию. После проведения операции необходима энергичная противовоспалительная терапия, во избежание обострения заболевания. Прогноз при симпатическом воспалении всегда очень серьезен. Профилактика заключается в тщательной хирургической обработке проникающих ранений глаза на микрохирургическом уровне (с целью снижения и профилактики тяжелых посттравматических осложнений) и проведении интенсивной противовоспалительной терапии в ранние сроки после травмы. Если лечение оказалось неэффективным (воспаление травмированного глаза не ликвидируется или приобретает затяжной характер, функции теряются совсем), необходима энуклеация поврежденного глаза. При развившемся симпатическом воспалении травмированный глаз удаляют лишь в том случае, если он слепой. Однако при сохранении предметного зрения, следует воздерживаться от энуклеации, поскольку впоследствии этот глаз может оказаться лучшим по зрению. studfiles.net Проникающие ранения глазного яблока.Поиск ЛекцийИзвестно, что при ранениях любого типа к анамнестическим сведениям следует относиться с определенной осторожностью. Необходимо всегда предвидеть меди коюридические последствия повреждения глаз, и это увеличивает важность подробной записи анамнеза и результатов обследования. Особенно внимательным следует быть к анамнестическим сведениям, которые дают дети. Нередко ребенок получает травму во время совершения действий, от выполнения которых его постоянно предостерегали, поэтому он скрывает ее истинную причину. Очистив рану влажным тампоном от кровяных сгустков и посторонних включений, следует осмотреть конъюнктиву, вывернув нижнее веко и приподняв (но не выворачивать) верхнее. Существенное значение имеют наличие и время появления субконъюнктивальных кровоизлияний. Кровоизлияние, возникшее непосредственно после травмы, может быть расценено и как субконъюнктивальный разрыв склеры. Кровоподтек же, появившийся через несколько дней после ранения, особенно в нижнем своде, позволяет заподозрить трещины в основании черепа ("симптом очков"). Клиническая картина проникающего ранения глазного яблока характеризуется нарушением целости капсулы глаза. Наличие гипотонии, хотя и не является признаком, характерным только для проникающего ранения, так как может появиться и при контузии, все же служит важным диагностическим признаком в первый момент после проникающего ранения. Раны при проникающих ранениях роговицы могут быть линейными, лоскутными с гладкими и рваными неровными краями, зияющими с дефектом ткани, а локализация ран — центральной, меридиональной, экваториальной. Ранения роговицы и корнеосклеральной области могут осложняться выпадением и дефектом радужки, травмой хрусталика и стекловидного тела с последующим развитием травматической катаракты, гемофтальма. При инфицировании раны могут развиться иридоциклит, эндофтальмит (гнойные очаги в стекловидном теле) и в ряде случаев панофтальмит (воспаление всех оболочек глаза). Первая помощь. В экстремальных ситуациях следует наложить стерильную повязку на глаз и направить пострадавшего в специализированное учреждение. При любом ранении век и глазного яблока требуется ввести противостолбнячную сыворотку. В дальнейшем назначают седативные средства для снятия стресса и антибиотики широкого спектра действия до получения результатов бактериологического исследования отделяемого конъюнктивальной полости. Рентгенологическое исследование позволит исключить или подтвердить наличие инородного тела. Ультразвуковое исследование поможет определить наличие изменений в стекловидном теле, выявить отслойку сетчатки, инородное тело. В 1-е сутки после травмы производят первичную хирургическую обработку раны глазного яблока и назначают иммунодепрессанты. Обработка проникающих ран роговицы. Основной задачей хирурга является по возможности полное восстановление анатомической структуры органа или ткани с целью максимального сохранения функции. При операциях на роговице накладывают глубокие швы из некрученого однонитевого нейлона 10/0 на 2/3 ее толщины на расстоянии 1 мм от краев раны. Расстояние между швами должно быть не более 1 мм, а при небольших ранах — 2 мм. Удаление швов производят через 1,5—2 мес. Для обработки звездчатых проникающих ран лучше всего использовать методику наложения кисетного шва, принцип которого заключается в проведении через все углы рваной раны кругового шва, чтобы стянуть его в центре, а затем обязательно накладывают отдельные швы на все участки, которые отходят от центра раны. В 1-е сутки после проникающего ранения роговицы с выпадением радужки считается целесообразным производить ее вправление с помощью мидриатиков и хирургического шпателя, если она не размозжена и не загрязнена. Предварительно радужку орошают раствором антибиотика. При проникающем ранении роговицы, сопровождающемся травмой хрусталика, рекомендуется выполнить экстракцию катаракты и наложить швы на края раны. В тех случаях, когда имеется размозженная рана роговицы и соединить ее края практически невозможно, производят пересадку роговицы. Ранения склеры и корнеосклеральной области редко бывают изолированными. Тяжесть их определяется сопутствующими осложнениями: выпадением сосудистой оболочки, кровоизлияниями в стекловидное тело и т. д. Наиболее тяжелые повреждения склеры сопровождаются дефектом ткани, причем наибольшие трудности возникают при ее субконъюнктивальных разрывах. При этом основными задачами офтальмолога являются диагностика и хирургическая обработка ранений, позволяющая восстановить герметичность глазного яблока и структурные соотношения внутри глаза. В ходе обработки раны склеры производят ревизию раны с широким разрезом конъюнктивы. В случае небольшого выпадения и ущемления в ране ресничного тела или сосудистой оболочки после орошения ткани антибиотиками рекомендуется осторожно вправить их и наложить швы. При проникающих ранениях глазного яблока любой локализации проводят местное лечение и, кроме того, принимают меры для снятия стресса у больного, профилактики инфекций, коррекции иммунологического статуса. Клиническая картина при проникающих ранениях глаза с внедрением инородных тел. При подозрении на попадание инородного тела в глаз большое значение имеют анамнестические данные. Тщательно собранные сведения о механизме травмы часто играют решающую роль в определении тактики лечения такого больного. В тех случаях, когда осколок проходит через склеру за пределами видимой части глаза, трудно обнаружить входное отверстие. При ранах роговицы значительных размеров может отсутствовать передняя камера или наблюдаются кровоизлияния в нее. Если осколок внедрился в глаз не по центру, то при биомикроскопии не всегда можно увидеть отверстие в радужке. При центральном расположении раны инородное тело может остаться в хрусталике или проникает в задний отдел глаза. Кровоизлияние в стекловидное тело различной интенсивности чаще наблюдается при травме цилиарного тела или сосудистой оболочки инородным телом. При внедрении инородного тела больших размеров клинически определяется зияние раны роговицы или склеры с выпадением сосудистой оболочки и стекловидного тела. При биомикроскопии инородное тело выявляют в передней камере, хрусталике, стекловидном теле или на глазном дне. При длительном пребывании железосодержащего инородного тела в глазу проявляются симптомы сидероза. В роговице появляется пигментация коричневого цвета вокруг осколка, радужка приобретает более темную или желто-бурую окраску, в углу передней камеры при гониоскопии также обнаруживают отложения пигмента, в хрусталике наряду с помутнениями, вызванными его травмой, под передней капсулой наблюдаются отложения коричневых зерен пигмента. В том случае, если в глазу длительное время находится медьсодержащее инородное тело, в оболочках и жидкостях глаза появляются признаки халькоза. В роговице видны мельчайшие зерна пигмента голубого, золотисто-голубого и зеленоватого цвета. Влага передней камеры приобретает золотисто-зеленоватый оттенок. Радужка отличается по цвету от радужки другого глаза, окрашена в зеленоватый или зеленовато-желтый цвет, у зрачкового края отмечаются отложения коричневого пигмента, при гониоскопии обнаруживают усиление пигментации зоны корнеосклеральных трабекул. На передней капсуле хрусталика появляется помутнение в виде диска с желтоватым оттенком, которое в поздней стадии напоминает головку цветущего подсолнуха. Желтовато-зеленоватый оттенок приобретают фибриллы стекловидного тела, которое в более поздние сроки имеет кирпично-красный оттенок. Халькоз сетчатки наблюдается редко, при этом окрашивается только область желтого пятна в медно-красный цвет. Удаление инородных тел из роговицы. Даже очень мелкие инородные тела в роговице могут стать причиной развития воспалительных инфильтратов, которые затем приводят к ее помутнению . Инородные тела, локализующиеся в поверхностных слоях роговицы, иногда выпадают самостоятельно. Для удаления поверхностно расположенных инородных тел, кроме специальных инструментов, можно использовать иглы, пинцеты, зубной бор, осколок бритвенного лезвия. Труднее извлечь инородное тело из стромы роговицы. После закапывания 1 % раствора дикаина над местом расположения осколка делают надрез роговицы линейным ножом или бритвенным лезвием. При этом нужно соблюдать осторожность, чтобы не протолкнуть осколок в переднюю камеру. Если инородное тело не удается извлечь магнитом, то его удаляют копьем или иглой. Для удаления магнитных инородных тел из передней камеры над осколком делают разрез, в который вводят наконечник магнита. Инородное тело, локализующееся в хрусталике, удаляют магнитом после вскрытия передней камеры или вместе с хрусталиком в случае амагнитной природы осколка с последующей интраокулярной коррекцией афакии. Из оболочек переднего отдела глаза инородное тело удаляют через произведенный над ним разрез склеры с помощью магнита. Если инородное тело не удалось извлечь магнитом, его удаляют пинцетом. Наибольшие трудности возникают при удалении инородных тел, расположенных в стекловидном теле, приоболочечно или частично в оболочках заднего полюса глаза. С этой целью применяют трансвитреальный метод с подходом через плоскую часть ресничного тела. После обычной предоперационной подготовки с созданием медикаментозного мидриаза глазное яблоко фиксируют лигатурой так, чтобы при прямом освещении микроскопа через контактную линзу инородное тело было видно в центре поля зрения. Через склеральный разрез под офтальмоскопическим контролем к инородному телу подводят инструменты — цанговый пинцет с сомкнутыми браншами, магнитзонд, аспирационное устройство. Если инородное тело плотно фиксировано, пересекают шварту специальными ножницами или витреофагом, захватывают инородное тело и извлекают. Под конъюнктиву вводят антибиотики широкого спектра действия и корти костеро иды. Перед трансвитреальным удалением инородного тела, расположенного в оболочках заднего полюса глаза, при прозрачных оптических средах производят предварительную лазеркоагуляцию вокруг осколка для профилактики отслойки сетчатки; при мутных средах (травматическая катаракта, помутнение стекловидного тела) сначала выполняют экстракцию катаракты, витрэктомию с удалением осколка и одновременно профилактическую лазеркоагуляцию с помощью эндолазера. При проникающих ранениях глаза с внедрением инородных тел, помимо выполнения оперативных вмешательств, требуется назначение разнообразных лекарственных средств, поскольку, как правило, эти ранения осложняются посттравматическим гемофтальмом, развитием инфекции, стойкой гипотонией или гииертензией, выраженными Рубцовыми изменениями фиброзной капсулы и внутренних структур глаза, что может привести к деформациям, функциональной и косметической неполноценности. В ранние сроки после ранения показаны инсталляции антисептиков и антибиотиков, а также инъекции под конъюнктиву антибиотиков широкого спектра действия (гентамицин,ампициллин, линкомицин, клафоран) для профилактики внутриглазной инфекции. Можно также принимать внутрь таривид (по 200 мг в день в течение 7—10 дней), квинтор (в дозе 250—500 мг 2 раза в день 7 дней), сумамед (по 500 мг 3 дня), максаквин (в дозе 400 мг 7—10 дней). Местно в виде капель назначают антибиотики и глюкокортикостероидные препараты (софрадекс, макситрол, гаразон, дексагентамицин, тобрадекс, максидекс, дексапос и др.). Хороший эффект дают нестероидные противовоспалительные препараты (наклоф, диклоф) в виде капель. При необходимости используют индометацин, реопирин, бутадион, метиндол, ибупрофен, вольтарен и др. (в таблетках). В зависимости от клинических проявлений процесса назначают ангиопротекторы, стимуляторы репарации, миотики или мидриатики, антигипертензивные препараты и диуретики. poisk-ru.ru 23.3.3. Проникающие ранения глазного яблока c.1Известно, что при ранениях любого типа к анамнестическим сведениям следует относиться с определенной осторожностью. Необходимо всегда предвидеть меди коюридические последствия повреждения глаз, и это увеличивает важность подробной записи анамнеза и результатов обследования. Особенно внимательным следует быть к анамнестическим сведениям, которые дают дети. Нередко ребенок получает травму во время совершения действий, от выполнения которых его постоянно предостерегали, поэтому он скрывает ее истинную причину. Очистив рану влажным тампоном от кровяных сгустков и посторонних включений, следует осмотреть конъюнктиву, вывернув нижнее веко и приподняв (но не выворачивать) верхнее. Существенное значение имеют наличие и время появления субконъ-юнктивальных кровоизлияний. Кровоизлияние, возникшее непосредственно после травмы, может быть расценено и как субконъюнктивальный разрыв склеры. Кровоподтек же, появившийся через несколько дней после ранения, особенно в нижнем своде, позволяет заподозрить трещины в основании черепа ("симптом очков"). Клиническая картина проникающего ранения глазного яблока характеризуется нарушением целости капсулы глаза. Наличие гипотонии, хотя и не является признаком, характерным только для проникающего ранения, так как может появиться и при контузии, все же служит важным диагностическим признаком в первый момент после проникающего ранения.
Первая помощь. В экстремальных ситуациях следует наложить стерильную повязку на глаз и направить пострадавшего в специализированное учреждение. При любом ранении век и глазного яблока требуется ввести противостолбнячную сыворотку. В дальнейшем назначают седативные средства для снятия стресса и антибиотики широкого спектра действия до получения результатов бактериологического исследования отделяемого конъюнктивальной полости. Рентгенологическое исследование позволит исключить или подтвердить наличие инородного тела. Ультразвуковое исследование поможет определить наличие изменений в стекловидном теле, выявить отслойку сетчатки, инородное тело. В 1-е сутки после травмы производят первичную хирургическую обработку раны глазного яблока и назначают иммунодепрессанты. Обработка проникающих ран роговицы. Основной задачей хирурга является по возможности полное восстановление анатомической структуры органа или ткани с целью максимального сохранения функции. При операциях на роговице накладывают глубокие швы из некрученого однонитевого нейлона 10/0 на 2/3 ее толщины на расстоянии 1 мм от краев раны. Расстояние между швами должно быть не более 1 мм, а при небольших ранах — 2 мм. Удаление швов производят через 1,5—2 мес. Для обработки звездчатых проникающих ран лучше всего использовать методику наложения кисетного шва, принцип которого заключается в проведении через все углы рваной раны кругового шва, чтобы стянуть его в центре, а затем обязательно накладывают отдельные швы на все участки, которые отходят от центра раны. В 1-е сутки после проникающего ранения роговицы с выпадением радужки считается целесообразным производить ее вправление с помощью мидриатиков и хирургического шпателя, если она не размозжена и не загрязнена. Предварительно радужку орошают раствором антибиотика. При проникающем ранении роговицы, сопровождающемся травмой хрусталика, рекомендуется выполнить экстракцию катаракты и наложить швы на края раны. В тех случаях, когда имеется размозженная рана роговицы и соединить ее края практически невозможно, производят пересадку роговицы. Ранения склеры и корнеосклеральной области редко бывают изолированными. Тяжесть их определяется сопутствующими осложнениями: выпадением сосудистой оболочки, кровоизлияниями в стекловидное тело и т. д. Наиболее тяжелые повреждения склеры сопровождаются дефектом ткани, причем наибольшие трудности возникают при ее субконъюнктивальных разрывах. При этом основными задачами офтальмолога являются диагностика и хирургическая обработка ранений, позволяющая восстановить герметичность глазного яблока и структурные соотношения внутри глаза. В ходе обработки раны склеры производят ревизию раны с широким разрезом конъюнктивы. В случае небольшого выпадения и ущемления в ране ресничного тела или сосудистой оболочки после орошения ткани антибиотиками рекомендуется осторожно вправить их и наложить швы. При проникающих ранениях глазного яблока любой локализации проводят местное лечение и, кроме того, принимают меры для снятия стресса у больного, профилактики инфекций, коррекции иммунологического статуса. Клиническая картина при проникающих ранениях глаза с внедрением инородных тел. При подозрении на попадание инородного тела в глаз большое значение имеют анамнестические данные. Тщательно собранные сведения о механизме травмы часто играют решающую роль в определении тактики лечения такого больного. В тех случаях, когда осколок проходит через склеру за пределами видимой части глаза, трудно обнаружить входное отверстие. При ранах роговицы значительных размеров может отсутствовать передняя камера или наблюдаются кровоизлияния в нее. Если осколок внедрился в глаз не по центру, то при биомикроскопии не всегда можно увидеть отверстие в радужке. При центральном расположении раны инородное тело может остаться в хрусталике или проникает в задний отдел глаза.
glazamed.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |


 Наибольшие трудности возникают при удалении ИТ, расположенных в стекловидном теле, приоболочечно или частично в оболочках заднего полюса глаза (рис. 23.12). С этой целью применяют трансвитреальный метод с подходом через плоскую часть ресничного тела. После обычной предоперационной подготовки с созданием медикаментозного мидриаза глазное яблоко фиксируют лигатурой так, чтобы при прямом освещении микроскопа через контактную линзу ИТ было видно в центре поля зрения. Через склеральный разрез под офтальмоскопическим контролем к инородному телу подводят инструменты - цанговый пинцет с сомкнутыми браншами, магнит-зонд, аспирационное устройство. Если ИТ плотно фиксировано, пересекают шварту специальными ножницами или витреофагом, захватывают ИТ и извлекают. Под конъюнктиву вводят антибиотики широкого спектра действия и кортикостероиды.
Наибольшие трудности возникают при удалении ИТ, расположенных в стекловидном теле, приоболочечно или частично в оболочках заднего полюса глаза (рис. 23.12). С этой целью применяют трансвитреальный метод с подходом через плоскую часть ресничного тела. После обычной предоперационной подготовки с созданием медикаментозного мидриаза глазное яблоко фиксируют лигатурой так, чтобы при прямом освещении микроскопа через контактную линзу ИТ было видно в центре поля зрения. Через склеральный разрез под офтальмоскопическим контролем к инородному телу подводят инструменты - цанговый пинцет с сомкнутыми браншами, магнит-зонд, аспирационное устройство. Если ИТ плотно фиксировано, пересекают шварту специальными ножницами или витреофагом, захватывают ИТ и извлекают. Под конъюнктиву вводят антибиотики широкого спектра действия и кортикостероиды. При проникающих ранениях глаза с внедрением ИТ, помимо выполнения оперативных вмешательств, требуется назначение разнообразных лекарственных средств, поскольку, как правило, эти ранения осложняются посттравматическим гемофтальмом, развитием инфекции, стойкой гипотонией или гипертензией, выраженными рубцовыми изменениями фиброзной капсулы и внутренних структур глаза, что может привести к деформациям, функциональной и косметической неполноценности.
При проникающих ранениях глаза с внедрением ИТ, помимо выполнения оперативных вмешательств, требуется назначение разнообразных лекарственных средств, поскольку, как правило, эти ранения осложняются посттравматическим гемофтальмом, развитием инфекции, стойкой гипотонией или гипертензией, выраженными рубцовыми изменениями фиброзной капсулы и внутренних структур глаза, что может привести к деформациям, функциональной и косметической неполноценности. Раны при проникающих ранениях роговицы могут быть линейными, лоскутными с гладкими и рваными неровными краями, зияющими с дефектом ткани, а локализация ран — центральной, меридиональной, экваториальной (рис. 23.8). Ранения роговицы и корнеосклеральной области могут осложняться выпадением и дефектом радужки, травмой хрусталика и стекловидного тела с последующим развитием травматической катаракты, гемофтальма. При инфицировании раны могут развиться иридоциклит, эндофтальмит (гнойные очаги в стекловидном теле) и в ряде случаев панофтальмит (воспаление всех оболочек глаза).
Раны при проникающих ранениях роговицы могут быть линейными, лоскутными с гладкими и рваными неровными краями, зияющими с дефектом ткани, а локализация ран — центральной, меридиональной, экваториальной (рис. 23.8). Ранения роговицы и корнеосклеральной области могут осложняться выпадением и дефектом радужки, травмой хрусталика и стекловидного тела с последующим развитием травматической катаракты, гемофтальма. При инфицировании раны могут развиться иридоциклит, эндофтальмит (гнойные очаги в стекловидном теле) и в ряде случаев панофтальмит (воспаление всех оболочек глаза).