|
|
||||||||||
|
Что предпринять если болит поджелудочная? Первая помощь в домашних условиях. От антибиотиков болит поджелудочнаяБолит поджелудочная, что делать?
Наличие болезненных ощущений в верхней области живота или боль в левом подреберье – есть сигналы различных заболеваний поджелудочной железы, которая, в свою очередь, играет одну из самых важных ролей в нашем организме. Именно поджелудочная железа отвечает за переваривание пищи, а также способствует расщеплению жиров, белков и углеводов. Исходя из этого, можно предположить, к каким печальным последствиям могут привести различные заболевания данного органа, если не начать своевременное их лечение. В этой статье мы и расскажем вам о том, что может стать причиной данных болевых синдромов, а также о том, что же делать, если у вас болит поджелудочная.
Сразу стоит оговориться о следующем: если у вас регулярно появляются болезненные ощущения в области поджелудочной железы, необходимо обязательно обратиться к соответствующему специалисту для сдачи анализов и выявления конкретного заболевания. Не допускайте перехода заболевания к поздним его стадиям, помните, что в некоторых случаях это поможет сохранить вам жизнь! Не стоит рассчитывать на то, что вылечиться у вас получится при помощи использования средств народной медицины: без рекомендаций и разрешения доктора вы только усугубите состояние своего здоровья.
Как определить источник болиЛюдям, которым когда-либо был поставлен диагноз панкреатит, хорошо знакомы боли в области поджелудочной железы, и, в который раз испытывая подобные болевые ощущения, они всегда ссылаются именно на это заболевание. Однако, иногда, концентрирующая боль в области поджелудочной железы, может говорить о совершенно иных заболеваниях. Так с чем же можно спутать панкреатит? Далее – об этом.
Заболевания поджелудочной железыЗаболеваний, связанных с поджелудочной железой, существует немало, однако, самыми распространённым среди них является острый панкреатит, который в запущенной стадии перерастает в панкреатит хронический.
Симптомы данного заболевания следующие:
2. Хронический панкреатит. Данная форма заболевания может стать следствием не выявленного вовремя острого панкреатита, хронического холецистита и желчекаменной болезни. Нарушения иммунной системы, а также чрезмерное употребление алкоголя и жирной пищи также приводит к хроническому панкреатиту. Если не принимать никаких мер касательно лечения данного заболевания, то как результат могут возникнуть такие заболевания, как желтуха, сахарный диабет и так далее. Симптомы хронического панкреатита следующие:
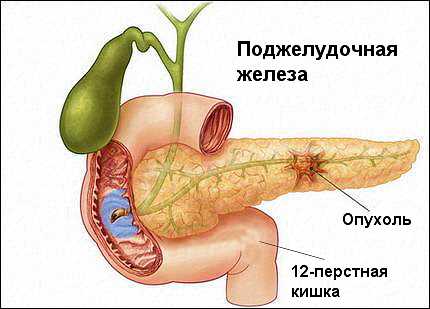
3. Рак поджелудочной железы. Данное заболевание встречается куда реже, однако, полностью исключить его, как возможную причину болей в области поджелудочной железы, невозможно. Удивительно, но факт: по статистике данное заболевание в большей степени присуще мужской половине населения. Как правило, данная онкология диагностируется на поздних стадиях.
На сегодняшний день до конца не изучены причины, по которым человек заболевает раком поджелудочной железы, однако, есть ряд факторов, которые могут положить начало данному заболеванию:
Симптомы рака поджелудочной железы:
Причины возникновения боли в области поджелудочной железыСуществует целый ряд факторов, которые приводят к появлению болезненных ощущений в области поджелудочной железы. И чем чаще эти факторы проявляются в вашей жизни, тем выше становится риск «приобрести» себе какое-либо заболевание. Далее будет приведён список того, что может стать раздражителем для вашей поджелудочной железы.
Что делать, если болит поджелудочная железаКак мы уже говорили, при регулярных болях в области поджелудочной железы, необходимо в обязательном порядке обратиться к соответствующим специалистам – гастроэнтерологу или хирургу, ибо самостоятельно справиться с проблемой невозможно. Однако, для того, чтобы временно облегчить испытываемые мучения, можно прибегнуть к приёму следующих препаратов:
Однако, что делать, если боль внезапная и слишком острая? В данной ситуации необходимо незамедлительно вызвать скорую помощь. Кстати, принимать какие-либо болеутоляющие средства не рекомендуется, так как это помешает специалисту определить место боли. Для снятия болевых ощущений до приезда доктора рекомендуется прилечь и на больное место наложить лёд – он поможет уменьшить активность поджелудочной железы. Также до приезда скорой помощи рекомендуется полностью отказаться от приёма какой-либо пищи; оптимальный вариант – пить только минеральную воду. Правильное питание – залог здоровьяТем, кого постоянно беспокоят боли в области поджелудочной железы, необходимо не только соблюдать все рекомендации лечащего врача, но и придерживаться определённой диеты – это во многом поспособствует вашему скорейшему выздоровлению. Далее будет приведён список запрещённых продуктов:
doctoroff.ru Почему болит поджелудочная железа: причины, симптомы, лечениеПоджелудочная железа выполняет важную роль в организме. Прежде, чем пища попадет в кишечник и начнет усваиваться там, на нее оказывается воздействие панкреатического сока, вырабатываемого поджелудочной железой. Этот сок расщепляет пищу на мелкие частички, что значительно облегчает работу кишечника. Если функция поджелудочной железы нарушается, то происходит сбой во всем желудочно-кишечном тракте. Причины болей в поджелудочной железе Поджелудочная железа вызывает сильные боли Боли в поджелудочной железе обычно имеют опоясывающий характер. Начинаются они в левой верхней части живота и распространяют на грудь и спину. Рассмотрим основные причины, почему болит поджелудочная железа. Самая распространенная причина – острый панкреатит, или другими словами, воспаление поджелудочной железы. При этом заболевании поджелудочная железа буквально переваривает саму себя, что и приводит в приступам боли. Панкреатит может возникать по самым различным причинам, однако часто причину определить невозможно:
Первая помощь и лечение Причин болей может быть несколько Лечение может назначить только врач. Лечить самого себя, не зная точного диагноза, опасно. Сильную боль в животе никогда не нужно терпеть и заглушать обезболивающими таблетками. Даже если вы снимите приступ, обследоваться необходимо. Поэтому, если у вас появились боли в животе, необходимо обратиться к гастроэнтерологу, а при острых «скрючивающих» болях незамедлительно вызывайте скорую помощь. Однако пока скорая в пути, вы можете облегчить свое положение. Спазмолитики помогут снять спазм сфинктера желчного протока, что обеспечит отток панкреатического сока в просвет кишки. Лучше отдать предпочтение не таблеткам, а внутримышечным инъекциям. Они подействуют быстрее и эффективнее. Конечно, уколы должен делать знающий человек: член семьи, соседка- медсестра и т.д. Колоть самого себя без определенных умений и в положении «эмбриона» нежелательно. Можно приложить холод к животу. Но это должен быть не ледяной холод типа замороженного мяса, а грелка с холодной водой или лед, завернутый в пакет и полотенце. Это не столько облегчит боль, сколько поможет снять отек. Обильное питье при остром панкреатите необходимо. Пить нужно не менее 2 л воды в день. Но именно воды и лучше минеральной без газа. Горячее и сладкое питье, как при простуде, не даст ожидаемого эффекта. Во время сильного приступа желательно отказаться от еды на сутки или перейти на жидкую пищу. После тщательного осмотра врач назначит лечение. В сложных случаях необходима госпитализация и операция по частичному или полному удалению поджелудочной железы. Если боль вызвана желчным камнем, возможна операция по его удалению. Лечение острого панкреатита проходит исключительно в стационаре под наблюдением врача. Первым делом необходимо снять болевой синдром при помощи обезболивающих средств (наркотических и ненаркотических). Часто обезболивающие сочетают с препаратами, уменьшающими выработку желудочного сока, чтобы замедлить разрушение фермента поджелудочной железы (Омепразол, Пантопразол). Если панкреатит носит хронический характер, врач может прописать ферменты, чтобы облегчить работу поджелудочной железы (Панкреатин, Креон, Фестал). Болеутоляющим эффектом обладает и физиотерапия. Электрофорез с новокаином могут назначить в период, когда обострение уже идет на спад. Незаменимым элементом лечения является щадящая диета, позволяющая поджелудочной железе восстановиться. Из рациона необходимо исключить жирное мясо, свежую выпечку, копчености, наваристые бульоны, фастфуд, газированные напитки, крепкий чай и кофе. Профилактика заболеваний поджелудочной железы Операция на поджелудочной железе Чтобы избежать проблем с поджелудочной железой, необходимо следить за своим питанием и избавляться от вредных привычек. В современной мире, где ежедневно приходится сталкиваться со стрессами, есть сухомятку по дороге на работу, поджелудочная страдает очень часто. Если соблюдать некоторые правила, можно значительно облегчить работу этого важного органа.
Народная медицина рекомендует такой рецепт для поддержания работы поджелудочной железы: петрушку, лимон с кожурой и чеснок пропустить через мясорубку, подержать в холодильнике в течение недели и принимать перед едой по половине столовой ложки. Возможные последствия Рак поджелудочной Если долгое время игнорировать сигналы организма, это может привести к самым неблагоприятным последствиям. Операция. Запущенная форма панкреатита и рак поджелудочной железы требуют хирургического вмешательства. Полное удаление железы также имеет свои негативные последствия помимо болевого синдрома. Это и сахарный диабет, о котором мы еще скажет отдельно, и диарея, и повышенное газообразование. При раке удаляться может не только поджелудочная, но и часть желудка.
Очень часто негативные последствия становятся результатом самолечения, когда затягивается время настоящей помощи. Чтобы этого не случилось, важно при появлении болевого синдрома как можно быстрее обращаться к специалистам. Почему поджелудочная железа дает сбои в работе, расскажет видеоматериал:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам. Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!pishhevarenie.com какими таблетками лечить и что делатьБоль в поджелудочной железе, частой причиной которой становится панкреатит, локализуется со стороны левого бока, она может быть острой, внезапной или слабовыраженной, сопровождаться другими симптомами. Что делать, если болит поджелудочная железа, какие средства помогут облегчить состояние и купировать болевой синдром? 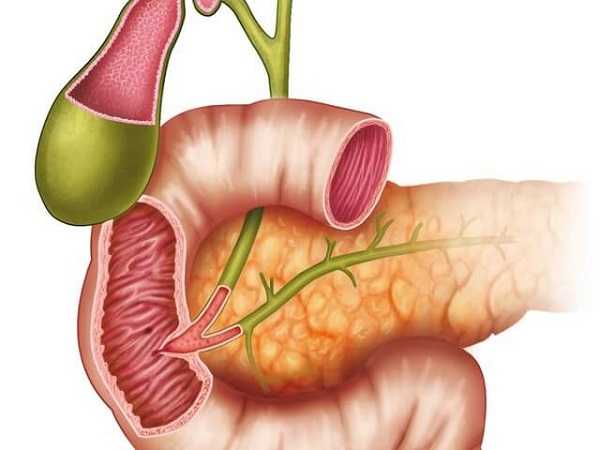 Поджелудочная железа располагается позади желудка в верхней части брюшной полости и примыкает к 12-перстной кишке Содержание статьи Принцип выбора препаратовК распространенным патологиям поджелудочной железы, способным вызвать болевые ощущения, относятся острый и хронический панкреатит, закупорка выводных протоков камнями. Лучшим вариантом при возникновении боли будет обратиться к врачу, пройти обследование и выяснить причину. На основании результатов он назначит таблетки, которые надо пить. При закупорке протоков камнями с учетом их размера применяется медикаментозное или оперативное лечение. Для устранения мелких камней назначают препараты, направленные на снятие воспалительного процесса, уменьшение отека тканей органа, заместительную ферментативную терапию и диету. При наличии крупных конкрементов показано оперативное вмешательство. Острый панкреатит сопровождается яркой клинической картиной:
 Возможные причины болей в поджелудочной Ввиду сильных приступов тошноты и рвоты устранение болевого синдрома при остром панкреатите при помощи таблеток не представляется возможным. Единственное, что разрешается делать до приезда врача, приложить к левому боку грелку со льдом или смоченное ледяной водой махровое полотенце, обеспечить больному покой и не принимать пищу. Важно: Лечить острый панкреатит следует исключительно в больничных условиях при помощи инъекций, капельниц с антиферментными (Контрикал, Гордокс, Пантрипин), дезинтоксикационными и обезболивающими препаратами, а также строжайшей диеты. При неправильно подобранной или несвоевременно назначенной терапии, существует высокая вероятность развития некроза и летального исхода. При хроническом панкреатите симптомы менее выражены. Боли возникают обычно через 15–20 минут после еды, могут сопровождаться тошнотой, отрыжкой, вздутием живота, послаблением стула. Провоцируют неприятные ощущения погрешности диеты, переедание, прием жирной, острой, копченой пищи или алкогольных напитков. При болевых ощущениях в поджелудочной железе, вызванных хроническим панкреатитом, используют несколько групп лекарств по отдельности или совместно в зависимости от тяжести течения. Среди них анальгетики, спазмолитики, ферменты, антациды, антибиотики. АнальгетикиПрименение анальгетиков при обострении хронического панкреатита или других заболеваниях направлено на снятие или уменьшение болевого синдрома. Можно принять следующие таблетки от боли в поджелудочной железе:
Употреблять эти таблетки следует только в экстренных случаях, систематическое применение (более 5 дней подряд) недопустимо. Нельзя принимать для обезболивания анальгетики, оказывающие выраженное токсическое воздействие на печень, так как хронический панкреатит и так провоцирует повреждение ее тканей вследствие застоя желчи. СпазмолитикиВоспаление поджелудочной железы часто сопровождается спазмом желчных протоков. В этом случае применяют спазмолитики при панкреатите. Они снимают болевой синдром за счет расширения просвета протоков, улучшения оттока панкреатического сока и снижения давления в сосудистых системах органа. Облегчить состояние помогут таблетки:
 Но-шпа – спазмолитик, не оказывающий негативного влияния на органы пищеварительного тракта Рекомендация: Наиболее действенным, если заболела поджелудочная железа, является сочетание спазмолитиков и анальгетиков. Например, Баралгин и Но-шпа, Анальгин и Папаверин. ФерментыФерментные препараты при болях в поджелудочной применяют для купирования ее экзокринной функции, то есть выделения панкреатического сока, содержащего пищеварительные ферменты. Снижение секреторной активности органа срабатывает по принципу обратной связи: после приема ферментов извне организм посылает сигнал о том, что они уже имеются в достаточном количестве, и их выделение не происходит. Ферментные препараты облегчают нагрузку на воспаленный орган, уменьшают давление в канальцах, снимают отек и снижают риски самопереваривания клеток под действием панкреатического сока.  Панкреатин – дешевый ферментный препарат Наилучшие результаты дает применение ферментных препаратов в форме таблеток. Капсулы больше подходят для компенсации ферментативной недостаточности. Используют средства на основе панкреатина, выделенного из поджелудочной железы свиней, который способствует облегчению усвоения жиров, белков и углеводов. Дозировку и длительность приема определяет врач. Принимать их следует во время или сразу после еды. Эффективны следующие таблетки:
Важно: Совместно с медикаментозным лечением при хронической форме панкреатита показана диета, которая заключается в исключении острых, жирных, жареных продуктов, легкоусвояемых углеводов. Питаться нужно дробно небольшими порциями по 5–6 раз за день. АнтацидыПри болях в поджелудочной часто применяют средства, нейтрализующие вырабатываемую обкладочными клетками желудка соляную кислоту (антациды) или снижающие ее секрецию. Они предупреждают раздражение, изъязвление слизистой, повышают активность неустойчивых к кислой среде желудка ферментных препаратов, защищая их от переваривания. К антацидам, которые принимают при болях в области поджелудочной, относятся:
 Суспензия Маалокс Среди средств, снижающих секрецию соляной кислоты, применяют ингибиторы протонной помпы (Омепразол, Омез, Гастрозол) или блокаторы h3-гистаминовых рецепторов (Ранитидин, Фамотидин). АнтибиотикиВ комплексном лечении воспалительного процесса поджелудочной железы иногда используют также антибактериальные препараты, основное действие которых направлено на снижение риска развития бактериальной инфекции в ослабленном органе и профилактику серьезных осложнений (абсцесс, перитонит, сепсис). Как правило, их прием показан при тяжелых состояниях пациента. Выпускаются антибиотики в форме таблеток и порошка для приготовления растворов для инъекций. При панкреатите могут быть назначены:
Необходимость приема антибиотиков, выбор лекарства и длительность его приема осуществляется только врачом. Во избежание ухудшения ситуации и предупреждения осложнений прием препаратов при болях в поджелудочной железе должен быть согласован с гастроэнтерологом! Важно знатьlechigastrit.ru Как и почему болит поджелудочная железаЗаболевания ЖКТ – это целый комплекс различных патологий, оказывающих крайне негативное воздействие на весь человеческий организм. Когда болит поджелудочная железа, это значит, что орган не справляется с нагрузками. Наиболее распространенной патологией поджелудочной железы является панкреатит. Также встречаются кисты поджелудочной железы и ее рак. Почему болит поджелудочная железа?Тяжесть и боли в области поджелудочной железы – это повод для обращения к врачу. Существует несколько причин, почему болит поджелудочная железа:
Как болит поджелудочная железа?Боль является основным признаком поражения железы. В зависимости от того, почему болит поджелудочная железа, а также характера воспаления, болевые ощущения могут локализоваться в разных точках. Так при остром панкреатите боли обычно очень сильные, отдающие в спину, левую лопатку, грудину. Они возникают настолько резко и неожиданно, что пациент может потерять сознание и даже умереть от болевого шока. Существует несколько точек болезненности при панкреатите, в зависимости от локализации воспаления:
Такое разнообразие болевых точек часто ставит людей в тупик и приводит к игнорированию опасных проявлений, что может вызвать летальный исход. Следует помнить, что боль при панкреатите усиливается в положении лежа и после приема пищи, а также не поддается воздействию анальгетиков. При хроническом панкреатите боли ощущаются в межреберной области, в желудке и отдают в спину. Они менее выражены, чем при остром панкреатите, но более постоянны. Хронический панкреатит при отсутствии лечения может привести к абсцессу поджелудочной железы и смерти пациента. Характеристика симптомов боли поджелудочной железыПри всех заболеваниях поджелудочной железы признаки обычно очень характерные и ярко выраженные. Основным признаком является сильная боль в эпигастральной области. При сильном воспалении боли становятся опоясывающими и пациенту кажется, что у него болит все. Помимо болей наблюдается сильная тошнота, часто переходящая в рвоту. По мере нарастания воспаления может довольно сильно подняться температура тела. Еще один признак – боли усиливаются, если лечь на спину. Рвота чаще всего появляется во время приема пищи или в утренние часы. Перед приступом рвоты у пациента возникает чувства спазма желудка. Рвотные массы имеют горьковатый привкус. При появлении подобных признаков нужно немедленно обратиться к врачу, ведь даже если приступ прошел самостоятельно, это не значит, что удалось достичь выздоровления. Такой исход говорит о том, что заболевание перешло в хроническую стадию и при следующем раздражающем воздействии на железу приступ повторится снова. В ряде случаев наблюдается существенное увеличение поджелудочной железы. Основными клиническими признаками такого увеличения является нарушение дыхания и чувство давления на ребра. Что делать если болит поджелудочная железа?Если есть подозрения на то, что боли в железе возникли по причине панкреатита или панкреонекроза (отмирания тканей железы) медицинская помощь должна быть оказана пациенту незамедлительно.До приезда скорой помощи необходимо соблюдать ряд правил и провести несколько процедур:
Проводить лечебные манипуляции и назначать те или иные препараты при панкреатите может только врач. При остром панкреатите необходима немедленная госпитализация. Необходимость помещения больного в стационар при хроническом панкреатите зависит от выраженности болевого синдрома и тяжести состояния пациента. Основным методом лечения острого панкреатита является хирургическое вмешательство. Во время операции хирург иссекает омертвевшие ткани железы. При хроническом панкреатите врачи первым делом вводят пациенту спазмолитики (обычно инъекционно), для снятия спазмов и боли, а также восстановления поступления панкреатического сока в кишечник. При сильных болях возможно назначение средств, которые нейтрализуют соляную кислоту в желудке. После купирования боли пациенту назначают трехдневное лечебное голодание, после чего переводят на специальную диету (при панкреатите назначают диету №5). Возможно назначение ферментных препаратов («Панкреатин», Панзинорм», «Микразим»). С целью подавления выработки ферментов железы назначают «Трасилол», «Гордокс», «Контрикал». Для профилактики развития вторичной инфекции показано назначение мощных антибиотиков. Внимание! Статьи на нашем сайте носят исключительно информационный характер. Не прибегайте к самолечению, это опасно, особенно при заболеваниях поджелудочной. Обязательно проконсультируйтесь с врачом! Вы можете записаться онлайн на прием к врачу через наш сайт или подобрать врача в каталоге. pankreatitpro.ru Болит поджелудочная - что делать в домашних условиях?Поджелудочная железа является крупнейшей железой эндокринной системы организма. Она ответственна за выработку ферментов, отвечающих за переваривание продуктов в тонком кишечнике, её клетки продуцируют глюкагон и инсулин, регулирующие выработку гормонов. Любая патология поджелудочной является опасной для работы всего организма в целом. Боль в ней свидетельствует чаще всего о развивающихся патологиях ЖКТ. Если болит поджелудочная, что делать в домашних условиях, чтобы уменьшить болевые ощущения? Где находится поджелудочная и где локализуются болиКогда человек стоит прямо, орган располагается на уровне с 1 позвонком поясничного отдела. Она имеет 3 отдела: тело, головку и хвост:
Боли могут проявляться в подреберье или локализоваться справа под лопаткой. Болевой синдром может проявиться в верхней части живота, усилиться и распространиться по всему животу. Именно такое расположение болевых ощущений свидетельствует о воспалении тканей поджелудочной или панкреатите: с этим заболеванием чаще всего связаны болевые ощущения. к содержанию ↑Причины болей и симптомы воспалительного процессаПри возникновении панкреатита в поджелудочной у больного проявляется ряд симптомов уже позволяющих сделать заключение о характере происходящих в организме процессов. Воспаление начинает проявляться длительным запором, последующим вздутием живота и появлением неприятного запаха изо рта. Затем человека беспокоит боль в боку справа — ноет в том месте, где располагается железа. Боли могут быть настолько сильными, что человек не может спокойно двинуться и повернуться, а бок реагирует даже на прикосновение. В дальнейшем может:
Обезболивающие от этих болей не помогают или помогают на совсем короткое время. При тяжелой форме болезнь приводит к истощению, обезвоживанию и снижению АД.
Основными причинами того, что побаливает именно в поджелудочной может быть:
Диагностика болей поджелудочной железыДля диагностики причин болей поджелудочной применяют следующие методы исследовании:
Какие заболевания вызывают болиПри болях в поджелудочной важно понимать, какое заболевание их вызвало для проведения адекватной терапии. Какие заболевания поджелудочной вызывают болезненные ощущения:
Также могут вызвать боли опухоли различной этиологии, кисты, свищи, камни. Какие еще заболевания могут вызвать боли:
ЛечениеЕсли заболела поджелудка, чем её лечить? Лечение заболеваний, вызвавших болезненные ощущения, должно проводиться только под контролем врача. От больного требуется в период обострения заболевания:
Первые сутки при появлении болей не нужно ничего кушать, пить негазированную воду, что уменьшит нагрузку на больной орган и приостановит выработку ферментов. Пить можно отвар или настой шиповника, некрепкий черный чай. Следует отказаться от соков и морсов. Выпивать нужно жидкости 1,5 – 2 литра в день.
На второй день можно начинать кушать овощное пюре, паровые котлетки из рыбы и нежирного мяса, омлет. Когда боли уменьшатся можно перейти на нежирный творог, кисломолочку, пить компот или кисель. От жареной, жирной, острой, копченой, соленой пищи, выпечке и от шоколада придется отказаться надолго. Фрукты можно кушать в печеном виде, овощи — в вареном или приготовленные на пару. Острый панкреатит лечится обычно в стационаре. При лечении хронического панкреатита требуется:
Как снять боль? Для купирования болевого синдрома применяются обезболивающие: наиболее часто для этих целей применяется парацетамол — он уменьшит отечность поджелудочной и окажет обезболивающее действие. В случае, если обезболивающее долго не начинает действовать, чтобы уменьшить боль нужно принять коленно-локтевое положение. Давление больного органа на центральный брюшной нервный узел уменьшится и боль уменьшится. Также для снижения функциональности органа на живот и бок можно положить лед. Обезболить поджелудочную железу, расслабить мускулатуру её протоков и нормализовать отток панкреатического секрета помогут спазмолитики:
Среди других препаратов можно отметить:
Обязательно при панкреатите назначаются для нормализации пищеварения ферменты. Они доставляют в организм элементы, необходимые для нормализации процессов всасывания и усвоения. Активное вещество, находящееся в ферментах называется панкреатин. Панкреатиносодержащие медпрепараты — это Мезим, Фестал, Креон, Панкреон и пр. Активное вещество заключается в кишечнорастворимую оболочку для предотвращения его разрушения в кислоте желудка. В двенадцатиперстной кишке щелочная среда разъедает оболочку и ферменты высвобождаются. Мезим Фестал КреонАнтациды назначаются, если патологию сопровождает внешнесекреторная недостаточность и диспепсия. Антацидные препараты подавляют синтез соляной кислоты клетками желудка. Фосфалюгель, Маалокс, Альмагель снижают кислотность желудочной среды, обеспечивают быстрое восстановление железы, обладают обволакивающим действием. Эти препараты также могут связывать патогены, выводить из организма токсические вещества и газы. к содержанию ↑Чем лечить поджелудочную домаЕсли больной знает, что у него панкреатит, нередко при возникновении болей он старается в домашних условиях снять приступ. В этом случае часто используют эффективные, проверенные веками средства народной медицины.
Видеок содержанию ↑Йога при болях в поджелудочнойХочется акцентировать внимание на лечебное воздействие йоги при лечении болезней поджелудочной. Важная причина многих заболеваний — патологические изменения тонуса гладкой мускулатуры. Сознательно человек эти процессы контролировать не может, но, освоив пару-тройку асан, можно препятствовать развитию осложнений.
Паванмукта-асана оказывает благотворное воздействие на все внутренние органы и активизирует работу поджелудочной. Нужно встать прямо, руки опустить. Потом поднять правую ногу, согнуть и прижать её к груди. Левую руку нужно положить на колено, правой обхватить лодыжку. В этой позиции нужно простоять 6 секунд и вернуться в ИП. Сделать еще раз асану на другую ногу. Каждый день асану нужно делать шесть раз.
Пашчимоттан-асана стимулирует работу внутренних органов и благотворно влияет на ЖКТ. Нужно сесть, вытянуть вперед ноги, наклониться и руками дотянуться до лодыжек, а головой уткнуться в колени. Замереть на 6 секунд. Повторять 3 раза.
Диета при болях в поджелудочной железеТем людям, у которых иногда бывают проблемы с поджелудочной, необходимо постоянно ограничивать себя в рационе и придерживаться здорового питания. Что можно кушать при болезнях поджелудочной:
gormonyinfo.com |
г.Самара, ул. Димитрова 131 [email protected] |
 |