|
|
||||||||||
|
ХОБЛ: препараты. Список препаратов для медикаментозного лечения. Антибиотики при хобл и бронхиальной астмесимптомы и 6 популярных препаратовХроническая обструктивная болезнь легких или ХОБЛ относится к хроническим легочным заболеваниям, связанным с недостаточностью дыхания. Развивается поражение бронхов с эмфиземными осложнениями на фоне воспалительных и внешних раздражителей и имеет хронический прогрессирующий характер.
Чередование периодов скрытого течения с обострениями требует особого подхода к лечению. Риск развития серьезных осложнений достаточно высок, что подтверждается статистическими данными. Нарушение функции дыхания становится причиной инвалидности и даже летального исхода. Поэтому пациентам с таким диагнозом необходимо знать ХОБЛ, что это такое и как лечится заболевание. Общая характеристикаПри воздействии на дыхательную систему различных раздражающих веществ у людей, имеющих предрасположенность к воспалению лёгких, начинают развиваться негативные процессы в бронхах. Поражаются, прежде всего, дистальные отделы – расположенные в непосредственной близости к альвеолам и легочной паренхиме. На фоне воспалительных реакций процесс естественного отхождения слизи нарушается, а мелкие бронхи закупориваются. При присоединении инфекции воспаление распространяется на мышечные и подслизистые слои. В результате происходит ремоделирование бронхов с замещением на соединительные ткани. Кроме этого, легочная ткань и перемычки разрушаются, что ведет к развитию эмфиземы. При уменьшении эластичности легочных тканей наблюдается гипервоздушность – воздух буквально раздувает легкие. Проблемы возникают именно с выдохом воздуха, так как бронхи не могут полностью расправиться. Это ведет к нарушению газообмена и уменьшению объема вдоха. Изменение естественного процесса дыхания проявляется у больных, как одышка при ХОБЛ, которая значительно усиливается при нагрузках. Постоянная дыхательная недостаточность становится причиной гипоксии – дефицита кислорода. От кислородного голодания страдают все органы. При длительной гипоксии легочные сосуды еще больше сужаются, что приводит к гипертензии. В результате происходят необратимые изменения сердца – увеличивается правый отдел, что становится причиной сердечной недостаточности. Почему ХОБЛ выделяют в отдельную группу заболеваний?К сожалению, не только пациенты, но и медицинские работники мало информированы о таком термине, как хроническая обструктивная болезнь легких. Медики по привычке диагностируют эмфизему или хронический бронхит. Поэтому пациент даже не догадывается, что его состояние связано с необратимыми процессами. Действительно, при ХОБЛ характер симптомов и лечение в стадии ремиссии мало чем отличаются от признаков и методов терапии при легочных патологиях, связанных с дыхательной недостаточностью. Что же тогда заставило медиков выделить ХОБЛ в отдельную группу. Медициной определена основа такого заболевания – хроническая обструкция. Но сужение просветов в дыхательных путях встречаются и при протекании других легочных болезней.
ХОБЛ, в отличие от других заболеваний, таких как астма, бронхит, невозможно вылечить навсегда. Негативные процессы в легких необратимы. Так, при астме спирометрия показывает улучшения после того, как применены бронхолитики. Причем показатели ПСВ, ОФВ могут увеличиться более 15%. В то время как ХОБЛ не дает существенных улучшений. Бронхит и ХОБЛ – это два различных заболевания. Но хроническая обструктивная болезнь легких может развиваться на фоне бронхита или протекать как самостоятельная патология, так же как и бронхит не всегда может спровоцировать ХОБЛ. Для бронхита характерен длительный кашель с гиперсекрецией мокроты и поражение распространяется исключительно на бронхи, обструктивные нарушения при этом наблюдаются далеко не всегда. Тогда как отделение мокроты при ХОБЛ не во всех случаях повышено, а поражение распространяется на структурные элементы, Хотя аускультативно в обоих случаях прослушиваются бронхиальные хрипы. Почему развивается ХОБЛ?Бронхитами, воспалением легких болеет не так и мало взрослых и детей. Почему же тогда хроническая обструктивная болезнь легких развивается только у единиц. Кроме провоцирующих факторов на этиологию заболевания влияют и предрасполагающие. То есть толчком для развития ХОБЛ могут стать определенные условия, в которых оказываются люди, склонные к легочным патологиям. К предрасполагающим факторам можно отнести:
Но это не значит, что все пациенты, попавшие в группу риска, неизбежно должны заболеть ХОБЛ.
Фактически, любое внешнее воздействие на легкие раздражающего характера способно спровоцировать обструктивные процессы. Основные жалобы и симптомыПервичные признаки ХОБЛ связывают с кашлем. Причем кашель, в большей степени, беспокоит больных в дневное время. При этом отделение мокроты незначительно, хрипы могут отсутствовать. Боль практически не беспокоит, мокрота отходит в виде слизи. Мокрота с наличием гноя или надсадный кашель, провоцирующий кровохарканье и боль, хрипы, – появления более поздней стадии. Главные ХОБЛ симптомы связывают с наличием одышки, интенсивность которой зависит от стадии заболевания:
Возникновение таких синдромов при ХОБЛ может сопровождать не только этап обострения. Причем с прогрессом заболевания симптомы ХОБЛ в виде одышки, кашля становятся сильнее. При аускультации прослушиваются хрипы. Проблемы с дыханием неизбежно провоцируют системные изменения в организме человека:
Отмечаются и психические, эмоциональные нарушения. Значительно снижается работоспособность, развивается депрессивное состояние, необъяснимая тревожность. Корректировать эмоциональные расстройства, возникшие на фоне ХОБЛ проблематично. Пациенты жалуются на апноэ, стабильную бессонницу. На поздних стадиях присоединяются и когнитивные расстройства, проявляющиеся проблемами с памятью, мышлением, способностью анализировать информацию. Клинические формы ХОБЛКроме стадий развития ХОБЛ, которые чаще всего применяются в медицинской классификации, выделяют и формы заболевания по клиническому проявлению:
Однако говорить о четком разделении невозможно, так как на практике чаще встречается ХОБЛ смешанного типа. Обострение ХОБЛОбостряться заболевание может непредсказуемо под воздействием различных факторов, в том числе внешних, раздражающих, физиологических и даже эмоциональных. Даже после приема пища в спешке может возникнуть удушье. При этом состояние человека ухудшается стремительно. Усиливается кашель, одышка. Применение привычной базисной терапии ХОБЛ в такие периоды не дает результатов. В период обострения необходимо корректировать не только методы лечения ХОБЛ, но и дозы применяемых средств. Обычно лечение проводится в стационаре, где имеется возможность оказать экстренную помощь больному и провести необходимые обследования. Если обострение ХОБЛ случается довольно часто, увеличивается риск развития осложнений. Неотложная помощьОбострения с внезапными приступами удушья и выраженной одышкой необходимо купировать безотлагательно. Поэтому на первый план выходит экстренная помощь. Больным рекомендовано для купирования ХОБЛ в домашних условиях проводить ингаляции, для которых использовать препараты Сальбутамола, Атровента, Беродуала с быстрым действием. Лучше всего воспользоваться небулайзером или спейсером и обеспечить приток свежего воздуха. Поэтому у человека, предрасположенного к таким приступам, ингаляторы должны всегда быть с собой. Если первая помощь не дает результатов и удушье не купируется, необходимо срочно вызывать скорую помощь. ВидеоВидео — хроническая обструктивная болезнь легких Принципы лечения при обостренияхЛечение хронической обструктивной болезни легких в период обострения в стационаре проводится по следующей схеме:
Кроме этого могут применяться препараты для лечения заболеваний, резвившихся на фоне ХОБЛ. Использовать народные и национальные рекомендации в период обострения не имеет смысла, а порой, и ухудшает состояние, угрожает жизни. Базисное лечениеДля предотвращения приступов и улучшения общего состояния пациента проводится комплекс мероприятий, среди которых не последнее место занимает поведенческая и медикаментозное лечение, диспансерное наблюдение. Основные препараты, которые применяются на этом этапе, – это бронхолитики и кортикостероидные гормоны. Причем возможно применение бронхолитических лекарств длительного действия. Совместно с приёмом лекарств необходимо уделять внимание развитию легочной выносливости, для чего используют дыхательную гимнастику.
Что касается питания, то упор делается на избавление от лишнего веса и насыщение необходимыми витаминами. Лечение ХОБЛ у пожилых людей, а также у тяжелых пациентов сопряжено с рядом трудностей по причине наличия сопутствующих заболеваний, осложнений и сниженной иммунной защиты. Нередко такие пациенты требуют постоянно ухода. Оксигенотерапия в таких случаях используется в домашних условиях и, порой, является основным способом, направленным на предупреждение гипоксии и связанных с ней осложнений. Когда поражение легочной ткани существенно, необходимы кардинальные меры с проведением резекции части легкого. К современным методам кардинального лечения относится радиочастотная абляция (аблация). Делать РЧА имеет смысл при выявлении опухолей, когда по каким-то причинам проведение операции не возможно. ПрофилактикаОсновные методы первичной профилактики напрямую зависят от привычек и образа жизни человека. Отказ от курения, применения средств индивидуальной защиты в разы уменьшает риск развития обструкции легких. Вторичная профилактика направлена на предупреждение обострений. Поэтому пациент должен строго соблюдать рекомендации медиков по лечению, а также исключить из своей жизни провоцирующие факторы. Но и вылеченные, прооперированные пациенты не защищены полностью от обострений. Поэтому актуальна и третичная профилактика. Регулярная диспансеризация позволяет предупредить заболевание и выявить изменения в легких на ранних стадиях. Периодическое лечение в профильных санаториях рекомендовано как больным, независимо от стадии ХОБЛ, так и вылеченным пациентам. С таким диагнозом в анамнезе путевки в санаторий предоставляются в льготном режиме.
pnevmonet.ru препараты, медикаментозное и немедикаментозное лечение
Существует несколько методов лечения ХОБЛ:
Содержание статьи Медикаментозная терапияМедикаменты — основа лечения ХОБЛ любой степени тяжести. Применяется несколько групп препаратов: бронхорасширяющие, муколитики, глюкокортикостероиды, антибиотики, антиоксиданты, иммунорегуляторы.
Бронхорасширяющие препаратыПодобные медикаментозные средства иначе называются бронхолитики или бронходилататоры. Принципы бронхолитической терапии ХОБЛ:
Атровент
Главное действующее вещество — ипратропия бромид способствует расширению бронхов и расслабляет их мускулатуру. Препарат уменьшает выработку слизи в бронхах, не препятствуя при этом отхождению мокроты. Оказывает местное действие, при ингаляциях бронхов достигает 10% средства, оставшееся количество лекарства остаётся во рту. Результат применения Атровента появляется максимум через четверть часа после впрыскивания, пик эффективности наблюдается через час—полтора и сохраняется до 8 часов. Важно! Однозначного ответа, какая форма препарата предпочтительнее для лечения ХОБЛ не существует. При выборе следует учесть состояние здоровья больного, возраст, условия и ситуации, когда будет применяться препарат. Все формы Атровента имеют преимущества и недостатки. Аналоги: Тровентола, Иправент, Трувент, Ипрамол Стери—Неб, Спирива. Внимание! Если по прошествии 30 минут после использования Атровента улучшения нет, стоит об этом известить врача. Нельзя самостоятельно увеличивать дозу, рекомендованную доктором. При имеющихся болезнях глаз недопустимо попадание в них лекарства. В составе Атровена содержится бензалкония хлорид, который провоцирует сужение бронхов. Спирива
Через полчаса после ингаляции увеличиваются функции лёгких, действие сохраняется на протяжении суток. Выраженный бронходилатирующий эффект достигается на третьи сутки применения, при этом толерантности к препарату в течение одного года использования не наблюдалось. Использование препарата уменьшает число рецидивов ХОБЛ и госпитализаций. Аналоги: Иправент, Ипратропиум, Сибри Бризхалер, Атровент. Внимание! Спирива не используется в качестве терапевтического средства при острых приступах бронхоспазма. Недопустимо попадание препарата в глаза. Современными препаратами, которые оказывают выраженный положительный эффект после 28 суток применения являются Фенспирид или Эреспал. Они одновременно действуют как противовоспалительные, бронхорасширяющие и антигистаминные средства. ФенспиридПротивокашлевое, бронхолитическое и противовоспалительное средство. Аналоги: Эпистат, Эриспирус. ЭреспалПрепарат ограничивает распространение воспаления, подавляет вырабатыванию в организме вязкой слизи. Важно! Эреспал не может служить заменой терапии антибиотиками. МуколитикиКарбоцестеин и Амброксол, существенно облегчают отделение мокроты у больных и сказываются благотворно на состоянии здоровья в целом. КарбоцестеинПрепарат уменьшает кашель, ускоряет восстановление слизистых оболочек, нормализует их структуру. Важно! Карбоцестеин повышает эффективность Теофиллина и антибактериальной терапии. Аналоги: Бронкатар, Мукосол, Мукопронт, Флюдитек. АмброксолПрепарат разжижает мокроту, обладает отхаркивающими и секретомоторными свойствами. Амброксол выпускается в виде таблеток — шипучих и пролонгированного действия, капсул, сиропа, раствора, предназначенного для ингаляций.
Действие препарата развивается через 30 минут после употребления и сохраняется на протяжении 12 часов. Внимание! Нельзя употреблять Амброксол дольше 5 дней. Более длительный курс должен быть назначен врачом. Аналоги: Лазолван, Флавамед, Амбробене. Массовое использование муколитиков у больных с ХОБЛ не рекомендовано, подобные препараты могут назначаться только небольшому числу больных, у которых мокрота отличается повышенной вязкостью. ГлюкокортикостероидыПодобные лекарственные препараты оказывают выраженное противовоспалительное действие, но у больных с ХОБЛ она выражается слабее, чем у астматиков. Важно! Нельзя долгое время использовать глюкокортикостероиды, так как существует риск возникновения остеопороза или миопатии. При рецидивах ХОБЛ необходимы короткие курсы продолжительностью 10—14 дней. ФлютиказонПрепарат обладает противовоспалительными, противозудными, противоотёчными и антигистаминными свойствами. Выпускается в виде мази, назального спрея, аэрозоля для ингаляций. Проведение ингаляций обуславливает накопление в лёгких 20% введённой дозы, остальное попадает в ЖКТ и метаболизируется в печени с образованием неактивной формы. БудесонидГормональное лекарственное средство, выпускается в виде порошка для ингаляций. Действующее вещество является аналогом кортизола, который регулирует обмен минералов и углеводов в организме. Препарат снимает воспаление, устраняет симптомы аллергии. Эффект применения препарата проявляется на 5—7 сутки курса. Антибиотики
В настоящее время нет результатов исследований, которые бы достоверно подтверждали сокращение частоты и благотворное влияние на тяжесть рецидивов ХОБЛ неинфекционной природы вследствие антибиотикотерапии. Антибактериальные препараты рекомендованы при терапии рецидивов инфекционной природы и устраняют симптоматику ХОБЛ. Важно! Длительность антибиотикотерапии не должна превышать 15 суток. АнтиоксидантыАктивно используются в терапии ХОБЛ по нескольким причинам. Например, препарат Ацетилцестеин продлевает периоды ремиссии и существенно уменьшает число обострений, препарат применяется одновременно с глюкокортикоидами и бронхолитиками. АцетилцестеинСредство облегчает отхождение мокроты, разжижает её и увеличивает объём. Обладает противовоспалительными свойствами. ИммунорегуляторыИначе они называются иммуностимуляторы или иммуномодуляторы. Систематическое употребление подобных средств не рекомендуется, так как убедительных доказательств их эффективности нет. Больным, у которых ХОБЛ развилась до сорокалетнего возраста, может проводиться курс заместительной терапии. Подобное лечение не везде в мире доступно и стоит очень дорого. Немедикаментозное лечениеНемедикаментозная терапия подразумевает применение различных реабилитационных программ и кислородотерапия. В народной медицине в качестве терапевтических средств применяется корень солодки, цветки липы и ромашки, эвкалипт, мальва, донник, шалфей, семена льна в виде отваров, настоев, ингаляций.
РеабилитацияРеабилитационные программы разработаны для облегчения социальной и физической адаптации пациентов. В состав подобных программ входят:
Реабилитация в России — это санаторное лечение, в результате которого у больных повышается работоспособность и качество жизни, уменьшается одышка, уходит угнетённое состояние и тревожность. Пациенты реже попадают в больницу, продолжительность нахождения там сокращается. После окончания лечения в санатории эффект сохраняется. Для пациентов с ХОБЛ особенно важно правильное питание, так как потеря веса на 10% за последнее полугодие или на 5% за месяц связана с летальным исходом. Особенно это касается снижения массы мышечной ткани. Больным с ХОБЛ следует придерживаться высококалорийной диеты, где присутствуют продукты с большим содержанием белка. ОксигенотерапияГлавная причина летального исхода у больных с ХОБЛ — дыхательная недостаточность. Чтобы скорректировать подобное состояние применяется оксигенотерапия. Продолжительное лечение кислородом проводится не меньше пятнадцати часов в сутки. Источниками кислорода служат специальные баллончики, внутри которых находится сжатый газ, концентраторы кислорода или цилиндры с жидким кислородом. Предпочтительным для использования в домашних условиях является концентратор кислорода.
Кислород доставляется больному посредством транстрахеальных катетеров, назальных канюль, масок. Наибольшую популярность у пациентов снискали назальные канюли из—за удобства их применения. Важно! Кислородотерапию доктора никогда не назначают курильщикам с ХОЛБ или имеющим алкогольную зависимость. Хирургическое лечениеВ настоящее время хирургическое лечение пациентов с ХОБЛ исследуется. Обсуждается возможность пересадки лёгких, буллэктомии, операции по уменьшению объёма лёгких. Пересадка лёгких способна существенно облегчить жизнь и увеличить работоспособность пациентов. Трудности возникают с поисками донорского лёгкого, возникновением осложнений после операции, большую роль играет высокая стоимость трансплантации.
Буллэктомия позволяет избавить пациента от больших булл в лёгких и одновременно с ними от одышки, инфекций, боли, кровохарканья. Функционирование лёгких улучшается. Значимость операции по сокращению объёма лёгких до сих пор недостаточно изучена, потому она остаётся экспериментальной. Схема лечения и дозировка назначаемых лекарственных средств зависит от степени тяжести недуга и состояния здоровья пациента. При рецидиве ХОБЛ увеличиваются дозы основных препаратов, терапия дополняется глюкокортикостероидами и антибиотиками (при необходимости). Больные в тяжёлом состоянии переводятся на оксигенотерапию либо искусственную вентиляцию лёгких. Благодаря детальной проработанности лечения ХОБЛ течение недуга можно корректировать, а в некоторых случаях предупредить его развитие. vdoh.site Бронхиальная астма и ХОБЛ: отличияСреди населения распространены такие патологии дыхательной системы, как бронхиальная астма и ХОБЛ (хроническая обструктивная болезнь легких). Чем отличаются эти диагнозы? Бронхиальная астмаБронхиальная астма (БА) считается одним из наиболее распространенных заболеваний дыхательной системы. Она может манифестировать в любом возрасте и встречается у детей и взрослых. Бронхиальная астма – это хронический воспалительный процесс в дыхательных путях, который приводит к гиперреактивности бронхов и, как правило, сопровождается частичной обструкцией. Она может исчезать самостоятельно или под действием бронхорасширяющих лекарств (бронхолитиков). Важным диагностическим критерием является наличие у пациента-астматика атопии – аллергической реакции на какое-либо вещество. На развитие и проявления этой патологии существенно влияют внутренние и внешние факторы. К внутренним относят следующие:
Наиболее важные факторы внешней среды – это:
Симптоматика
Проявления бронхиальной астмы могут быть разнообразными. Однако в ее клинической картине выделяют следующие характерные симптомы:
Чаще всего приступы кашля и удушья беспокоят больных ночью или на рассвете. Однако специфического набора симптомов при бронхиальной астме нет. Ее проявления вариабельны и могут изменяться даже в течение суток. Иногда это существенно затрудняет диагностику. Диагностика БАСледует знать, что до сих пор диагноз бронхиальной астмы устанавливается клинически, на основании следующих данных:
Сбор анамнеза чрезвычайно важен при постановке диагноза БА, особенно у маленьких детей, которым невозможно исследовать функцию внешнего дыхания. Врач подробно расспрашивает пациента о характере и частоте обострений, их взаимосвязи с аллергенами, холодом, физической нагрузкой, некоторыми лекарствами. Также необходимо выяснить, от чего проходит удушье, наблюдается ли бронхиальная астма у родственников. Косвенным образом подтвердить диагноз могут признаки атопии – пищевая аллергия, контактный или атопический дерматит. Объективное обследование далеко не всегда оказывается информативным. Если врач консультирует пациента вне обострения, он не услышит одышки и свистящих хрипов при аускультации. Перкуссия (постукивание) грудной клетки также окажется без изменений. В общем анализе крови при БА нередко наблюдается эозинофилия, однако она не является специфическим признаком болезни. Значимая роль принадлежит инструментальному обследованию – оценке функции внешнего дыхания. Инструментальное обследование
Оценить функцию внешнего дыхания можно при помощи двух методов:
Пиковая скорость выхода помогает выяснить, имеется ли у пациента обструкция (сужение) дыхательных путей. Для этой цели используется специальный аппарат – пикфлоуметр. Наиболее удобно проводить измерения утром и вечером и сравнивать показатели. У маленьких детей данное исследование назначается после пяти лет. Пикфлоуметрия определяет лишь наличие обструкции, которая может встречаться и при других заболеваниях – ХОБЛ, инородном теле бронха, опухоли. В диагностике бронхиальной астмы более важно выяснить обратимость обструкции. Именно она и будет определяющим критерием. Для этого пациенту предлагается проба с бронхолитиком. Вначале определяется обычная пиковая скорость выдоха, а затем больной вдыхает препарат, расширяющий бронхи. Если показатели ПСВ улучшаются, это подтверждает обратимость обструкции и диагноз БА. Спирометрия включает в себя измерение объемных и скоростных показателей дыхания и служит для оценки состояния легких и бронхов. Лечение бронхиальной астмы
В лечении БА принято различать экстренную помощь и базисную терапию. Экстренная помощь оказывается при приступе удушья или астматическом статусе и предполагает использование бронхорасширяющих средств (бронходилататоров, бронхолитиков). Бронхорасширяющие препараты могут относиться к разным группам, однако общим у них является расслабляющее воздействие на гладкую мускулатуру дыхательных путей и увеличение их просвета. В неотложной терапии наиболее часто используются следующие группы бронхолитиков:
Наиболее сильными считаются бета-2-агонисты. Они оказывают выраженный, но кратковременный эффект. Все бронхолитики вводятся ингаляционно. При комбинации бета-2-адреномиметика с холинолитиком или метилксантином эффективность препарата возрастает. Среди таких лекарств наиболее известны Беродуал и Комбивент. Средства короткого действия должны использоваться лишь в случае необходимости, заменять ими базисную терапию БА нельзя. Базисная терапия БА
Базисная терапия БА называется ступенчатой. Это значит, что при переходе на более высокую ступень количество и дозы лекарств возрастают. Но если удается опуститься на ступень ниже, медикаментозная нагрузка также снижается. Для удобства была создана современная классификация бронхиальной астмы, учитывающая количество ночных и дневных приступов, потребность в препаратах короткого действия, данные пикфлоуметрии. В зависимости от совокупности этих факторов различают следующие формы заболевания:
При легком интермиттирующем течении обычно нет необходимости в постоянном приеме лекарств. Достаточно использовать ингаляционный препарат короткого действия. Также возможно применение кромогликата натрия – стабилизатора мембран тучных клеток. К этим средствам требуется прибегнуть, если пациенту предстоит значительная физическая нагрузка или контакт с известным аллергеном. Легкое персистирующее течение подразумевает ежедневный прием противовоспалительных средств. Чаще всего используются ингаляционные кортикостероиды (Будесонид, Ингакорт, Беклометазон) или кромогликат натрия. С этой же целью иногда назначают теофиллины длительного действия, но при таком лечении необходимо постоянно контролировать уровень действующего вещества в плазме крови. При персистирующем течении средней степени тяжести врач назначает следующие препараты продленного действия для ежедневного приема:
Терапия дополняется лекарствами короткого действия при приступах. Персистирующее течение тяжелой степени подразумевает постоянный прием ингаляционных кортикостероидов, продленных бета-2-агонистов, метилксантинов в большей дозировке. Помощь при приступах оказывается бронходилататорами короткого действия. Ступенчатая терапия позволяет эффективно контролировать бронхиальную астму. Если в течение трех месяцев не наступает ухудшения, врач переводит пациента на ступень ниже. В детском возрасте нередко удается добиться легкого интермиттирующего течения, и ребенок забывает о своей болезни надолго. У взрослых из-за большого количества сопутствующих патологий и невысокого самоконтроля прогноз менее благоприятен. ХОБЛ
Хроническая обструктивная болезнь легких – патология, при которой скорость движения воздуха по дыхательным путям ограничена, и это состояние в той или иной степени необратимо. Развитие ХОБЛ связывают со следующими причинами:
ХОБЛ, как и БА, чрезвычайно распространена среди населения. Однако эта патология во многом отличается от астмы. Она практически не встречается в детском возрасте, и у женщин эта болезнь отмечается намного реже. Основная масса пациентов с ХОБЛ – это активные курильщики. Смертности от данной патологии до 45 лет практически не отмечается, однако у пожилых пациентов она резко возрастает. Очень важно проводить дифференциальный диагноз между этими заболеваниями, так как лечение и прогноз различаются. Не стоит забывать, что иногда БА и ХОБЛ протекают параллельно, что существенно затрудняет диагностику. Симптоматика
О ХОБЛ следует думать при появлении следующих симптомов:
Очень важен при этом анамнез. Если пациент указывает на длительное курение, вредную работу, это повод направить его на соответствующее обследование для исключения диагноза ХОБЛ. Также следует поступить и в том случае, есть имеются данные о хронической легочной патологии среди родственников. ДиагностикаВажная роль в диагностике принадлежит спирометрии. При оценке функции внешнего дыхания можно выявить ограниченную скорость воздушного потока. Однако одна лишь спирометрия не является золотым стандартом диагностики, так как она часто непоказательна. Кашель и одышка могут появляться еще до выраженной обструкции, и в этом случае инструментальное обследование не выявит признаков патологии. Чтобы отличить ХОБЛ от бронхиальной астмы, пациентам хотя бы один раз проводят специальный тест с бронхолитиком, позволяющий выявить обратимость обструкции. Кроме того, это помогает оценить прогноз заболевание и тот уровень проходимости дыхательных путей, которого можно добиться при помощи бронхорасширяющих лекарств. Вспомогательным методом исследования является рентгенография или компьютерная томография. Они не подтверждают ХОБЛ, но могут исключить другие заболевания со сходной клинической картиной – застойную пневмонию или рак легкого. Лечение ХОБЛ
В основе лечения данной патологии лежит устранение провоцирующих факторов. Медикаментозное лечение ХОБЛ, как и бронхиальной астмы, предполагает использование бронхолитиков и кортикостероидов, противовоспалительных средств. Они способны улучшить самочувствие больного и переносимость физической нагрузки, снизить интенсивность кашля и одышки. Однако ни одно лекарство не влияет на прогноз заболевание и не тормозит активность болезни. Справиться с этим может лишь изменение образа жизни, если развитие ХОБЛ связано с курением или профессиональными вредностями. Из лекарственных средств при ХОБЛ основу лечения составляют те же бронхолитики, что и в терапии БА. Из них наиболее эффективны комбинированные формы (бета-2-агонист+холинолитик или метилксантин) в ингаляционном виде. Безопасным считается введение этих лекарств при помощи небулайзера или спейсера. Также при данной патологии с противовоспалительной целью используются глюкокортикоиды. Однако их влияние на течение заболевания не столь значительно, как при БА. В основном применяются ингаляционные формы, так как таблетки оказывают нежелательное побочное действие на организм. Но их системный эффект выражен сильнее, и иногда пероральные глюкокортикоиды назначают коротким курсом при обострении. Кроме того, при сильном кашле лечащие врачи могут назначать отхаркивающие средства – например, амброксол. Он не влияет на прогноз ХОБЛ, но снижает неприятные симптомы. ХОБЛ, астма распространены во многих странах. Между этими заболеваниями существует ряд принципиальных различий. Однако оба они требуют изменения образа жизни, постоянного лечения и регулярного врачебного контроля. elaxsir.ru Методы лечения обострений ХОБЛ (хронического обструктивного бронхита)Обострением хронической обструктивной болезни легких считается относительно длительное (не менее 24 ч; некоторые авторы считают - не менее 72 часов) ухудшение состояния больного, по своей тяжести выходящее за пределы обычной суточной вариабельности симптомов, характеризующееся острым началом и требующее изменения схемы лечения. Основной причиной обострения ХОБЛ являются инфекции нижних дыхательных путей. Однако в некоторых случаях обострения могут вызываться внезапным загрязнением окружающей воздушной среды (выбросы промышленных предприятий в сочетании с плохими погодными условиями, работа в условиях запыленности и загазованности), неправильным проведением базисной терапии или ее отсутствием. Ведущими клиническими симптомами обострения хронической обструктивной болезни легких являются усиление одышки, появление или усиление выслушиваемых дистанционно свистящих хрипов. Часто это сопровождается усилением интенсивности кашля и увеличением количества выделяемой мокроты. В большинстве случаев изменяется также характер мокроты — она становится слизисто-гнойной или гнойной. Тяжелое обострение заболевания требует госпитализации и проведения интенсивной терапии в условиях стационара. Показаниями к госпитализации больных с обострением хронической обструктивной болезни легких служат:
Показаниями к госпитализации в отделение интенсивной терапии являются:
Основу лечения инфекционнозависимых обострений хронической обструктивной болезни легких составляет рациональная антибиотикотерапия в сочетании с адекватной бронхолитической терапией. Эффективным методом лечения обострений хронической обструктивной болезни легких является проведение ингаляционной небулайзерной терапии. Использование с этой целью сальбутамола небулы позволяет достигнуть быстрого бронхолитического эффекта, а использование флутиказона небулы — местного противовоспалительного эффекта, позволяющего во многих случаях отказаться от применения системных кортикостероидов. Целесообразность использования антибиотиков при обострении хронической обструктивной болезни легких служит предметом дискуссии и в наши дни. Основным аргументом противников такого лечения является возможность спонтанного разрешения обострения, ведь в воспалительный процесс вовлекается преимущественно слизистая оболочка бронхов. Однако целый ряд рандомизированных плацебо-контролируемых исследований, проведенных в последние годы, показал, что 10-дневный курс рациональной антибиотикотерапии приводит к снижению летальности больных, уменьшению длительности госпитализации, улучшению функциональных показателей внешнего дыхания. Показаниями к назначению антибиотиков, по нашему мнению, служат:
Вначале используется эмпирическая антибактериальная терапия (до выделения культуры микробиологического возбудителя), и выбор антибиотика базируется главным образом на сравнительной эффективности антибактериальных препаратов у данной категории больных (табл. 6).
Таблица 6. Выбор антибиотиков при обострении хронической обструктивной болезни легких
При обострении хронической обструктивной болезни легких , в зависимости от спектра вероятных бактериальных возбудителей и их чувствительности к антибиотикам, можно выделить 3 категории больных: I категория — больные в возрасте до 65 лет, без признаков тяжелой бронхиальной обструкции (ОФВ1 > 50% от должной величины), без сопутствующей патологии и частых обострений заболевания. Среди бактериальных возбудителей у таких больных преобладают штаммы Haemophilus influenzae, не продуцирующие бета-лактамазы, Streptococcus pneumoniae и Moraxella catarrhalis. Антибактериальными препаратами выбора являются амоксициллин, современные макролиды, доксициклин и ко-тримоксазол, которые назначают преимущественна внутрь в средних терапевтических дозах. Амоксициллин назначают взрослым по 500 мг х 3 раза вдень за полчаса до еды. Из современных макролидов предпочтение отдают азитромииину, назначаемому в 1-й день 500 мг, а затем в течение 4-6 дней по 250 мг/сут, а также спиромицину — по 3 млн ME 3 раза вдень. Курс лечения — 7-10 дней.
II категория — больные старше 65 лет с признаками тяжелой бронхиальной обструкции (ОФВ1 < 50% от должной величины), и/или сопутствующей патологией, и/или частыми обострениями заболевания. К этой категории относятся также больные, получающие системные кортикостероиды. Среди бактериальных возбудителей преобладают штаммы Haemophilus influenzae и Moraxella catarrhalis, которые продуцируют бета-лактамазы, пенициллинрезистентные штаммы Streptococcus pneumoniae, некоторые энтеробактерии. Причем удельный вес грамотрицательной микрофлоры составляет не менее 65%. Препаратами выбора являются ингибиторзашищенные аминопенициллины (амоксициллин/клавуланат, ампициллин/сульбактам), цефалоспорины II—III генераций (цефуроксим, цефотаксим), фторхинолоны (преимущественно респираторные фторхинолоны — левофлоксацин, моксифлоксацин и гатифлоксацин). Комбинация амоксициллина с клавулановой кислотой (амоксициллин/клавуланат) обладает достаточной активностью не только против пневмококка, но и против Haemophilus influenzae и Moraxella catarrhalis, а также против других грамотрицательных микроорганизмов, за исключением Pseudomonas aeruginosa. Поэтому указанный препарат является рекомендуемым лекарственным средством выбора влечении этой категории больных. Все рассмотренные препараты желательно назначать в виде ступенчатой терапии (2—3 дня — парентерально, потом 7-8 дней — внутрь). Например, амоксициллин/клавуланат взрослым назначают по 1,2 г 3 раза в сутки внутривенно в течение 2—3 дней, а затем по 625 мг 2-3 раза в сутки внутрь 7—8 дней, левофлоксацин по 500 мг 1 раз в сутки внутривенно капельно 2—3 дня, а затем внутрь в такой же дозе 7—8 дней. III категория — больные с частыми обострениями независимо от возраста, постоянными признаками бронхиальной обструкции и выделением гнойной мокроты. Из бактериальных возбудителей чаще выделяются штаммы Haemophilus influenzae и Moraxella catarrhalis, которые продуцируют бета-лактамазы, пенициллинрезистентные штаммы Streptococcus pneumoniae, бактерии семейства Enterobacteriaceae (чаще — Klebsiella pneumoniae, Proteus spp.), Pseudomonas aeruginosa. Препаратами выбора являются так называемые классические и респираторные фторхинолоны (ципрофлоксацин, офлоксацин. пефлоксацин, моксифлоксацин, левофлоксацин), современные, в том числе антисинегнойные бета-лактамы (цефтазидим, цефоперазон, цефепим, имипенем/цилостатин, меропенем). Препараты назначают, как правило, парентерально. Например, у взрослых левофлоксацин применяют по 500 мг 1 раз в сутки внутривенно капельно, моксифлоксацин — по 400 мг 1 раз в сутки внутривенно капельно, имипенем/цилостатин — по 500 мг 4 раза в сутки внутривенно капельно, цефтазидим — по 1,0 г 4 раза в сутки внутримышечно или внутривенно. Курс лечения составляет не менее 10 дней. После выделения культуры возбудителя (на 3-4-е сутки после начала лечения) врач оценивает данные микробиологического исследования, результаты эмпирической терапии и, при необходимости, в дальнейшем использует этиотропную антибактериальную терапию с учетом чувствительности возбудителя. Необходимо подчеркнуть, что во время обострений ХОБЛ особое внимание обращают на коррекцию базисной бронхолитической терапии. При этом увеличивают дозу и/или частоту применения бронходилататоров, прежде всего, β2-агонистов короткого действия, добавляют холинолитик в случаях, если он ранее не назначался, на период до улучшения состояния. При нетяжелых обострениях у больных ХОБЛ I—II стадии применяют новый противовоспалительный препарат — фенспирид, обладающий также умеренным бронхолитическим эффектом. При длительном применении препарат повышает ОФВ1, снижает вязкость крови и улучшает ее реологические характеристики. Фенспирид назначают по 80 мг 3 раза в сутки на весь период обострения. В дальнейшем препарат целесообразно включить в состав базисной терапии на срок 2-6 мес. При тяжелых обострениях у больных ХОБЛ III-IV стадии, сопровождающемся снижением ОФВ1 < 30 % от должной величины, чаще всего назначают ГКС внутрь в средних терапевтических дозах (20—30 мг, в некоторых случаях до 40 мг преднизолона в сутки) или парентерально в эквивалентных дозах. При нарушениях углеводного обмена — сахарном диабете и ожирении дозу кортикостероидов необходимо уменьшить на 25-30%. При назначении этих препаратов следует учитывать, что они эффективны лишь у 10—30% пациентов. Поэтому через 10—14 дней производится оценка проводимой терапии. Положительная клиническая динамика симптомов, увеличение ОФВ1 более чем на 20% от исходного уровня или прирост этого показателя не менее 200 мл свидетельствуют о положительном эффекте кортикостероидной терапии. В этих случаях рекомендуется постепенное уменьшение дозы системных препаратов с переходом на применение их ингаляционных форм (беклометазона, будесонида, флутиказона). В некоторых случаях, при крайне тяжелом течении, пожилом возрасте, трудностях в технике применения ингаляционных ГКС, нельзя полностью отказаться от длительного применения системных кортикостероидов. При их назначении преимущество отдают преднизолону или метилпреднизолону. Препарат принимают внутрь в первой половине суток после еды, желательно в дозе, которая не превышает кушингоидную пороговую дозу (10 мг преднизолона в сутки). Системное применение ГКС желательно комбинировать с назначением ГКС ингаляционно. В этом случае эффективным является применение флутиказона пропионата в растворе для небулайзерной ингаляционной терапии. pulmonolog.com Ингаляции при ХОБЛЛечение хронических бронхолегочных патологий предполагает обязательное использование ингаляционной терапии. Ингаляторы при ХОБЛ рекомендуется использовать ежедневно как при обострении болезни, так и в периоды относительного благополучия. ХОБЛ (хроническая обструктивная болезнь легких) – это двойная патология, при которой больной испытывает кислородное голодание вследствие нарушенной проходимости бронхов и деградации легочных альвеол. Причиной ХОБЛ являются воспалительные процессы бронхолегочной системы.
Различают 4 стадии развития ХОБЛ:
Первые две из них являются частично излечимыми. Полностью вылечить болезнь невозможно, поскольку изменения в бронхах и легких развиваются годами и являются необратимыми. Лечение ХОБЛ направлено:
Обратите внимание! Название болезни говорит о том, что патология связана не только с бронхиальной обструкцией, но неизлечимо изменяет легкие и остается с пациентом до конца его жизни. Ингаляторы при ХОБЛКак правило, больному при обструктивной болезни выписывают дозированные ингаляторы бронхорасширяющего действия. Предпочтение отдается медикаментам длительного действия (Сальметерол, Формотерол). «Короткие» бронхолитики (Сальбутамол, Беротек) назначают в начальной стадии заболевания и для профилактического расширения бронхов в преддверии физической нагрузки.Ингаляторы небулайзерного типа рекомендуются пациентам в стадии обострения обструктивных болезней, когда больной в силу своего состояния не способен эффективно использовать дозированный ингалятор. Пациент не может без кашля сделать максимальный выдох, не может сделать нужной силы вдох для ввода лекарственного средства. Здесь использование ингаляторов небулайзеров и специальных растворов является хорошей альтернативой дозированным аэрозольным баллончикам. Достоинства ингаляционного лечения при ХОБЛ:
Обратите внимание! Вдыхание лекарств через небулайзер при ХОБЛ помогает приостановить сопровождающую сердечно-сосудистую патологию (ИБС, сердечную недостаточность, «легочное сердце», гипертоническую болезнь). Препараты для ингаляций небулайзеромОдного лекарства от ХОБЛ нет. Терапия складывается в зависимости от состояния больного, степени развития болезни и сопутствующих патологий. При удушье и в целях профилактики развития приступов назначают бронхолитики:
Глюкокортикостероиды (гормональные препараты) назначают при тяжелом течении ХОБЛ для снятия воспаления и облегчения дыхания. Это препараты, которые вводятся ингалятором:
Муколитические средства показаны пациентам с вязкой мокротой. Названия этих препаратов:
В случае, если препараты для небулайзера следует разбавить, то используют изотонический 9% раствор хлорида натрия. Все препараты выпускаются в виде специальных растворов для ингаляций. Оптимальным введением считается дыхание через рот с использованием мундштука небулайзера. При невозможности такого дыхания, что часто бывает при обострении патологии, ингалировать препараты можно посредством маски. Обратите внимание! При вдыхании бронхолитиков через ингалятор вдох должно делать максимально глубоким. При поверхностном дыхании основная часть препаратов оседает во рту, проглатывается и попадает в кровь. Это пагубно влияет на работу сердца и снижает эффективность ингаляции. Ингаляции при ХОБЛ в домашних условияхХроническая обструктивная болезнь легких – это патология, лечить которую следует научиться самостоятельно. «Самостоятельная терапия» не означает отсутствие контроля врача, это означает:
Ингаляции в домашних условиях можно проводить не только с помощью небулайзера, но и паровые, по народным рецептам. Для облегчения кашля, разжижения мокроты используют отвары лечебных трав. Ингаляторы для лечения при ХОБЛ небулайзерного типа обязательно иметь дома. Ингаляции из ржаной соломы при ХОБЛДля снятия удушья проводят ингаляции с использованием ржаной соломы. Готовят целебный отвар следующим образом:
Над парящей кастрюлей дышать «бабушкиным методом», накрывшись одеялом. Для лечения ХОБЛ применять можно любые типы ингаляторов. Народные рецепты для паровых ингаляций, в небулайзер наливают аптечные препараты, дозированные аэрозоли удобны в повседневной жизни вне дома. Загрузка...ingalyatsii.ru хобл поликлин терапияВоенно-медицинская академия им.С.М.Кирова Реферат На тему «Хроническая обструктивная болезнь легких» Подготовила: студентка 603 гр ,7 фак Осетрова Е.Ю. Проверил: Рейза В А. Санкт-Петербург 2015г СОДЕРЖАНИЕ 1.Определение 2.Оценка тяжести одышки по шкале MRC 3.Классификация ХОБЛ по степени тяжести 4.Патогенез 5.Основные критерии ХОБЛ 6.Инструментальные исследования 7.Лабораторные исследования 8.Дифференциальная диагностика 9.Показания для госпитализации больных с обострением ХОБЛ в стационар 10.Показания для госпитализации больных с обострением ХОБЛ в отделение интенсивной терапии 11.Лечение ХОБЛ при стабильном состоянии (основные принципы) 12.Схема лечения больных на различных стадиях ХОБЛ вне обострения 13.Основные принципы ведения больных при обострении ХОБЛ 14.Классификация обострений ХОБЛ в зависимости от выраженности клинической симптоматики 15.Стратегия антибактериальной терапии при обострениях ХОБЛ, требующих госпитализации 16.Показания к длительной кислородотерапии 17.Прогноз Определение Хроническая обструктивная болезнь легких (ХОБЛ) – первично хроническое воспалительное заболевание с преимущественным поражением дистальных отделов дыхательных путей и паренхимы лёгких, формированием эмфиземы, нарушением бронхиальной проводимости с развитием частично или полностью необратимой бронхиальной обструкции, вызванной воспалительной реакцией. Оценка тяжести одышки по шкале MRC (Medical Research Council Dyspnea Scale)
Классификация ХОБЛ по степени тяжести (GOLD 2003)
Обозначения: ОФВ1 – объем форсированного выдоха за 1-ю секунду; ФЖЕЛ – форсированная жизненная емкость легких; ДН – дыхательная недостаточность. ПАТОГЕНЕЗ На первом этапе развития заболевания основное патогенетическое значение имеет нарушение мукоцилиарного клиренса, приводящее к застою слизи в просвете бронхов и способствующее колонизации микроорганизмами. Развивается хронический воспалительный процесс с инфильтрацией бронхов и альвеол нейтрофилами, макрофагами и лимфоцитами. Активированные воспалительные клетки выделяют большое количество медиаторов воспаления (миелопероксидаза, нейтрофильная эластаза, металлопротеиназы. ИЛ. ФНО-α и др.), способных повреждать структуру легких и поддерживать воспаление. В результате и дыхательных путях нарушается баланс систем "протеолиз-антипротеолиз" и "оксиданты-антиоксиданты". Развивается оксидативный стресс, сопровождающийся выделением большого количества свободных радикалов, которые наряду с нейтрофильными прсиеазами н условиях недостаточности их местных ингибиторов приводят к разрушению эластической стромы альвеол. В конечном итоге развиваются два характерных для ХОБЛ процесса: нарушение бронхиальной проходимости и центрилобулярная или панлобулярная эмфизема. Основные критерии ХОБЛ Курение в анамнезе со стажем, превышающим индекс курильщика (ИК) 120 (количество выкуренных в день сигарет умноженное на количество месяцев в году, в течение которых человек курит) или 10 пачек/ лет (количество сигарет, выкуриваемых в день, умноженное на стаж курения в годах, деленное на 20). Кашель и продукция мокроты в течение многих лет. Вначале кашель появляется только в утренние часы при пробуждении, затем присутствует в течение всего дня. Мокрота обычно слизистая, становится гнойной во время обострения, количество мокроты обычно не превышает 50-100 мл/сут (даже в период обострения). Кашель и продукция мокроты усиливаются чаще всего в зимние месяцы, во время инфекционных обострений. Одышка появляется исподволь, при физической нагрузке, часто сопровождается заложенностью в груди и свистящими хрипами, одышка неуклонно прогрессирует (оценка одышки (диспноэ) по шкале MRC приведена ниже). У одних больных частые обострения заболевания приводят к развитию хронической дыхательной недостаточности и легочного сердца (преобладает хронический бронхит - так называемые "синие отечники"). Для других больных нехарактерны продукция мокроты и гипоксемия в покое, однако одышка очень выражена, часто сопровождается сухими хрипами, больные часто имеют дефицит массы тела (преобладает эмфизема - так называемые "розовые пыхтельщики"). Большинство больных ХОБЛ представляют собой "смешанный тип", т.е. имеют признаки как эмфиземы, так и хронического бронхита. Инструментальные исследования Исследование функции внешнего дыхания Исследование ФВД — важнейший этап в диагностике ХОБЛ. Оно необходимо для постановки диагноза, определения степени тяжести заболевания, подбора индивидуальной терапии, оценки её эффективности, уточнения прогноза заболевания и проведения экспертизы трудоспособности. Наиболее важные для диагностики ХОБЛ спирографические показатели — ОФВ1, форсированная жизненная ёмкость лёгких (ФЖЕЛ) и отношение ОФВ1/ФЖЕЛ (показатель Тиффно). Последний при ХОБЛ независимо от стадии заболевания всегда ниже 70%, даже при сохранении ОФВ, более 80% от должной величины. Обструкцию считают хронической, если её регистрируют как минимум 3 раза в течение одного года, несмотря на проводимую терапию. Тест с бронхолитиком проводят при первичном обследовании для определения максимально возможного у данного больного значения ОФВ1 (прогностический показатель), а также для исключения бронхиальной астмы. Кроме того, величина ОФВ, в тесте с бронхолитиками отражает степень тяжести заболевания. Применяют ингаляционные β-адреномиметики (сальбутамол 400 мкг или фенотерол 400 мкг), м-холиноблокаторы (ипратропия бромид 80 мкг) либо комбинированные препараты (фенотерол 50 мкг + ипратропия бромид 20 мкг). При использовании β-адреномиметиков реакцию оценивают через 20—30 мин после ингаляции, м-холиноблокаторов и комбинированных препаратов — через 40-45 мин. Тест считают положительным при приросте ОФВ, более чем на 15% (или более чем на 200 мл), что свидетельствует об обратимости бронхиальной обструкции. Пикфлоуметрия (определение ПСВ) — самый простой и быстровыполнимый метод оценки бронхиальной проходимости, обладающий, впрочем, низкой чувствительностью и спеоифичностью. Пикфлоуметрию можно использовать для оценки эффективности проводимой терапии, она также показана для дифференциальной диагностики с бронхиальной астмой (для последней характерна высокая (более 20%) вариабельность показателей). Кроме того, пикфлоуметрию применяют как скрининговый метод для выявления группы риска развития ХОБЛ и установления негативного влияния различных поллютантов. Рентгенография органов грудной клетки Первичное рентгенологическое обследование проводят для исключения других заболеваний (рак лёгких, туберкулез и др.), сопровождающихся аналогичными с ХОБЛ клиническими симптомами. При установленном диагнозе ХОБЛ рентгенография органов грудной клетки необходима в период обострения заболевания — дли исключения пневмонии, спонтанного пневмоторакса, плевральною выпота и пр. Компьютерная томография органов грудной клетки КТ позволяет идентифицировать специфический анатомический тип эмфиземы: панацинарный. центроацинарный или парасептальный, а также диагностировать бронхоэктазы и четко установить их локализацию. Бронхоскопия Исследование включает осмотр слизистой оболочки бронхов, забор бронхиального содержимого для последующих исследований (микробиологического, цитологического). При необходимости возможно проведение биопсии слизистой оболочки бронхов и бронхоальвеолярного лаважа с последующим определением клеточного и микробиологического состава с целью уточнения характера воспаления. Бронхоскопия помогает в дифференциальной диагностике ХОБЛ и других заболеваний, в первую очередь — рака бронхов Электрокардиография ЭКГ позволяет выявить признаки перегрузки или гипертрофии правых отделов сердца, нарушения проводимости по правой ножке пучка Гиса (часто наблюдают при ХОБЛ). Эхокардиография ЭхоКГ помогает выявить и оценить признаки лёгочной гипертснзии, дисфункции правых (а при наличии изменений — и левых) отделов сердца. Проба с физической нагрузкой Проводят в случаях когда выраженность одышки не соотнстствует степени снижения ОВФ,, для контроля за эффективностью проводимой терапии и отбора больных на реабилитационные программы. Предпочтение отдают выполнению шаговой пробы (тест с 6-минутной ходьбой). Лабораторные исследования Клинический анализ крови: при обострении заболевания выявляют нейтрофильный лейкоцитоз со сдвигом влево и увеличение СОЭ; по мере развития гипоксемии формируется полицитемический синдром (повышение содержания эритроцитов, высокая концентрация гемоглобина, низкая СОЭ, повышение гематокрита более 47% у женщин и 52% у мужчин). Исследование газового состава артериальной крови проводят для подтверждения наличия дыхательной недостаточности и определения её степени. Исследование показано при нарастании одышки, снижении значений ОФВ, менее 50% от должного или при наличии клинических признаков дыхательной либо правожелудочковой недостаточности. В качестве рутинного альтернативного метода можно использовать пульсовую оксиметрию, однако при снижении сатурации артериальной крови кислородом (SaаO2) менее 94% показано исследование газовогосостава крови. Электрофорез белков сыворотки крови проводят при подозрении на дефицит α1-антитрипсина (позволяет обнаружить отсутствие α1-глобулиа, нового пика). Цитологический анализ мокроты позволяет получить информацию о характере воспалительного процесса и его выраженности, обнаружить а- атипичные клетки (дифференциальная диагностика с онкологическими заболеваниями). Бактериологическое исследование мокроты проводят при наличии продуктивного кашля для идентификации возбудителя и оценки его чувствительности к антибиотикам. Дифференциальная диагностика Чаше всего ХОБЛ приходится дифференцировать с бронхиальной астмой. Главный дифференциально-диагностический признак — обратимость бронхиальной обструкции: у больных ХОБЛ после приёма бронхолитика прирост ОФВ, составляет менее 15% (или менее 200 мл) от исходного, в то время как при бронхиальной астме он, как правило, превышает 15% (или 200 мл). Примерно у 10% больных ХОБЛ сочетается с бронхиальной астмой. В период обострения ХОБЛ необходимо дифференцировать с недостаточностью левого желудочка (отёком лёгкого), ТЭЛА, обструкцией верхних дыхательных путей, пневмотораксом, пневмонией. Показания для госпитализации больных с обострением ХОБЛ в стационар Значительное усиление интенсивности симптомов (например, внезапное развитие одышки в покое). Обострение у больного ХОБЛ тяжелой степени (в стабильном состоянии ОФВ1 < 30%). Появление новых симптомов (цианоз, периферические отеки). Нет улучшения симптомов в ответ на начальную терапию обострения. Тяжелые сопутствующие заболевания. Впервые возникшие аритмии. Диагностические трудности. Пожилой возраст. Недостаточные ресурсы для терапии в домашних условиях. Показания для госпитализации больных с обострением ХОБЛ в отделение интенсивной терапии Тяжелая одышка, не поддающаяся начальной экстренной терапии. Нарушение сознания (оглушение, сопор, кома). Персистирующая или прогрессирующая гипоксемия (РаО2 < 50 мм рт. ст.) и/или выраженная/нарастающая гиперкапния (РаСО2 > 70 мм рт. ст.) и/или выраженный/нарастающий респираторный ацидоз (рН < 7,30), несмотря на кислородотерапию или неинвазивную вентиляцию легких. Лечение ХОБЛ при стабильном состоянии (основные принципы) Ступенчатое увеличение объема терапии в зависимости от тяжести течения ХОБЛ. Обучение пациентов, исключение или уменьшение влияния факторов риска (уровень доказательности А). Ни одно из имеющихся лекарственных средств (ЛС) не замедляет долгосрочного снижения легочной функции при ХОБЛ (уровень доказательности А). Медикаментозная терапия используется для профилактики и контроля симптомов, сокращения частоты обострений и повышения толерантности к физической нагрузке. Бронходилататоры занимают центральное место в симптоматической терапии ХОБЛ (уровень доказательности А). Предпочтительной является ингаляционная терапия (уровень доказательности А). М-холинолитики короткого действия – ипратропия бромид (атровент) - обладают более продолжительным бронхолитическим эффектом по сравнению с b2-агонистами короткого действия – сальбутамол, фенотерол (беротек) (уровень доказательности А). М-холинолитик длительного действия – тиотропия бромид – при однократном применении обеспечивает бронходилатирующий эффект продолжительностью более 24ч. (уровень доказательности А). Комбинация b2-агониста короткого действия и М-холинолитика (беродуал) обладает преимуществом перед монотерапией этими препаратами в отношении степени улучшения и длительности поддержания ОФВ1 без развития тахифилаксии в течение 90 дней лечения (уровень доказательности А). Регулярное лечение бронхолитиками длительного действия – сальметерол (серевент), формотерол (форадил, оксис) - более эффективно и удобно для пациента, чем лечение бронхолитиками короткого действия, но и более дорогостоящее (уровень доказательности А). Теофиллины длительного действия (теопэк, теотард) могут быть эффективны при ХОБЛ, но с учетом их потенциальной токсичности являются ЛС "второй линии" (уровень доказательности В). Теофиллины могут быть добавлены к регулярной ингаляционной бронхолитической терапии при более тяжелом течении болезни. Все категории бронходилататоров повышают толерантность к физической нагрузке, даже при отсутствии изменений ОФВ1 (уровень доказательности А). Комбинация бронходилататоров повышает эффективность терапии и снижает риск побочных эффектов в сравнении с увеличением дозы одного препарата (уровень доказательности А). Выбор между b2-агонистами, М-холинолитиками, теофиллином или комбинацией этих препаратов зависит от доступности и индивидуального ответа на лечение в виде купирования симптомов и отсутствия побочных эффектов. Длительная терапия ингаляционными ГКС (ИГКС) – бекламетазон, будесонид, флутиказон - не влияет на долгосрочное прогрессирующее снижение ОФВ1 у больных ХОБЛ, однако результаты крупномасштабных многоцентровых рандомизированных клинических исследований (РКИ) позволяют рекомендовать назначение регулярной терапии ИГКС пациентам с клиническими симптомами ХОБЛ, ОФВ1 < 50% от должного (ХОБЛ III и IV стадии) и повторяющимися обострениями (3 раза и более за последние 3 года) (уровень доказательности А). ИГКС назначают только на фоне регулярной бронхолитической терапии. Эффективность лечения ИГКС или комбинированными ингаляционными препаратами (фиксированная комбинация ИГКС и b2-агониста длительного действия – серетид, симбикорт) оценивается через 6-12 нед их применения. Терапия ИГКС снижает частоту обострений и улучшает качество жизни (уровень доказательности А). Комбинация ИГКС и b2-агонистов длительного действия более эффективна в терапии ХОБЛ, чем применение отдельных компонентов (уровень доказательности А). Ответ на короткий курс системных ГКС не является точным прогностическим признаком долговременного ответа на лечение ИГКС. Длительное лечение системными ГКС не рекомендуется в связи с неблагоприятным соотношением эффективности и риска (уровень доказательности А). Для предотвращения инфекционных обострений ХОБЛ целесообразна ежегодная вакцинопрофилактика гриппа (уровень доказательности А) и вакцинопрофилактика пневмококковой инфекции 1 раз в 3-5 лет. При тяжелой дыхательной недостаточности показана длительная кислородотерапия (более 15 ч в сутки) (уровень доказательности А). Хирургическое лечение: буллэктомия приводит к уменьшению одышки и улучшению функции легких у больных ХОБЛ (уровень доказательности С). Оперативная редукция объема легких остается паллиативной хирургической процедурой с неподтвержденной эффективностью и в настоящее время не может быть широко рекомендована. У пациентов с любой стадией ХОБЛ высокой эффективностью обладают физические тренирующие программы, повышающие толерантность к физической нагрузке и уменьшающие одышку и усталость (уровень доказательности А). Схема лечения больных на различных стадиях ХОБЛ вне обострения (GOLD, 2003, с дополнениями)
Основные принципы ведения больных при обострении ХОБЛ Для лечения обострения ХОБЛ эффективны ингаляционные бронходилататоры (особенно b2-агонисты и/или М-холинолитики), теофиллин и ГКС (при системном, преимущественно пероральном приеме) (уровень доказательности А). При тяжелом обострении ХОБЛ предпочтительнее небулайзерная терапия бронхолитиками (уровень доказательности В). Комбинации бронходилататоров могут быть более эффективными и вызывать меньше НЛР (уровень доказательности А). При обострениях ХОБЛ с клиническими признаками бронхиальной инфекции (повышение количества и изменение цвета мокроты и/или лихорадка) пациентам показана антибактериальная терапия. Выбор антибиотика зависит от чувствительности к антибиотикам типичных при обострении ХОБЛ микроорганизмов: S. pneumoniae, H. influenzae, M. catarrhalis. При тяжелом обострении антибиотик должен быть активен не только в отношении этих типичных возбудителей, но и против К. pneumoniae и P.aeruginosa. При обострении ХОБЛ со снижением ОФВ1 менее 50% от должного системные ГКС (преднизолон в средней суточной дозе 30-40 мг или его эквивалент) назначаются параллельно с бронхолитической терапией в течении 10-14 дней (уровень доказательности D). Короткий курс системных ГКС не является точным прогностическим признаком долговременного ответа на ИГКС. У части больных ХОБЛ, отвечающих на пробный курс системных ГКС, показано применение комбинации ИГКС с b2-агонистами длительного действия. Длительное лечение системными ГКС не приводит к повышению эффективности, но повышает риск НЛР. Неинвазивная вентиляция легких (НВЛ) с интермиттирующим положительным давлением улучшает газовый состав крови и рН, снижает госпитальную смертность, потребность в интубации трахеи и искусственной вентиляции легких (ИВЛ), а также продолжительность госпитального лечения (уровень доказательности А). При легком обострении заболевания возникает необходимость в изменении привычной бронхолитической терапии (увеличение дозы и/или кратности приема ЛС), нередко пациент за медицинской помощью не обращается. Если обострение ХОБЛ имеет бактериальную природу, показано назначение амоксициллина или макролидов (азитромицина, кларитромицина). При среднетяжелом обострении наряду с усилением терапии требуется врачебная оценка клинической ситуации. В случае бактериальной природы обострения назначают амоксициллин/клавуланат или цефалоспорины II и III генераций (цефуроксима аксетил, цефотаксим, цефтриаксон), или респираторные фторхинолоны (левофлоксацин, моксифлоксацин). Длительность лечения антибактериальными препаратами должна быть не менее 10 дней. При тяжелом обострении ХОБЛ необходима госпитализация больного. При лечении тяжелых больных с наличием полиорганной патологии, тахикардии, гипоксемии возрастает роль антихолинергических препаратов. Ипратропия бромид назначается как в качестве монотерапии, так и в сочетании с b2-агонистами. Более выраженное и быстрое субъективное улучшение достигается при применении небулизированного раствора беродуала (фиксированная комбинация фенотерола и ипратропия бромида). Назначению теофиллина должно предшествовать применение максимальных доз бронхолитиков, назначаемых через небулайзер или спейсер. Ввиду многообразия НЛР применение теофиллина требует определенной осторожности. В то же время при невозможности по разным причинам использовать ингаляционные формы ЛС допустимо назначение препаратов теофиллина. При назначении теофиллина следует иметь в виду, что его эффективность у больных с обострением ХОБЛ оказалось недостаточно высокой (данные РКИ), а в ряде случаев лечение сопровождалось НЛР (гипоксемия и др.). В целях рациональной антибактериальной терапии, учитывая гетерогенность больных с обострением ХОБЛ, целесообразно выделять отдельные группы пациентов, для каждой из которых наиболее прогнозируем перечень вероятных возбудителей и распространенность антибиотикоустойчивых штаммов. Всем больным с тяжелой и крайне тяжелой стадиями ХОБЛ при обострении заболевания с развитием ОДН должно быть назначено антибактериальное лечение. Респираторные фторхинолоны рекомендуются в качестве терапии первой линии у этой категории пациентов. Классификация обострений ХОБЛ в зависимости от выраженности клинической симптоматики (no N.R. Anthonisen et al., 1987) Тип 1: наличие трех основных симптомов: нарастание одышки, усиление кашля, увеличение продукции мокроты и повышение степени гнойности мокроты. Тип 2: наличие двух симптомов из трех вышеназванных. Тип 3: наличие одного симптома из трех вышеназванных. При I и II типе обострения показаны антибиотики, как правило, III тип имеет место при обострении ХОБЛ III – IV ст.тяжести и клинически проявляется только нарастанием одышки. Препаратами выбора являются цефалоспорины III генерации или фторхинолоны. Стратегия антибактериальной терапии при обострениях ХОБЛ, требующих госпитализации β-лактам или β-лактам + ингибитор β-лактамаз (амоксициллин/клавуланат 625 мг каждые 8 ч per os или 875 мг х 2 раза). Макролиды (азитромицин 500 мг/сут в течение 3 дней или 500 мг в 1-й день, затем 250 мг/сут в течение 5 дней per os или кларитромицин 250-500 мг каждые 12 ч не менее 5 дней). Фторхинолоны второй генерации (офлоксацин 400 мг каждые 12 ч per os или ципрофлоксацин 500 мг каждые 12 ч per os). Респираторные фторхинолоны (левофлоксацин 500 мг каждые 24 ч per os или моксифлоксацин 400 мг каждые 24 ч per os). Цефалоспорины II-III генерации (цефуроксима аксетил 750 мг каждые 12 ч per os или цефиксим 400 мг каждые 24 ч per os). Тетрациклины (доксициклин 100 мг каждые 12 ч peros или юнидокс солютаб). Примечание Длительность терапии: не менее 7 дней. Макролиды и тетрациклины рекомендуются в регионах с низким уровнем резистентности Streptococcus pneumoniae. Показания к длительной кислородотерапии 1. Постоянная кислородотерапия: РаО2 ≤ 55 мм рт. ст. или SaO2 ≤ 88% в покое; РаО2 = 56-59 мм рт. ст. или SaO2 = 89% при наличии легочного сердца или эритроцитоза (Ht > 55%) 2. Ситуационная кислородотерапия: снижение РаО2 менее 55 мм рт. ст. или SaO2 менее 88% при физической нагрузке; снижение РаО2 менее 55 мм рт. ст. или SaO2 менее 88% во время сна. Прогноз Определяющие факторы течения и прогноза – устранение провоцирующих факторов (курение, воздушных поллютантов, частых инфекций), возраст больного и значения ФОВ1 после применения бронходилататоров. Неблагоприятные прогностические признаки – неполноценное питание, лёгочное сердце, гиперкапния и тахикардия. ЛИТЕРАТУРА Ф.И.Комарова, В.Г.Кукеса, А.С.Сметнева. Внутренние болезни. М.: "Медицина", 1991 А.Н.Окороков. Лечение болезней внутренних органов (Руководство). Т.1. М.: "Медицинская литература", 2006 В.Г.Баранов. Руководство по внутренним болезням. Ленинград: "Медицина", 1966 Н.А.Мухин, В.С.Моисеев, А.И.Мартынов. Внутренние болезни. М.: "ГЭОТАР-Медиа", 2006 studfiles.net |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
г.Самара, ул. Димитрова 131 [email protected] |
 |



 Снижается и иммунная защита, поэтому любые инфекции не встречают отпора. Частые простудные заболевания, при которых наблюдается высокая температура, головная боль и другие признаки инфекционного поражения – не редкая картина при ХОБЛ.
Снижается и иммунная защита, поэтому любые инфекции не встречают отпора. Частые простудные заболевания, при которых наблюдается высокая температура, головная боль и другие признаки инфекционного поражения – не редкая картина при ХОБЛ.
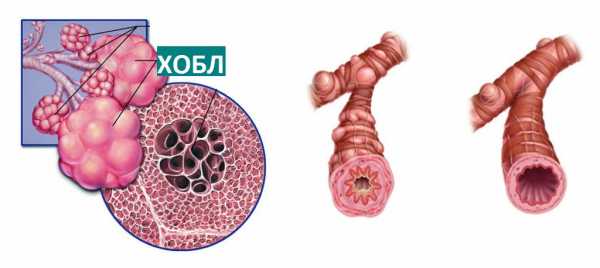
 Хроническая обструктивная болезнь лёгких — это недуг, при котором ткань лёгких необратимо меняется. Болезнь прогрессирует, что обеспечивается аномальным воспалением в лёгких и раздражением тканей органа газами или частицами. С течением времени под действием воспалительного процесса происходит разрушение лёгких.
Хроническая обструктивная болезнь лёгких — это недуг, при котором ткань лёгких необратимо меняется. Болезнь прогрессирует, что обеспечивается аномальным воспалением в лёгких и раздражением тканей органа газами или частицами. С течением времени под действием воспалительного процесса происходит разрушение лёгких.
 Препарат относится к группе бронхолитиков (м—холиноблокатор). Выпускается в форме аэрозоля, порошка в капсулах или раствора для ингаляций. Существует Атровент в виде аэрозоля для впрыскивания в нос.
Препарат относится к группе бронхолитиков (м—холиноблокатор). Выпускается в форме аэрозоля, порошка в капсулах или раствора для ингаляций. Существует Атровент в виде аэрозоля для впрыскивания в нос. Препарат обладает бронходилатирующим и холинолитическим эффектом и применяется при терапии больных с ХОБЛ с целью предупреждения рецидивов недуга.
Препарат обладает бронходилатирующим и холинолитическим эффектом и применяется при терапии больных с ХОБЛ с целью предупреждения рецидивов недуга.











 Болезнь развивается постепенно и долго под действием неблагоприятных для дыхательной системы факторов:
Болезнь развивается постепенно и долго под действием неблагоприятных для дыхательной системы факторов: