|
|
||||||||||
|
Абсцесс печени: причины, симптомы, лечение. Антибиотики при абсцессе печениЛечение абсцесса печени / Лечение печениПри наличии одного абсцесса или нескольких крупных абсцессов лечение заключается в применении антибиотиков и адекватном дренировании.Дренирование абсцессов, по возможности, выполняют чрескожно.К хирургическому дренированию прибегают лишь в тех случаях, когда более консервативные методы не приводят к полной ликвидации абсцесса или когда оно необходимо для лечения первичного внутрибрюшного очага инфекции. Больным с множественными абсцессами печени показана антибиотикотерапия и лечение основного заболевания желчных путей.При этом назначаются антибиотики, воздействующие на анаэробы, грамотрицательные аэробы и энтерококки.Обычно используется следующее сочетание: аминогликозиды или цефалоспорины (против грамотрицательных аэробов), клиндамицин или метронидазол (против анаэробов) и пенициллин или ампициллин (против энтерококков). В процессе лечения антибиотики можно менять с учетом результатов бактериального исследования и изменений клинической картины. Антибиотики вводятся внутривенно в течение 10-14 дней.Если у пациента в полости абсцесса сохраняется дренажная трубка, курс антибиотикотерапии следует продлить.По окончании дренирования переходят на пероральный прием антибиотиков (приблизительно в течение 2 недель). Единственным препаратом, эффективным при внекишечных формах амебиаза, является метронидазол.Для лечения амебных абсцессов печени препарат назначается в дозе 750 мг 3 раза в день в течение 10 дней.Однако даже в такой дозе метронидазол может оказаться недостаточно эффективным.В этом случае пациенту назначают аме-боцидный препарат, действующий в просвете кишки, например йодохинол (дийодо-гидроксихин), по 650 мг 3 раза в день в течение 20 дней, что позволит излечить кишечную инфекцию и предотвратить рецидив заболевания. Смертность при нелеченых пиогенных абсцессах печени составляет 100 %.Возможны прорыв абсцесса в брюшную полость, формирование поддиафрагмального, околопеченочного или подпеченочного абсцесса и перитонит.Прорыв абсцесса в плевральную полость может привести к развитию эмпиемы плевры, в полость перикарда — к возникновению перикардита или тампонады сердца.Возможно также метастатическое поражение легких, мозга и глаз при образовании септических эмболов. Осложнения амебных абсцессов печени аналогичны таковым у пиогенных.Прорыв абсцесса в плевральную полость приводит к развитию амебной эмпиемы плевры, в ткань легкого — к формированию абсцесса легкого или бронхоплеврального свища.Поражение перикарда встречается у 1-2 % пациентов и связано с амебными абсцессами, расположенными в левой доле печени.Серозный выпот в полости перикарда может указывать на угрожающий прорывабсцесса.Следствием гнойного амебного перикардита часто становится сдавливающий перикардит.Имеются также сообщения о развитии у больного с амебными абсцессами печени абсцессов головного мозга в результате гематогенной диссеминации возбудителя. Прогноз зависит от оперативности установления правильного диагноза и от основного заболевания.Пациенты с амебными абсцессами печени, как правило, быстро выздоравливают при назначении соответствующей терапии.Рассасывание абсцесса приводит к формированию рубца и подкапсульной ретракции ткани печени.В некоторых случаях у пациентов с большими абсцессами печени остаточная полость, окруженная соединительной тканью, можетсохраняться в течение длительного времени.Ранняя диагностика и адекватная антибиотикотерапия позволяют сократить смертность при пиогенных абсцессах печени до 5-10 %.На уровень смертности в значительной степени влияет основное заболевание, приведшее к формированию абсцесса печени.Процесс выздоровления длится долго, в основном из-за сложности лечения и необходимости длительного дренирования абсцесса. medpain.net Абсцесс печени
Содержание:ОпределениеАбсцесс печени – это скопление гноя в печени, возникающее вследствие проникновения паразитов или инфекционных агентов. ПричиныДо появления антибиотиков наиболее частой причиной самых тяжелых абсцессов печени были аппендициты. Абсцесс может также развиться и в ранее существовавшем месте повреждения тканей этого органа, например в очаге гепатоцеллюлярной карциномы, особенно если ранее опухоль подвергали инструментальным воздействиям или проводили терапию, приведшую к развитию некроза опухолевой ткани: химиоэмболизацию, СВЧ-разрушение (СВЧ - сверхвысокочастотный) и т.д.. В некоторых случаях причиной формирования абсцесса становится патология желчевыводящих путей - холангиты, желчнокаменная болезнь, инфицирование Clonorchis. Иногда абсцесс бывает осложнением ЭРХПГ. Наконец, при ряде заболеваний органов брюшной полости (например, рак толстой кишки, дивертикулез) может произойти бактериальное обсеменение крови, попадающей в портальную вену. В результате также развиваются абсцессы печени. Вызывающая формирование абсцессов печени инфицирующая микрофлора обычно многообразна по видовому составу. В ней могут присутствовать грамотрицательные (Е coli, Klebsiella) и грамположительные (Enterococci, Streptococcus milleri) бактерии кишечной микрофлоры, анаэробные микроорганизмы (Bacteroides spp). Достаточно редко абсцесс бывает следствием эхинококкоза, туберкулеза, кандидоза (Candida albicans). В развивающихся странах причиной абсцессов печени может стать амебиаз, вызванный Entamoeba histolytica. Пиемию в портальном кровотоке может вызвать тромбоз портальной вены, нередко осложняющийся локальным или даже системным инфицированием. При сохранении у больного после устранения обструкции желчевыводящих путей симптоматики холангита следует обязательно уделить внимание профилактике развития у него абсцессов печени, поскольку в такой ситуации их вероятность весьма велика. СимптомыВыраженность и продолжительность симптоматики сильно варьируют. Абсцесс может проявиться остро, в виде сильной боли в правом подреберье, высокой температуры тела и признаков септического шока, но может развиться и в более мягкой форме. В таких случаях длительность развития патологии более 1 мес., а основная симптоматика связана с присутствием у больного лихорадки неясного происхождения, общей слабости, потери массы тела и чувства дискомфорта в брюшной полости. При обследовании обычно выявляют гепатомегалию с напряженной поверхностью печени, иногда у больного присутствует желтуха. Диагностика
В 50-80% случаев при бактериологическом исследовании выявляют бактериемию. Абсцессы могут быть как единичными, так и множественными. Первым методом, отличающимся высокой диагностической специфичностью, служит УЗИ. КТ при абсцессах печени дает 100-процентную чувствительность. На томографических изображениях хорошо заметны области пониженной рентгеновской плотности с резкой границей, заполняемые контрастирующим веществом. Проведение КТ крайне важно, поскольку позволяет выявить и имеющуюся обструкцию желчевыводящих путей. При диагностике абсцессов печени важно дифференцировать их от амебиазного поражения, эхинококкозных кист и некротизирующихся опухолей. Если бактериемия у больного не выявлена, а улучшения его состояния после начального этапа лечения не отмечено, следует провести аспирацию содержимого абсцесса и его бактериологическое исследование с целью уточнения чувствительности микрофлоры к антибиотикам. Если аспирацию проводили до начала применения антибиотиков у данного больного, более чем в 90% случаев аспираты оказываются инфицированы. Специально следует уделить внимание поиску возможных причин образования абсцесса печени. Например, при наличии в абсцессе Streptococcus milleri весьма вероятен рак толстой кишки, поэтому показано проведение колоноскопии. ПрофилактикаПри наличии стеноза желчевыводящих путей необходимо его дренирование (лучше эндоскопическое с помощью ЭРХПГ). Антибиотикотерапия. Подбор антибиотиков в идеале должен основываться на определении чувствительности к ним выявленной микрофлоры. Но если такое исследование недоступно, следует пользоваться антибиотиками широкого спектра действия. Перед назначением антибиотикотерапии необходимо проконсультироваться с микробиологом. В течение первых 2 нед. курса лечения антибиотиками их вводят внутривенно. Затем еще 6 нед. антибиотики применяют внутрь. Для полного рассасывания абсцесса может потребоваться несколько месяцев, поэтому при оценке эффективности проводимой терапии следует ориентироваться на клиническую симптоматику, а не на данные рентгенологического обследования. Если абсцесс очень велик, в дополнение к антибиотикотерапии показано его дренирование с помощью чрескожной аспирации содержимого. При наличии подозрения на амебиаз перед проведением такой процедуры следует ввести больному метронидазол. Хирургическое дренирование абсцессов печени показано крайне редко. Ольга:07.07.2014Здравствуйте.Два-три месяца беспокоит боль в мышцах рук от напряжения, при ношении пакета с продуктами или просто женской сумочки в руке.На даче от работы с тяпкой ,от переноса воды в ведре.Скажите пожалуйста ,что нужно делать ? Пройдет эта боль или необходимо и как её лечить? Здравствуйте. Развитие данного симптома возможно при воспалительных заболеваниях мышц, инфекционных заболеваниях, заболеваниях внутренних органов. Обратитесь очно к врачу для осмотра и назначения соответствующего лечения. med36.com Абсцесс печениАбсцессом печени называется очаговое гнойное воспаление ткани печени. Несмотря на применение антибиотиков, абсцессы печени продолжают осложнять течение ряда заболеваний органов брюшной и грудной полости. Этиология абсцессов печени разнообразна: аппендицит, дивертикулит, хронический неспецифический язвенный колит, перфорация язвы желудка в печень, воспалительные заболевания желчного пузыря и желчных протоков. Абсцесс печени может возникнуть метастатическим путем при эндокардите, паротите или остеомиелите, брюшном тифе, амебном поражении кишечника, актиномикозе и пр. Флора абсцессов печени весьма разнообразна: кишечная палочка (30,4%), стрептококк (26,6%), стафилококк (26,0%), зеленящий стрептококк. Нередко встречается анаэробная флора, и в то же время, по данным различных авторов, гной при посеве оказывается стерильным в 37-58%. Симптоматика. Абсцессы печени очень часто протекают атипично, в частности в 28% имеются легочные симптомы, напоминающие пневмонии или плеврит (В. И. Тричер и И. А. Мельник, 1956). В. И. Костюк (1956) наблюдал абсцесс печени, который протекал с клинической картиной септического эндокардита. Абсцессы печени могут возникнуть на месте повреждения печени при колотых или огнестрельных ранах. При септических заболеваниях абсцесс печени может начаться высокой температурой, ознобом, сильными болями, а также симптомами перитонита, если абсцесс располагается в поверхностных слоях печени. При постепенном развитии клинических симптомов увеличиваются размеры печени, край ее выступает из подреберья, болезнен при пальпации. Наблюдается иктеричность склер. При умеренной величине абсцесса и увеличении печени, как правило, возникает соответствующее выпячивание нижней половины грудной клетки и подреберного пространства, а также сглаживание межреберных промежутков. Желтуха чаще имеет место при множественных абсцессах. Этот симптом встречается и при одиночном абсцессе, когда последний достигает значительных размеров и вызывает сдавление крупных желчных протоков. Часто наблюдаются боли, иррадиирующие в правое плечо, правую лопатку или ниже, в область надчревья или по ходу толстой кишки. Больной лежит неподвижно на правом боку с согнутыми и притянутыми к животу ногами. При исследовании крови имеются изменения, характерные для гнойного воспаления: нейтрофильный лейкоцитоз (20—40 тыс. в 1 мм3) со сдвигом влево, анэозинофилия. Функциональные пробы печени не изменены. Рентгеноскопия грудной клетки может установить высокое стояние диафрагмы и отсутствие ее экскурсий. Если абсцесс печени содержит газ, то можно увидеть горизонтальный уровень жидкости в нем. Большую помощь в диагностике абсцесса печени может оказать рентгеновское исследование. Диагностика абсцесса печени в начальной стадии может представлять затруднения. При дифференциальной диагностике следует иметь в виду рак печени. Спленопортография при последнем показывает большей частью неравномерности дефекта заполнения. Кисты печени, напротив, могут дать очень сходную с абсцессом картину при рентгеновском исследовании, но клиническая картина при них совсем иная. Диагностическая пункция при абсцессе печени недопустима ввиду ее опасности. Однако в отечественной литературе встречаются предложения заполнять контрастным раствором (йодолиполом) полость абсцесса с лечебной целью (введение антибиотиков, эффективных в отношении флоры абсцесса). Таким образом, пункция абсцесса одновременно сочетает как диагностику, так и терапию (Н. В. Эльберг, 1956; И. С. Ефимишин, 1952). Перитонеоскопия и пневмоперитонеум при абсцессе печени встречают различную оценку. Так, Meillialer (1957) высказывается за применение лапароскопии, a Stucke (1957) рекомендует воздержаться от применения и лапароскопии и пневмоперитонеума. Нам кажется, что при соблюдении всех предосторожностей оба эти метода исследования должны применяться в соответствующих клинических условиях. При абсцессах печени в качестве диагностического приема можно применить скеннирование с J 131. В тропических странах, а в СССР в Среднеазиатских республиках и Закавказье после амебной дизентерии встречаются абсцессы печени, которые преимущественно локализуются в ее правой доле. Возникновение амебного абсцесса печени предшествует развитию амебного гепатита. Симптомами последнего являются значительное увеличение размеров печени, болезненность ее при пальпации и при постукивании по ребрам; при исследовании крови обычно обнаруживается незначительный лейкоцитоз (10—15 тыс. в 1 мм3). Диагноз амебного гепатита становится достоверным при нахождении амеб в кале. Амебы находятся преимущественно в краевой зоне абсцессов. Поэтому в гнойном пунктате их не обнаруживают. Существенных дифференциально-диагностических различий между амебным и пиогенным абсцессом нет. Только при амебном абсцессе чаще встречается желтуха. Характерным также является шоколадный цвет гноя амебного абсцесса, который приобретает обычную окраску при присоединении вторичной пиогенной инфекции. При прорыве абсцесса развивается или гнойный перитонит, или отграниченный поддиафрагмальный абсцесс, которому может сопутствовать или серозный плеврит, или эмпиема плевры. Амебные абсцессы имеют тенденцию к прорыву через диафрагму в плевру и ткань легкого с возможным образованием гепатобронхиальных свищей. Множественные, небольших размеров абсцессы могут возникать как осложнение внутрипеченочных камней (Bockus, 1964). Лечение. Множественные мелкие печеночные абсцессы недоступны хирургическому лечению. Одиночные абсцессы печени подлежат по возможности раннему вскрытию, дренированию с применением антибиотиков. Лечение пиогенных и амебных абсцессов различное. В то время как лечение первых должно быть исключительно хирургическим, лечение вторых должно быть консервативным или консервативно-хирургическим. В лечении абсцессов печени новым является введение антибиотиков через пупочную вену (но Островерхову). Прогноз оперативного лечения абсцессов печени в эру антибиотиков значительно улучшился, хотя и остается еще серьезным. Консервативная терапия пиогенных абсцессов печени сопровождается летальностью в 90%. Самопроизвольное излечение может произойти или в результате перфорации абсцесса в желудочно-кишечный тракт, или в результате омелотворения. В основе терапии амебных абсцессов лежит применение солянокислого эметина. Для подкожного введения применяется 2% раствор по 1 мл 3 раза в день. Иногда применяются до 5 инъекций в день. Таким образом, больные за день получают 0,05—0,1 г солянокислого эметина, что в 3—4 раза превосходит обычно рекомендуемые дозы и прекрасно переносится больными, температура падает, постепенно проходит интоксикация. Печень буквально «тает» на глазах, с каждым днем уменьшаясь в своих размерах, и через одну или две недели достигает нормальной величины. Что касается лечения амебных абсцессов со сравнительно большими полостями и обильным накоплением гноя, то, как показывают опыт и имеющиеся литературные данные, как правило, их не удается ликвидировать одним только лекарственным лечением, а приходится применять параллельно то или другое хирургическое вмешательство (Р. О. Эолян, 1962). Эффективным средством для лечения амебных абсцессов печени является хлорохин-дифосфат. О. Г. Бабаев (1965), отмечая на практике эффективность хлорохин-дифосфата, противопоставляет его малую токсичность большей токсичности эметина. Однако опасность применения эметина некоторыми авторами преувеличена. Своеобразно протекают нагноения печени туберкулезной этиологии. А. Д. Черемухин (1952) собрал в литературе 19 случаев туберкулезных абсцессов (каверн) печени. Печень поражается туберкулезом чаще всего гематогенным или лимфогенным путем. Однако возможно первичное поражение. Диагностика туберкулеза печени очень трудна, заболевание диагностируется как абсцесс или новообразование. В подавляющем большинстве случаев туберкулез печени бывает вторичного происхождения, но не исключается возможность и первичного ее поражения. Лечение туберкулезного абсцесса печени должно быть комплексным: стрептомицин, фтивазид, ПАСК и др. и резекция пораженного участка печени. www.medical-enc.ru Абсцесс печени - причины, симптомы, диагностика и лечениеАбсцесс печени – воспалительное заболевание, характеризующееся образованием в печени полости, заполненной гноем, вследствие каких-либо других заболеваний либо первичного повреждения (гораздо реже причина образования абсцесса остается невыясненной – в 10% случаев). Проявляется болями в правом подреберье, повышением температуры, желтушностью кожи. Диагноз ставится путем сбора анамнеза, осмотра, проведения УЗИ печени, применения вспомогательных методов исследований. Лечение может быть консервативным (антибиотикотерапия) или хирургическим (вскрытие абсцесса). Прогноз заболевания при своевременном начале лечения благоприятный. Абсцесс печени – это деструктивное заболевание, при котором в ткани печени формируется полость с гнойным содержимым. На сегодняшний день определено множество причин возникновения абсцессов в печени, но наиболее значимыми из них являются аппендицит, желчнокаменная болезнь и сепсис. Такие абсцессы достаточно сложны в диагностике, поэтому постоянно разрабатываются новейшие методики определения и лечения данного состояния. При активном внедрении современных методов, таких как МРТ, МСКТ и другие, диагностика этого заболевания не вызывает затруднений. Также разрабатываются более современные методики лечения – все чаще при обнаружении гнойника в печени хирурги прибегают к его лапароскопическому или тонкоигольному дренированию, а расширенные лапаротомические операции постепенно уходят в прошлое. В гастроэнтерологии существует несколько классификаций данного заболевания. Различают единичный и множественные абсцессы. По месту возникновения выделяют абсцесс левой или правой доли печени. По этиологии абсцессы классифицируют на бактериальные и паразитарные. Причины абсцесса печениВсе абсцессы печени по причине возникновения могут быть первичными или вторичными. Разные авторы трактуют это разделение по-разному – ряд специалистов говорит о первичном очаге инфекции, другие – о наличии или отсутствии изменений в ткани печени до возникновения абсцесса. Сходятся они в одном: причину возникновения первичного абсцесса обычно определить не удается (такие абсцессы называют криптогенными). Вторичные абсцессы разделяются по пути распространения инфекции в печень: по желчным путям при холецистите, холангите, желчнокаменной болезни, раке желчных путей; по кровеносным сосудам при сепсисе; контактно при возникновении воспалительных процессов в брюшной полости: аппендицит, дивертикулит, неспецифический язвенный колит у лиц с иммунодепрессией. Также инфекционный агент может попасть при травмах печени, во время операции на печени, при инфицировании различных кист печени (паразитарных и непаразитарных), из очагов распада опухолей и специфических гранулем печени. Основное условие образования гнойника в печени – это снижение общего и местного иммунитета. Формирование абсцесса может быть вызвано различными возбудителями, чаще всего это гемолитический стрептококк, золотистый стафилококк, энтеробактерии, кишечная палочка, клебсиелла; могут инициировать этот процесс и анаэробные микроорганизмы. Очень часто при посеве гноя выделяется смешанная флора. Замечено, что данным заболеванием чаще страдают мужчины. При этом амебная этиология встречается чаще в возрастной группе 20-35 лет, а бактериальная чаще отмечается после 40 лет. Симптомы абсцесса печениФормирование абсцесса в ткани печени обычно характеризуется возникновением болей в правом подреберье, которые могут иррадиировать под лопатку или в плечо справа. Пациент отмечает усиление болей в положении на левом боку. Интенсивность боли может снижаться в положении на правом боку с подтянутыми к груди коленями. Боль тупая, ноющая, постоянная. Также отмечается чувство тяжести в правом подреберье. Печень увеличена в размерах, выступает из-под реберной дуги. При пальпации печени или при надавливании на подреберья в проекции абсцесса отмечается значительная болезненность. Могут беспокоить диспепсические явления: снижение или отсутствие аппетита, тошнота, метеоризм, жидкий стул (диарея). Повышается температура до фебрильных цифр (выше 38°С), возникает озноб с похолоданием ног, появлением на них гусиной кожи. Отмечаются явления тяжелейшей интоксикации, тахикардия, проливные поты. Потеря веса – зачастую единственная жалоба на первых этапах развития абсцесса, в связи с чем диагностика на ранних стадиях затруднительна. На более поздних стадиях появляется желтушность слизистых и кожи. При компрессии сосудов печени или их тромбировании вследствие воспалительного процесса может появиться асцит (скопление жидкости в брюшной полости). Главная особенность течения абсцессов печени заключается в том, что клиника часто маскируется основным заболеванием, на фоне которого и развился абсцесс, поэтому от начала формирования патологического процесса до его диагностирования зачастую проходит длительное время. Абсцесс печени может осложняться прорывом гноя в брюшную или плевральную полости, полость перикарда, соседние органы (кишечник, желудок). При разрушении стенки сосуда возможно сильное кровотечение. Также возможно распространение инфекции с формированием поддиафрагмального абсцесса, развитием сепсиса с образованием абсцессов в других органах (легкие, головной мозг, почки и др.). Диагностика абсцесса печениДля своевременной диагностики данного заболевания большое значение имеет правильный и подробный сбор анамнеза. При этом выясняется наличие в организме пациента хронических очагов инфекции, а в анамнезе - тяжелых инфекционных заболеваний, опухолей, операций, травм. Следует выяснить, с чем сам пациент связывает возникновение жалоб, когда они появились и как изменился их характер с момента возникновения. В лабораторных анализах обычно отмечаются изменения, характерные для воспалительных заболеваний (снижение уровня гемоглобина и эритроцитов, увеличение пула лейкоцитов, изменения в лейкоформуле). В биохимическом анализе крови повышаются показатели, свидетельствующие о повреждении ткани печени (АСТ, АЛТ, ЩФ, билирубин). Для уточнения диагноза используются классические и современные методики. При проведении рентгенографии органов брюшной полости можно обнаружить участок просветления в печени с уровнем жидкости, жидкость в плевральной полости (реактивный плеврит), ограничение подвижности диафрагмы справа. По данным УЗИ гепатобилиарной системы также возможно обнаружение в печени полости, заполненной жидкостью и сгустками гноя, определение ее размеров и топографии. Одновременно под контролем УЗИ возможно проведение тонкоигольной биопсии абсцесса с определением характера выпота, чувствительности флоры к антибиотикам. Эта процедура является лечебно-диагностической, так как одновременно производится дренирование абсцесса печени. Для уточнения диагноза проводится ряд дополнительных исследований. МРТ или МСКТ брюшной полости позволяют определиться с количеством и расположением абсцессов, их размерами, помогают разработать оптимальную тактику лечения и план операции. При сложностях в диагностике или невозможности проведения указанных исследований можно выполнить ангиографию и радиоизотопное сканирование печени – оба этих метода могут выявить дефект кровоснабжения и накопления изотопа в печени, соответствующий расположению и размерам абсцесса. В самых сложных случаях прибегают к диагностической лапароскопии. При этом в брюшную полость вводится специальный видеоинструментарий, позволяющий рассмотреть органы, определиться с диагнозом, а при возможности провести дренирование абсцесса. Дифференциальная диагностика абсцесса печени проводится с поддиафрагмальным абсцессом, гнойным плевритом, гнойным холециститом. Лечение абсцесса печениТактика лечения в каждом конкретном случае разрабатывается индивидуально. При наличии небольшого единичного или множественных мелких абсцессов тактика будет консервативной. Назначается антибиотик в соответствии с посевами и чувствительностью микрофлоры (при амебной этиологии абсцесса назначают противопаразитарные препараты). Так как посев гноя позволяет выделить возбудителя только в трети случаев, эмпирически назначаются цефалоспорины третьего поколения, макролиды и аминогликозиды. Если возможно проведение чрескожного дренирования полости, в ней устанавливают дренажные трубки, через которые в полость также вводится антибиотик, антисептические растворы. При необходимости хирургического лечения стараются прибегать к малоинвазивным методикам (эндоскопическое дренирование), однако при трудной локализации процесса предпочтение отдается классической лапаротомии с вскрытием абсцесса печени. Всем пациентам с перенесенным абсцессом назначается специальная диета №5, восстановительная терапия. Обязательно проводится соответствующее лечение заболевания, приведшего к образованию гнойника. Больные этого профиля наблюдаются совместно гастроэнтерологом и хирургом. При необходимости привлекается инфекционист. Прогноз и профилактика абсцесса печениПрогноз при своевременно начатом и адекватном лечении одиночного гнойника благоприятный – до 90% пациентов выздоравливают. При множественных мелких абсцессах или отсутствии лечения одиночного гнойника летальный исход весьма вероятен. Профилактикой данного заболевания является предотвращение заражения амебиазом (в первую очередь соблюдение личной гигиены) и своевременное выявление и лечение заболеваний, которые могут привести к образованию гнойников в печени. www.krasotaimedicina.ru Абсцесс печени (K75.0) > Справочник заболеваний MedElement > MedElementОбщие положения1. Медикаментозное лечение Антибактериальная терапия (АБТ) направлена против грамотрицательных, анаэробных микроорганизмов и микроаэрофилов. Лечение начинают с внутривенного введения антибиотиков; в дальнейшем возможен переход на их таблетированную форму (в зависимости от эффективности лечения). Рекомендуется осуществлять антибактериальную терапию в течение 2-6 недель. Изолированное назначение высоких доз антибиотиков на протяжении по меньшей мере 6 месяцев может показать более высокую эффективность, особенно при стрептококковой инфекции.АБТ также сопровождает инвазивные методы лечения. 2. Хирургическое лечение "Выжидательная тактика": при решении вопроса о проведении хирургического вмешательства необходим гибкий подход. Хирургическое лечение показано больным, недостаточно быстро отвечающим на консервативное лечение. "Немедленное вмешательство": тактика требует немедленного дренирования абсцесса сразу после его обнаружения. Проведение обязательного дренирования не следует откладывать, поскольку только внутривенное введение антибиотиков редко оказывается эффективным. В некоторых случаях для дренирования абсцесса необходимо использовать катетер со спирально изогнутым концом, вводимый чрескожно (как правило, 8-го калибра). При множественных абсцессах дренируется наиболее крупный абсцесс, абсцессы меньшего размера обычно самостоятельно разрешаются на фоне терапии антибиотиками. В некоторых случаях необходимо проведение чрескожного дренирования каждого абсцесса. Осложнения при наложении дренажа: - кровотечение; - перфорация внутренних органов;- присоединение инфекции; - выпадение катетера. В прошлом хирургическое лечение включало открытую обработку и дренирование абсцесса в комбинации с применением антибиотиков широкого спектра. Сейчас "открытое" дренирование абсцесса проводится редко. Современные исследования показали сопоставимые результаты при транскутанном (чрескожном) дренировании, аспирации содержимого и санации полости абсцесса в комбинации с антибиотиками. Однако одиночный левосторонний абсцесс требует хирургического дренирования, особенно у детей . Восстановление проходимости желчных путей достигается с помощью эндоскопической ретроградной холангиопанкреатографии, папиллосфинктеротомии и удаления камня. Лихорадка может сохраняться в течение 1-2 недель даже при адекватном лечении.ТактикаПациенты с абсцессом печени условно подразделяются на гемодинамически нестабильных и гемодинамически стабильных. Гемодинамически нестабильные пациенты с предполагаемым абсцессом печени 1. Эмпирическая АБТ: 1.1 Рекомендованные основные схемы первой линии (для взрослых):- пиперациллин/тазобактам по 3,375 каждые 6 часов, в/в;- имипенем/циластатин 500 мг, каждые 6 часов, в/в;- меропенем 1-2 г, каждые 8 часов, в/в;- дорипенем 500 мг, каждые 8 часов, в/в;- цефепим 2 г, в/в, каждые 8-12 часов;- левофлоксацин 500-750 мг, в/в, каждые 24 часа + метронидазол 500 мг, в/в, каждые 8 часов;- ципрофлоксацин 400 мг, в/в,каждые 12 часов + метронидазол 500 мг, в/в, каждые 8 часов;- моксифлоксацин 400 мг, в/в,каждые 12 часов + метронидазол 500 мг, в/в, каждые 8 часов. 1.2 Рекомендованные основные схемы второй линии (для взрослых): - ванкомицин 5-20 мг/кг в/в каждые 8-12 часов + гентамицин 5-7 мг/кг/сут. в/в с корректировкой дозы в зависимости от показателей функции почек + метронидазол 500 мг, в/в, каждые 8 часов;- ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + левофлоксацин 500-750 мг в/в каждые 24 часа + метронидазол 500 мг в/в каждые 8 часов;- ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + ципрофлоксацин 400 мг внутривенно каждые 12 часов + метронидазол 500 мг в/в каждые 8 часов; - ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + моксифлоксацин 400 мг внутривенно каждые 24 часа + метронидазол 500 мг в/в каждые 8 часов.2. Противошоковая терапия (общие принципы лечения септического шока). 3. Дренирование или вскрытие абсцесса. Срочное чрескожное дренирование является оправданным, для пациентов с шоком или полиорганной дисфункцией. Пациентам с тяжелым течением и оценкой по шкале Apache II ≥ 15 баллов вероятно более показана хирургическая резекция. 4. Терапия противогрибковыми препаратами показана пациентам с иммунодефицитом или нейтропенией. Эмпирически используются следующие схемы:- каспофунгин 70 мг в/в один раз в сутки первый день, затем по 50 мг один раз в день;- анидулафунгин 200 мг в/в один раз в день в первый день, затем по 100 мг один раз в день;- микафунгин 100 мг в/в один раз в день;- флуконазол 800 мг в/в / перорально один раз в сутки в первый день, затем по 400 мг один раз в день. Флуконазол показан только пациентам, которые не имеют в анамнезе противогрибковой терапии азолами. Длительность терапии составляет 2 и более недели (в зависимости от результатов).Гемодинамически стабильные пациенты с предполагаемым абсцессом печени 1. Эмпирическая АБТ:1.1 Рекомендованные основные схемы первой линии (для взрослых):- левофлоксацин 500-750 мг в/в каждые 24 часа + метронидазол 500 мг в/в каждые 8 часов;- ципрофлоксацин 400 мг в/в каждые 12 часов + метронидазол 500 мг в/в каждые 8 часов;- моксифлоксацин 400 мг в/в каждые 12 часов + метронидазол 500 мг в/в каждые 8 часов;- цефтриаксон 1-2 г в/в каждые 12-24 часов + метронидазол 500 мг в/в каждые 8 часов;- цефотаксим 1-2 г в/в каждые 6-8 часов + метронидазол 500 мг в/в каждые 8 часов. 1.2 Альтернативные схемы первой линии с использованием антибиотиков широкого спектра действия:- пиперациллин/тазобактам по 3,375 каждые 6 часов в/в;- тикарциллин/клавулановая кислота 3,2 г в/в каждые 6 часов; - имипиенем/циластатин 500 мг каждые 6 часов в/в;- меропенем 1-2 г каждые 8 часов в/в;- дорипенем 500 мг каждые 8 часов в/в;- эртапенем 1 г в/в каждые 24 часа;- цефепим 2 г в/в каждые 8-12 часов + метронидазол 500 мг в/в каждые 8 часов;- тигециклин 100 мг в/в в виде разовой дозы, а затем 50 мг каждые 12 часов. 1.3 АБТ второй линии (для взрослых):- ампициллин 2 г в/в каждые 6 часов + гентамицин 5-7 мг/кг/день внутривенно + метронидазол 500 мг в/в каждые 8 часов; - ванкомицин HCl 15-20 мг/кг в/в каждые 8-12 часов + гентамицин 5-7 мг/кг/день + метронидазол 500 мг в/в каждые 8 часов 2. Дренирование абсцесса. Для абсцессов печени размером менее 3 см в диаметре АБТ может быть достаточно для лечения. Возможна пункция или установка постоянного катетера (под контролем КТ), открытое или лапароскопическое дренирование, хирургическое удаление абсцесса или эндоскопическое дренирование (в случаях желчного происхождения инфекции). Выбор вмешательства зависит от нескольких факторов, включая размер, расположение и сложность абсцесса.3. Терапия противогрибковыми препаратами аналогична указанной выше. Группа пациентов с ответом на в/в терапию цефалоспоринами подлежит дальнейшей терапии оральными антибиотиками в течение 4-6 недель. В качестве рекомендуемых схем могут быть использованы следующие: - левофлоксацин 500 мг внутрь каждые 24 часа + метронидазол 500 мг внутрь каждые 8 часов; - ципрофлоксацин 500-750 мг перорально два раза в день + метронидазол 500 мг внутрь каждые 8 часов; - моксифлоксацин 400 мг внутрь каждые 24 часа + метронидазол 500 мг внутрь каждые 8 часов; - цефуроксима аксетил 250-500 мг внутрь каждые 12 часов + метронидазол 500 мг внутрь каждые 8 часов; - амоксициллин/клавуланат 2000 мг перорально каждые 12 часов.Рецидивирующий / хронический абсцессНе существует никаких руководящих принципов с доказанной эффективностью той или иной схемы эмпирической АБТ. Поэтому следует применять схемы, описанные выше. diseases.medelement.com Абсцесс печени - причины, лечение и симптомыАбсцесс печени – заболевание, характеризующееся возникновением деструктивного процесса в результате гнойного воспаления, который локализуется в паренхиме, поражает доли органа. Это образование, имеющее круглую форму и слабую оболочку. Полость заполнена гноем. Основными симптомами являются боль, возникающая в подреберье с правой стороны и повышение температуры тела. Кроме этого, на фоне воспалительного процесс и образования гноя нарушается работоспособность печени, что может привести серьезным последствиям. Среди различных заболеваний печени абсцесс диагностируется в 5% случаях. Обычно возникает у мужчин в пожилом возрасте. Зачастую развивается на фоне других патологий и нарушений работоспособности органа. Кроме этого причиной возникновения могут стать бактерии и вирусы. В этом случае абсцесс устанавливается как первичный. В случае, когда пациент своевременно обратился за помощью к специалисту, и лечение было проведено с учетом всех особенностей течения заболевания, прогноз жизни благоприятный. Но при разрывах образования и попадания гноя на слизистые других органов возрастает риск летального исхода. Абсцесс печени: причиныПри абсцессе печени одной из причин формирования гнойника является снижение иммунитета. Все абсцессы в зависимости от причины развития делятся на:
Кроме этого, вторичные абсцессы разделяются по пути распространения инфекции. Микроорганизмы могут проникать в печень следующим образом:
У молодых людей в возрасте от 20 до 35 встречается амебный абсцесс печени, возбудителем которого являются различные микроорганизмы, например, кишечная палочка, золотистый стафилококк и анаэробные бактерии. Абсцесс печени: симптомы Абсцесс печени: симптомы Абсцесс печени: симптомыВсе признаки проявления патологии делятся на два этапа. Первый характеризуется общими симптомами, которые больше напоминают отравление. Для второй стадии характерны проявления, которые свидетельствуют о нарушении функции печени. Первый этап
В некоторых случаях могут возникать галлюцинации. Второй этап
Абсцесс печени проявляется ярко выраженными симптомами, но на начальном этапе развития патологии пациенты зачастую принимают признаки за отравление и не обращаются к специалисту. Главной особенностью является то, что патологию тяжело установить сразу после ее развития, так на фоне основной болезни выявить признаки невозможно. Именно по этим причинам лечение может быть затруднительно, так как пациенты обращаются к врачу тогда, когда заболевание становится угрозой жизни больного. Диагностика Диагностика абсцесса печени Диагностика абсцесса печениДля установления заболевания и причины его развития специалист проводит:
Кроме осмотра и установления причин специалист проводит следующие виды диагностики:
При наличии сопутствующих заболеваний может потребоваться консультация терапевта. Абсцесс печени: лечениеТерапию проводят несколькими способами. На начальной стадии заболевания назначается медикаментозное лечение. В случаях, когда использование лекарственных средств не приносит результата, показано хирургическое вмешательство. Применять методы народной медицины не рекомендовано, не правильное лечение может стать причиной возникновения различных заболеваний печени, нарушения других систем и органов, а так же летального исхода. Именно поэтому при первых проявлениях заболевания необходимо обращаться к специалисту. Медикаментозное лечение Абсцесс печени — лечение препаратами Абсцесс печени — лечение препаратамиПри установлении бактериального абсцесса печени назначаются антибиотики и антимикробные средства. Подбираются в зависимости от типа возбудителя. В случае развития амебной формы заболевания показан прием противоамебных препаратов. Дренирование абсцесса печени производится при помощи введения специальной иглы через кожу в образовавшуюся полость. Процедура проводится в целях удаления жидкости. В некоторых случаях возможно введение лекарственных препаратов или длительное отмывание полости с использованием антисептических растворов. Операции при абсцессах печениПри тяжелой форме развития абсцесса печени лечение проводят с помощью хирургического удаления или дренирования. Процедуры может проводиться несколькими способами:
При наличии множественных образований, которые имеют небольшой размер, хирургическое лечение не проводится, а применяется медикаментозное лечение, которое в большинстве случаев помогает значительно замедлить процесс образование новых абсцессов и распространения уже сформированных. ПрогнозВ случаях, когда лечение было начато своевременно, прогноз благоприятный. Полное выздоровление пациентов отмечается в 90% случаев установления патологии. При наличии множественных не крупных нагноений возрастает риск летального исхода. Абсцесс печени – достаточно серьезное заболевание, которое может стать причиной возникновения нарушений работоспособности некоторых органов и систем организма, а так же летального исхода. Именно поэтому при появлении первых симптомов болезни необходимо обращаться за помощью к специалистам. Если лечение начато было на первой стадии развития и распространения патологического процесса, риск на полное выздоровления высок. med-advisor.ru Абсцессы печени. Лечение, профилактика и прогнозПри гнойниках печени микробного происхождения лечение хирургическое, которое включает как мероприятия по укреплению защитных сил организма, так и местное воздействие на патологический очаг. Последнее возможно в разных вариантах в зависимости от количества, размеров и топографии гнойников. При одиночных абсцессах целесообразно начинать лечение с пункции абсцесса [Patel J., Leger L., 1975].Как уже говорилось в разделе диагностики, пункцию возможно осуществить через неповрежденную кожу соответственно расположению гнойника под контролем ультразвука или при лапароскопии. При получении гноя его отправляют на посев с целью выяснения характера микрофлоры и ее чувствительности к антибиотикам. Полость опорожняют и после промывания антисептическими жидкостями дренируют. Абсцессы содержат густой гной и участки секвестров печеночной ткани, поэтому просто пункции обычно бывает недостаточно, и прибегают к пункции абсцесса после вскрытия брюшной полости небольшим разрезом с дренированием достаточного диаметра дренажом. Пункция абсцесса печени Доступ к задней поверхности печени Если гнойник локализуется на диафрагмальной поверхности печени, то лапаротомию можно осуществить по Мельникову с резекцией участков ребер соответственно расположению гнойника. Вскрытие поддиафрагмального абсцесса по Мельникову По вскрытии брюшной полости визуально и пальпаторно определяют расположение гнойника, который виден на поверхности печени в виде белесоватого пятна округлой формы, в его зоне ткань печени уплотнена, что достаточно легко определяется пальпацией. После пункции хирург решает, ограничиться ли дренированием гнойника трубчатым дренажом или прибегнуть к его вскрытию. Если содержимое абсцесса представляет собой густой гной и секвестры, то лучше прибегнуть к вскрытию гнойника небольшим разрезом после отграничения области пункции и разреза от остальной брюшной полости.Если брюшная полость вскрыта по Мельникову, то края разреза диафрагмы следует подшить к краям раны, чтобы отграничить поддиафрагмальное пространство от остальной брюшной полости. Гнойник на диафрагмальной поверхности печени возможно вскрыть из разреза под двенадцатым ребром по М.М. Соловьеву. Вскрытие поддиафрагмального абсцесса по М.М. Соловьеву (в VII-VIII сегментах) В случае локализации гнойника в задневерхних отделах правой доли печени возможен доступ к нему через отделы печени, не покрытые брюшиной, из заднего доступа. Вскрытие абсцесса печени при задних локализациях При передних локализациях абсцессов и необходимости их вскрытия следует воспользоваться подреберным разрезом и вскрывать гнойник после лапаротомии и отграничения области абсцесса марлевыми салфетками. После вскрытия гнойника и опорожнения его полости от гноя и секвестров полость гнойника обрабатывают антисептическими растворами и дренируют. В послеоперационном периоде к дренажу целесообразно подключить отсос для постоянной аспирации содержимого гнойника.При вскрытии абсцессов печени следует учитывать, что в непосредственной близости от полости гнойника имеется обширная сеть кровеносных сосудов, переполненных кровью из-за наличия воспалительного процесса. Отсюда вероятность массивного кровотечения из стенок полости, как во время вскрытия гнойника, так и в послеоперационном периоде. Во время операции кровоточащие сосуды, как в стенках полости, так и внутри нее, должны быть тщательно обшиты, а в послеоперационном периоде следует учитывать возможность аррозионного кровотечении. При мелких множественных гнойниках возможно начинать лечение с трансумбиликальной инфузии антибиотиков широкого спектра действия и прибегать к оперативному вмешательству в случаях безрезультатности инфузионного лечения. При больших гнойниках с выраженной пиогенной капсулой и при множественных абсцессах операцией выбора является резекция печени. Первым удалил левую долю печени по поводу абсцесса Caprio (1931) (по Т. Tung, 1962). А.В. Мельников (1956) сообщил о 11 операциях, сделанных советскими хирургами. Т. Tung (1962) осуществил 132 резекции печени по поводу холангитических абсцессов и гнойников, вызванных внедрением аскарид в печень. Активную тактику при абсцессах печени защищают J. Patel, L. Leger (1975). Б.И. Альперович при гнойниках печени произвел 6 резекций печени без летальных исходов. При паразитарных абсцессах тактика хирурга несколько иная. При описторхозных абсцессах из 21 пациента, лечившихся в клинике, пункционное лечение, вскрытие и дренирование произведены 11 пациентам (55%). У 7 больных успешно осуществлены резекции печени. Трое больных получали лечение в виде инфузий через пупочную вену, которое было успешным. Лечение амебных абсцессов печени предусматривает общее лечение амебиаза эметином в сочетании с пункциями гнойника или гнойников. При этом производят отсасывание содержимого абсцесса и введение в его полость 5 мл 0,5% метронидазола или 5 мл 5% хлорохина (делагила) с антибиотиками. В полость абсцесса можно вводить раствор эметина 1:1 000. О.Г. Бабаев (1972) применил для лечения амебных абсцессов хлорохин, который, по его мнению, дает лучшие результаты. Все хирурги, занимавшиеся лечением амебных абсцессов печени оперативным путем, отмечают высокую летальность при использовании хирургических методов лечения. В то же время лечение амебных абсцессов пункциями с введением хлорохина дает лучшие результаты. В случае сочетания микробной флоры с амебами следует прибегать к хирургическому вмешательству — вскрытию гнойников в печени. Прорывы амебных абсцессов также требуют хирургического вмешательства. Исходы лечения абсцессов печени достаточно скромны. По данным большинства исследователей, летальность при микробных абсцессах высока и составляет от 20 до 30%. При амебных абсцессах комплексное лечение также дает 26% летальности [Бабаев О.Г., 1972]. ПрофилактикаПрофилактика абсцессов печени заключается в своевременном и адекватном лечении гнойных заболеваний органов брюшной полости и конечностей с одновременным лекарственным лечением, направленным на укрепление защитных сил организма. Профилактика паразитарных абсцессов заключается в своевременном лечении описторхоза, аскаридоза и амебной дизентерии.ПрогнозПрогноз при абсцессах печени благоприятный при своевременном хирургическом вмешательстве. Если больной поправляется после дренирования гнойника в печени или резекции органа по поводу абсцесса, наступает выздоровление с сохранением трудоспособности. Выздоровление после вмешательств и лечения паразитарных абсцессов требует длительного диспансерного наблюдения за больными в течение 1-2 лет.Альперович Б.И. medbe.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

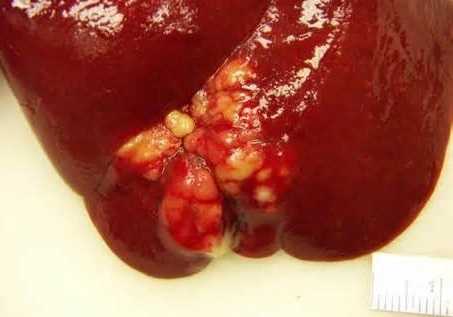
 Аномалия биохимических показателей функций печени выражена относительно слабо. Чаще всего, даже в отсутствие обструкции желчевыводящих протоков, увеличены уровни АЛТ и ГГТ в сыворотке крови. Выявляют нейтрофилию. Увеличены СОЭ и СРВ в крови.
Аномалия биохимических показателей функций печени выражена относительно слабо. Чаще всего, даже в отсутствие обструкции желчевыводящих протоков, увеличены уровни АЛТ и ГГТ в сыворотке крови. Выявляют нейтрофилию. Увеличены СОЭ и СРВ в крови.